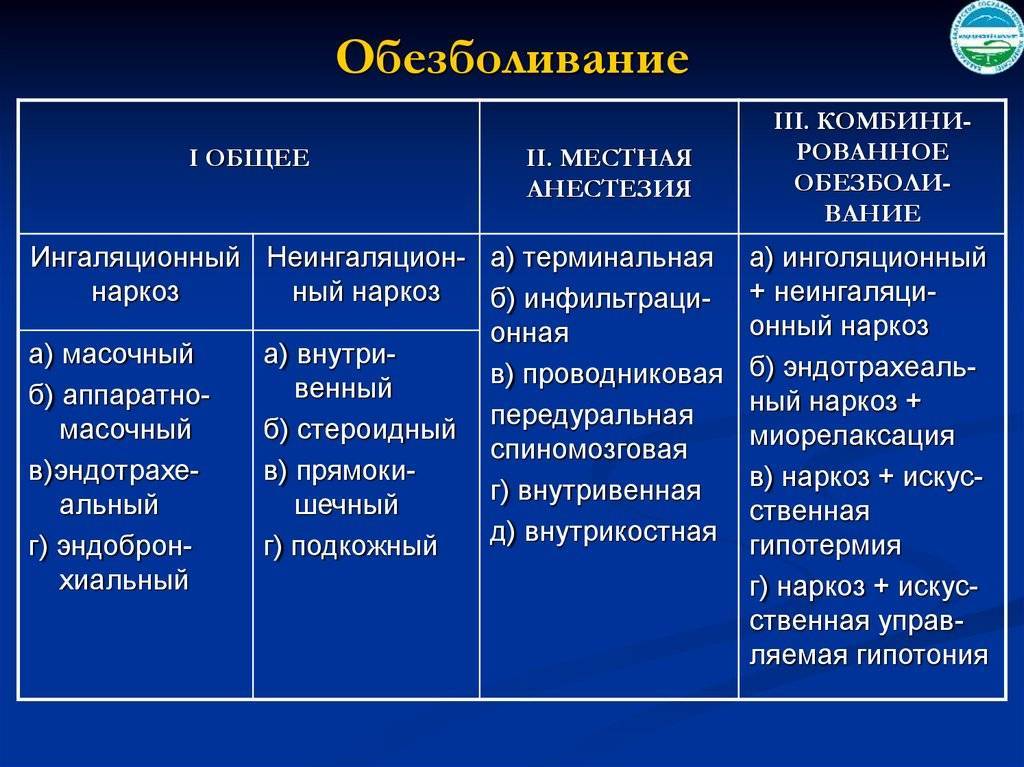
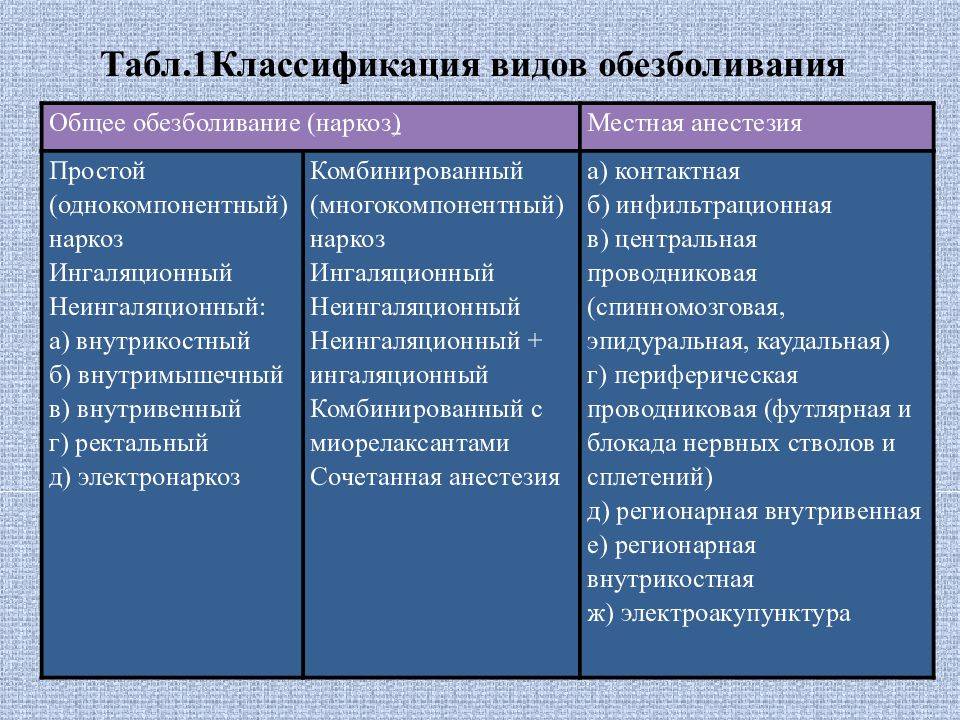
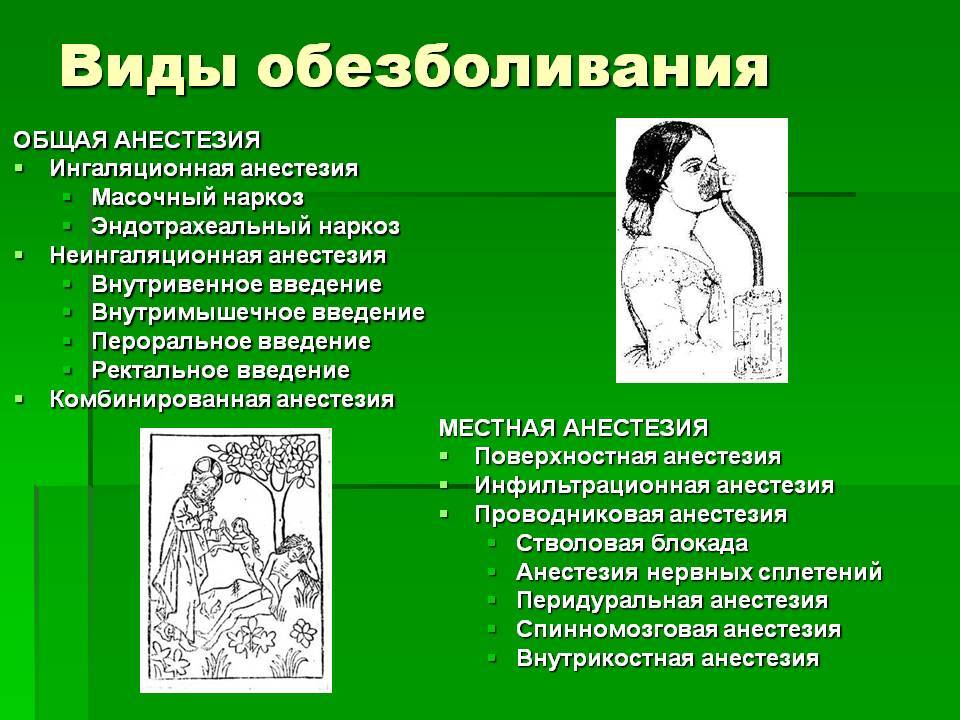
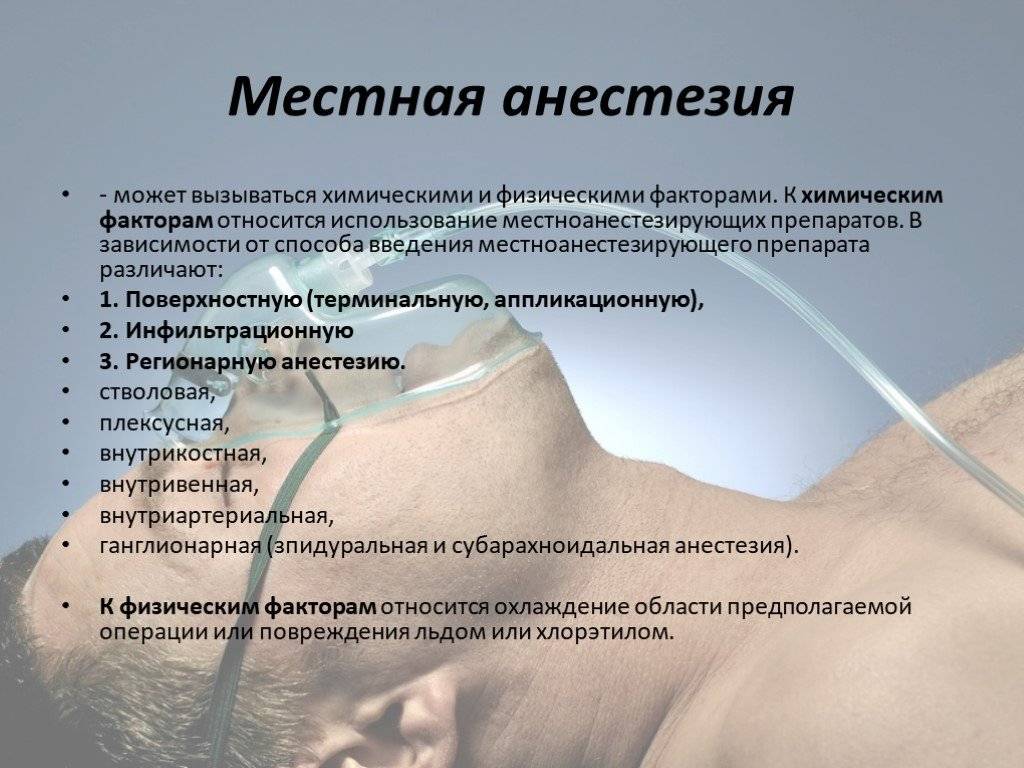
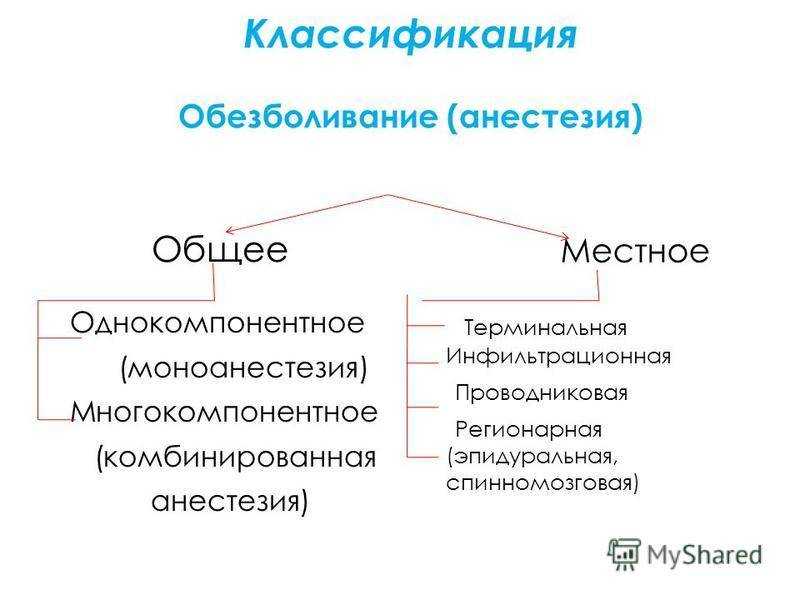
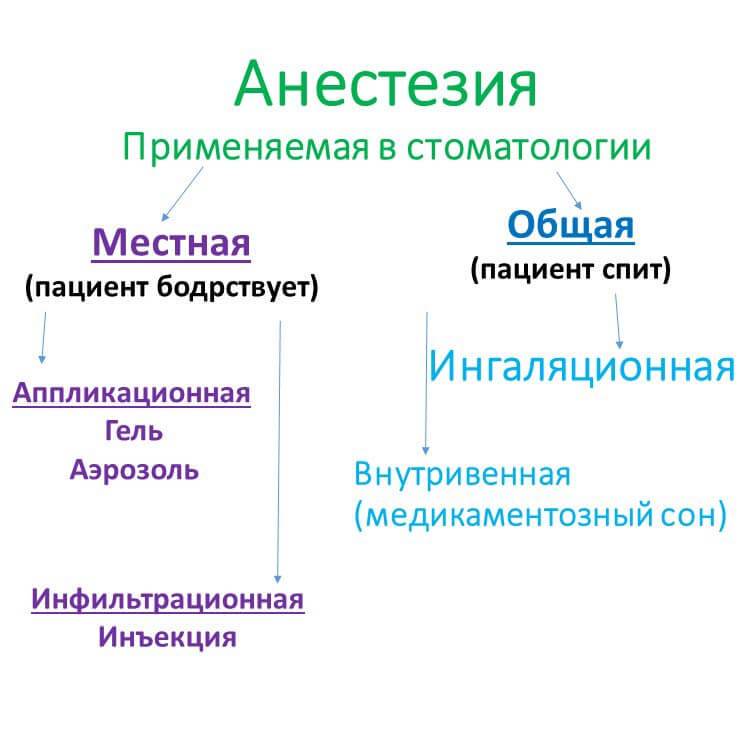
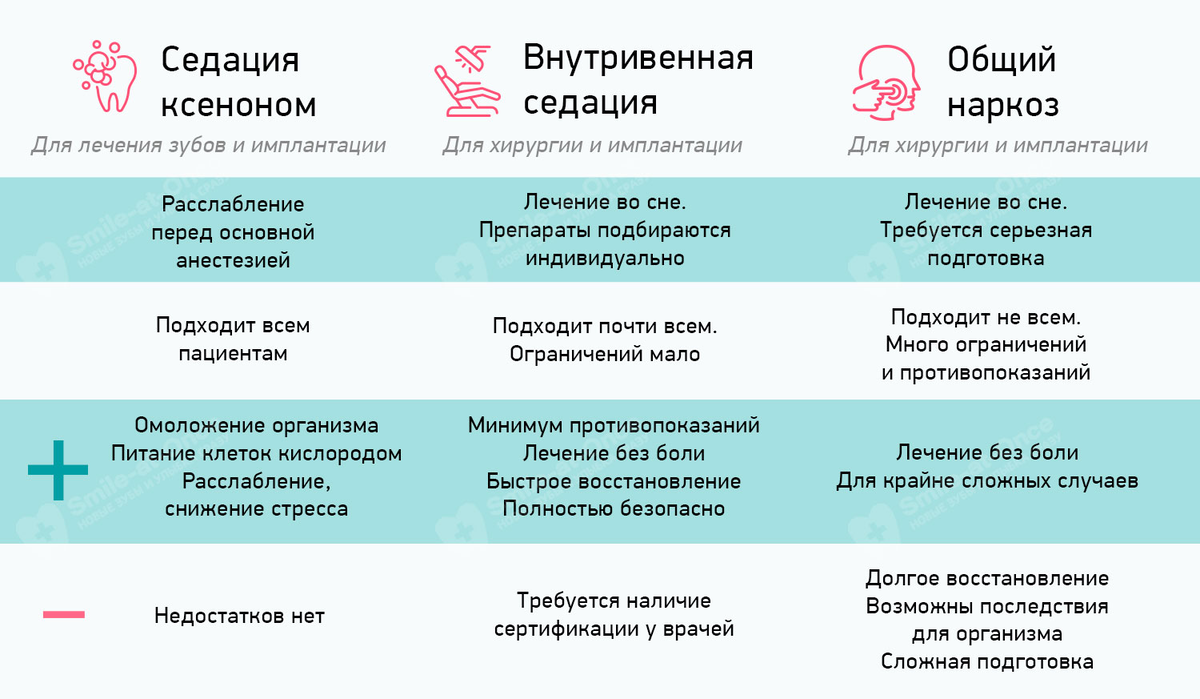
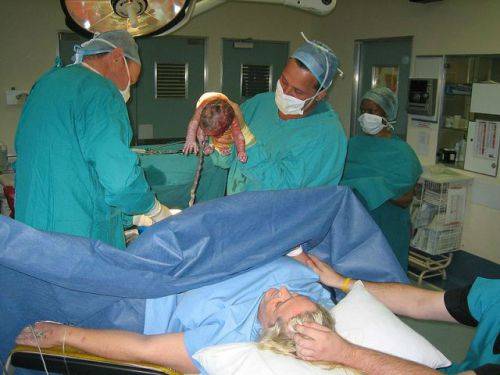
Показания и противопоказания
Спинальная анестезия применяется в таких случаях:
- оперативные вмешательства ниже уровня пупка;
- гинекологические и урологические операции;
- хирургические манипуляции на нижних конечностях, например, лечение варикозного расширения вен;
- операции на промежности;
- обезболивание во время родов и кесарева сечения;
- как альтернатива общей анестезии в случае наличия противопоказаний к последней (пожилой возраст, соматическая патология, аллергия на препараты для наркоза и пр.).
Противопоказания к такому виду аналгезии бывают абсолютные и относительные.
Абсолютные:
- отказ пациента;
- заболевания крови, которые сопровождаются повышенной кровоточивостью, применение антикоагулянтов перед операцией (высокий риск кровотечения);
- воспалительные поражения кожного покрова в месте предполагаемой пункции;
- тяжелое состояние пациента (шок, острая кровопотеря, сердечно-сосудистая, легочная недостаточности, сепсис и др.);
- аллергия на местные анестетики, которые применяют для аналгезии;
- инфекционные заболевания нервной системы (менингиты, арахноидиты, энцефалиты, миелиты);
- внутричерепная гипертония;
- обострение герпес-вирусной инфекции;
- тяжелые степени сердечных аритмий и блокад.
Относительные:
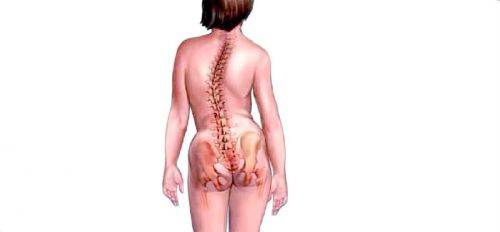
- деформация позвоночного столба, которая увеличивает риск осложнений и делает анестезию опасной для жизни и здоровья;
- прогнозированная объемная кровопотеря во время будущей операции;
- тяжелая степень дистресса плода при выборе метода родоразрешения;
- признаки инфекционного заболевания, лихорадка;
- некоторые заболевания НС (эпилепсия, радикулит с корешковым синдромом, сосудистые поражения головного мозга, полиомиелит, хроническая головная боль, рассеянный склероз);
- эмоциональная неустойчивость пациента, психические расстройства (лица, которые не смогут лежать спокойно, пока хирурги делают операцию);
- стеноз аортального клапана сердца;
- терапия ацетилсалициловой кислотой и прочими дезагрегантами (риск кровотечения);
- травмы позвоночного столба в анамнезе;
- возможное расширение объема операции и удлинение времени ее выполнения, например, хирургическое удаление опухолей, когда тактика хирурга может меняться в зависимости от увиденного во время ревизии на операционном столе;
- детский возраст.
Сравнение
При использовании местной или общей анестезии каждый пациент отходит от наркоза по-разному. Имеет значение вид и длительность операции, дозировка анестезии. На пробуждение от нескольких минут до трёх часов. После окончания процесса человека будят в операционной, но в сознание он приходит через некоторое время.
Для женщины важно знать, общий наркоз или эпидуральная анестезия при операции кесарева сечения будет использоваться для снижения боли. Выбирают второй вид и готовятся к нему заранее
Лекарство вводят в область поясницы через катетер, чтобы в любой момент добавлять его по необходимости. Женщина видит, слышит акушера, но не чувствует боли. Обезболивание используют, если родовая деятельность началась раньше, для расслабления мышц таза, при длительном процессе, чтобы мама набралась сил.
Чем отличается местная анестезия от общей:
- способом введения препарата;
- показаниями;
- противопоказаниями;
- побочными эффектами;
- используемыми лекарствами.
Безопасность местной и общей анестезии имеет отличия в зависимости от величины и тяжести рисков осложнений. Первый вид в этом случае выбирают чаще. При использовании общего метода пациент длительно время пребывает в наркозе, долго восстанавливается, часто необходима искусственная вентиляция лёгких. Эпидуральный вид безболезненный, малотравматичный, оказывает минимальное негативное влияние на организм.
Таблица – Сравнение методов обезболивания
| Общий наркоз | Эпидуральная анестезия |
| Несколько вариантов введения | Лекарство попадает через позвоночный столб |
| Снимается боль, отключается сознание | Человек всё слышит |
| Долго выходит из состояния сна | Через два часа эффект проходит |
| Применяется для сложных операций | Для всех видов вмешательств, включая роды |
| Возникают проблемы с памятью, концентрацией внимания | Практически отсутствуют побочные эффекты |
Что лучше местная анестезия или общий наркоз? Если со стороны здоровья пациента нет противопоказаний, оптимальным видом является эпидуральное обезболивание. Часто применяемый метод при правильном выполнении не имеет серьёзных побочных эффектов, однако, при проведении длительных операций по пересадке органов, крупных травмах без общего наркоза не обойтись.
Выбирает вид обезболивания анестезиолог. Перед проведением оперативного вмешательства проводят лабораторное и инструментальное обследование, чтобы выявить противопоказания. Это позволит провести дополнительную подготовку и сделать инъекцию без негативных последствий для организма больного.
Седация: плюсы и минусы
- контроль глубины воздействия на нервную систему;
- легкость выхода из сна, мягкость погружения;
- устранение фобии перед лечением зубов и болезненности;
- высокая безопасность, использование в детской стоматологии;
- избавление от повышенного рвотного рефлекса.
Но использовать такую методику можно не во всех случаях. В этом и заключается минусы этого способа. Среди противопоказаний есть некоторые распространенные болезни:
- воспаление среднего уха;
- эпилепсия;
- аллергическая реакция на седативный препарат;
- сердечная недостаточность;
- психические заболевания;
- хронический ринит, простуда.
Иногда при использовании этого метода развиваются нарушения желудочно-кишечного тракта, проблемы с дыханием. В целом, если нет прямых показаний – истинной стоматофобии – обычно можно обойтись без седации. Грамотный врач всегда правильно расположит к себе, выполнит лечение без боли и страха.
Местная и регионарная анестезия
Помимо общего наркоза, где происходит отключение сознания, также существует анестезия местная и регионарная. При ряде существенных различий между ними, есть несколько общих черт:
- сохранение сознания при полной нечувствительности к боли (вне зависимо от того, будете вы бодрствовать или спать, если, например, в комбинации использовалась седация);
- относительная безвредность и большая безопасность (в сравнении с общим наркозом).
К регионарной анестезии относят:
- спинальную (спинномозговая анестезия);
- эпидуральную (т.н., перидуральная анестезия);
- проводниковую (блокирование передачи импульса по крупному нервному стволу) и некоторые другие.
При местном обезболивании, или, как иногда ошибочно говорят, «местном наркозе», анестетиком обкалывается небольшой участок тела, временно делая его невосприимчивым к боли. Чаще всего такой способ применяется при небольших операциях и в неинвазивных техниках. Примерами могут послужить некоторые методики липосакции, интимная пластика, блефаропластика, отопластика и другие виды косметологических процедур.
Из всего многообразия видов и методик обезболивания доктор Белый выбирает наиболее подходящий вариант для каждого индивидуального случая, основываясь на показателях состояния здоровья пациента, а так же типе, сложности и длительности проводимой операции.
Удаление аппендицита при беременности
Воспаление аппендикса – частая хирургическая патология во время беременности. Матка, увеличиваясь, сдавливает кишечник и может провоцировать воспаление аппендикса.
Главной проблемой операций в период беременности является выбор способа обезболивания. Общий и спинальный наркоз – вредны и опасны для плода. Значит, единственным не вредным методом является проведение операции под местной анестезией.
Беременной женщине нужно успокоиться перед операцией и перестать бояться, так как при страхе в крови повышается уровень адреналина, и анестетики становятся не эффективными. Перед введением препарата необходимо сделать пробу на аллергию. После этого, если проба отрицательная, место предполагаемого разреза послойно обкалывается анестетиком. Если женщина чувствует онемение в месте уколов, это значит, что обезболивание подействовало.
Местный наркоз во время операции беременным является самым безопасным вариантом анестезии
При беременности местное обезболивание является единственным доступным методом анестезии. Но при оперативном вмешательстве с такой анестезией пациентке может быть немного больно. После начала операции, при жалобах женщины на боль, анестезиолог может добавить количество анестетика. Но при беременности есть строгие правила, в которых прописано, сколько можно вводить препарата. В случае превышения этих норм, местный наркоз может стать вредным для плода.
При правильной дозировке, последствий для малыша быть не должно. Концентрация анестетика в крови минимальна и не является вредной для плода. Другие оперативные вмешательства при беременности также должны проводиться с использованием местного обезболивания.
Техника выполнения
Больной должен заранее подготовиться к погружению в медикаментозный сон. Назначается общий анализ крови, кардиограмма и флюорография. Данные исследования необходимы для исключения возможных рисков, а также для гарантии того, что во время медикаментозного сна у человека не возникнут проблемы с дыхательной системой и сердцем.
- за 12 часов до назначенной процедуры не принимать пищу, а за 4 часа не пить;
- за сутки не употреблять алкогольную продукцию и не курить;
- обязательно сообщить врачу о наличии аллергии на медикаменты;
- непосредственно перед процедурой с помощью клизмы очистить кишечник.
Для седации анестезиолог использует разные препараты, в зависимости от нужной глубины седации:
- Мидазолам – погружает пациента в легкий сон. Больной в этом случае может общаться с врачом.
- Пропофол – седация средней глубины и глубокая седация.
Также обязательно используется закись азота, которая успокаивает человека, расслабляя мышцы.
Если седация используется при родах, чаще всего применяется натрий оксибутират.
В некоторых случаях специалисты используют барбитураты, однако, это не самый лучший выбор – данные средства негативно влияют на работу сердца и гемодинамику, поэтому требуется контролировать ситуацию.
После того как действие препарата прекращается пациент приходит в себя через 10 минут, а через полчаса все влияние препарата на организм человека полностью прекращается.
Какие препараты используются?
Для местной анестезии чаще всего применяются следующие препараты:
1. Лидокаин. Является одним из самых распространенных для проводникового наркоза. Имеет более длительное и сильное действие, если сравнивать с новокаином. В значительных концентрациях может использоваться для обезболивания слизистых за счет орошения и смазывания.
2. Новокаин. Нетоксичное средство с широким терапевтическим воздействием. Используется для всех видов местной анестезии в различных концентрациях, в зависимости от проводимой операции и показаний.
3. Тримекаин. Используется для проводникового наркоза. Препарат обладает достаточно сильным и продолжительным анестезирующим действием. Местный наркоз препаратом такого вида безопасен и полностью безболезнен для человека. Характерна невысокая токсичность.
4. Анекаин. Сильнодействующий препарат, обладающий продолжительным воздействием на необходимую область тела. Используется при соответствующих показаниях и при проведении специфических операций.
5. Дикаин. Используется, как правило, для терминального обезболивания с помощью обработки слизистой оболочки при помощи орошения или смазывания. Сильнее новокаина в 10-20 раз. Может быть использован для эпидурального обезболивания. Применение препарата ограничено из-за его высокой токсичности, в сравнении с другими анестетиками. Кроме того, последствия после местного наркоза такого типа могут быть опасны.
6. Хлорэтил – жидкость в ампулах. Местное анестезирующее действие хлорэтила основано на способности препарата быстро испаряться с поверхности кожи, вызывая её резкое охлаждение и замораживание поверхностного слоя c наступлением местной анестезии.
Чаще всего анестетики такого типа применяются при отказе пациента от общей анестезии. Считается, что организм человека лучше переносит эти препараты.
Виды наркоза
Местная анестезия
Удобный и распространенный способ, отличается быстротой выполнения, легкостью, относительной безопасностью. Чаще всего применяется инъекционное обезболивание ультракаином, лидокаином, артикаином. Подходит не всем пациентам, что обусловлено риском развития аллергической реакции на лекарство, болезненностью самого укола, токсичностью препаратов, которые могут спровоцировать осложнения.
Общий наркоз
Общая анестезия — это изменение физического состояния, характеризующееся полной анальгезией (отсутствие болевой чувствительности), временной утратой сознания и памяти, умеренной степенью ограничения дыхания. Для внутривенного наркоза применяется пропофол, гексенал, кетамин, пропанидид, для ингаляционного — трихлорэтилен, закись азота. Каждый из анестетиков реализует свою функцию посредством разных механизмов, опосредованно влияя на разные уровни ЦНС — на кору полушарий мозга (амнезия, утрата сознания), на спинной мозг и ствол головного мозга (подавление болевых рецепторов).
Стадии общего наркоза
| 1 | стадия аналгезии | начинается с момента введения препарата, длится 4-8 минут, затем наступает потеря сознания. Пульс и дыхание учащаются, болевая чувствительность быстро снижается, рефлексы и ответ на температурную стимуляцию сохраняются |
| 2 | стадия возбуждения | длится 1-5 минут, отличается двигательным и речевым возбуждением, усилением рвотного/кашлевого рефлексов, слезотечением, повышением артериального давления |
| 3 | хирургическая | наступает через 5-10 минут после начала анестезии. Отмечается полное угнетение рефлексов, углубление дыхания, мышечное расслабление |
| 4 | пробуждение | Пробуждение фиксируется после прекращения подачи лекарства, отличается постепенным восстановлением мышечного тонуса, сознания, чувствительности, рефлексов. |
Показания
- сложные и травматичные операции: резекция челюстей, удаление злокачественных новообразований полости рта/языка, уранопластика, костно-пластические вмешательства, устранение объемных дефектов мягких лицевых тканей;
- органические поражения ЦНС (эпилепсия, шизофрения);
- наличие индивидуальной непереносимости местных обезболивающих средств.
Противопоказания
- болезни легких, печени, мочевыводящих путей в острой фазе;
- наличие очагов воспаления в верхних дыхательных путях;
- нарушение сердечного ритма, пред- и постинфарктные состояния;
- гормонозависимые заболевания.
Какими способами препараты вводятся в организм
Процедура введение седативных средств в организм пациента может проводится разными методами. Подходящий способ выбирает врач, основываясь на сложности предстоящих манипуляций и времени, которое займет лечение. Давайте разбираться, как делают седацию различными методами.
1. Ингаляционный способ введения препарата
Ксенон или закись азота с кислородом подаются через ингаляционную маску. Подготовка к введению газов предполагает отказ от приема пищи примерно за 2 часа до посещения стоматолога. В течение суток после лечения специалисты не рекомендуют садиться за руль и употреблять алкоголь. Сегодня данный метод рекомендуют именно детям, поскольку это наиболее безопасный вариант обезболивания.
 На фото показан ингаляционный метод введения препарата
На фото показан ингаляционный метод введения препарата
2. Введение в седацию перорально
Методика основывается на приеме медикаментов и применяется в тех случаях, когда человек испытывает жуткий страх перед стоматологическим лечением и нуждается в предварительном успокоении. Пациенту обычно назначают «Диазепам» на основе валиума на ночь перед визитом к дантисту и «Темазепам» примерно за час до процедуры. Подобная методика не применяется в отношении пациентов, страдающих эпилепсией, индивидуальной непереносимостью компонентов препарата, женщин во время беременности, при насморке, а также в отношении лиц, находящихся в сильном алкогольном или наркотическом опьянении.

3. Инъекционный метод
Медикаменты вводятся посредством инъекции – игла фиксируется с помощью пластыря и остается в вене до кона процедуры. В качестве транквилизатора обычно используется «Мидазолам». За пару часов до визита к стоматологу нужно отказаться от еды. Восстановление занимает около часа, однако в течение суток не рекомендуется управлять транспортными средствами или употреблять спиртные напитки. Данная методика предполагает довольно серьезную подготовку: перед лечением пациенту придется сдать общий анализ крови, анализ на ВИЧ, ЭКГ. Такой способ противопоказан в детском возрасте (до 16 лет). При несоблюдении технологии введения препаратов повышается риск развития серьезных осложнений.
 При инъекционном методе препарат вводится посредством инъекции
При инъекционном методе препарат вводится посредством инъекции
1 заблуждение и 3 факта о медикаментозном сне
У пациентов сформировалось неоднозначное отношение к лечению зубов под медикаментозным сном или седацией. Часто этот вид анестезии путают с общим наркозом. В этой статье мы расскажем, что такое медикаментозный сон, чем он отличается от общего обезболивания, в каких случаях необходим и к чему готовиться пациентам, которые собираются его пройти.
ЗАБЛУЖДЕНИЕ. Медикаментозный сон и общий наркоз — одно и то же.
На самом деле медикаментозный сон и общий наркоз – разные виды анестезии.
Наркоз или общее обезболивание вводит организм человека в состояние, которое характеризуется временным выключением сознания человека, подавлением болевой чувствительности и рефлексов. Наркоз знаком пациентам, которым делали полосные операции. Он полностью отключает сознание и от него сложно отходить.
Медикаментозная седация или медикаментозный сон – это ингаляционное или внутривенное введение седативного препарата. В этом случае пациент находится в состоянии поверхностного лёгкого сна.
Седативные препараты, которые мы используем в детской стоматологии «Медисса» безопасны и сертифицированы.
ФАКТ 1. Медикаментозный сон — это сиеста, а не нокаут
Медикаментозный сон или седация обеспечивает не глубокое погружение, а легкую дремоту, которая расслабляет пациента и делает лечение быстрым и безболезненным. Пациента можно разбудить в необходимый момент. Седация успокаивает и усыпляет пациента до необходимого уровня.
При медикаментозном сне пациент самостоятельно дышит, может глотать и кашлять. Эти рефлексы не блокируются и не подавляются, как при общем наркозе.
Уровень выключения сознания настолько не глубокий, что пациент реагирует на болевые ощущения. Поэтому при седации используется традиционная анестезия.
ФАКТ 2. Медикаментозный сон используют даже если делают традиционную анестезию
Есть случаи, когда традиционная местная анестезия не решает попутные задачи лечения. Например, снятие страха.
Использование седативных препаратов расслабляет человека, помогает справиться с неконтролируемым страхом, вызванным негативным опытом лечения удержанием.
Препараты которые используются при медикаментозном сне приводят в норму артериальное давление, что важно для пациентов с гипертонией и выраженной дентофобией — паникой перед стоматологическим креслом. Медикаментозный сон дает возможность пролечить много зубов за один раз или провести
Медикаментозный сон дает возможность пролечить много зубов за один раз или провести
несколько других стоматологических манипуляций, таких как имплантация, хирургия или протезирование. При этом у пациента не остается воспоминаний о процедуре.
ФАКТ 3. Медикаментозный сон делают только по показаниям и это безопасно.
Необходимость применения медикаментозного сна, как и используемый препарат индивидуальны. На предварительной консультации врач стоматолог определяет показания к применению медикаментозного сна. Подробней об этом тут.
В «Медисса» процедура проходит по следующему сценарию.
- Пациент сдает необходимые анализы и после этого врач анестезиолог каждому пациенту индивидуально подбирает препараты и дозировку. Во время лечения под медикаментозным сном опытный врач-анестезиолог и анестезиологическая бригада дежурят в кабинете и следят за здоровьем пациента при помощи специального современного оборудования.
- Первый этап — подготовка пациента к обезболиванию. Далее происходит введение в медикаментозный сон. В нашей клинике используется внутривенное введение препарата. Так анестезиолог контролирует глубину погружения в сон.
- Во время процедуры и лечения происходит постоянный контроль за здоровьем и жизненными показателями пациента: проводится постоянный мониторинг артериального давления, пульса, ЭКГ, сатурации.
- После завершения стоматологического лечения анестезиолог выводит пациента из седации. Анестезиолог сопровождает пациента в телефонном режиме на протяжении суток после процедуры. Препарат выводится из организма естественным путем за 24 часа.
Медикаментозный сон — прогрессивный метод обезболивания в стоматологии. Он делает стоматологическое лечение комфортным и быстрым для пациента. В случае пациентов с дентофобией и детей с особенностями развития медикаментозный сон подчас единственный способ вылечить зубы.
Сомнения связанные со здоровьем и лечением всегда лучше обсудить с врачом, а не интернетом. Если у вас остались вопросы о медикаментозном сне и стоматологическом лечении, мы рады будем ответить на них на консультации.
источник
Регионарная анестезия
Этот вид анестезии обеспечивает потерю чувствительности части тела больного. Для регионарной анестезии используют те же анестетики, что и для местного обезболивания, но их вводят в нервные сплетения таким образом, чтобы была утеряна чувствительность какой-либо области тела – ноги, руки, и т.д. Сознание пациента при этом сохраняется, но боли он не чувствует, возникает также обездвиживание этой части тела.
Обезболивающее действие при регионарной анестезии длительное, несколько часов. Разновидностями ее являются проводниковое обезболивание, эпидуральная и спинальная анестезия.
Анестетик вводится в область рядом со спинным мозгом: при спинальной анестезии – с помощью иглы, при эпидуральной (перидуральной) – подается через специальную трубочку – катетер. В результате нижняя половина тела теряет чувствительность в первом случае на время действия препарата (1–4 часа), во втором – на сколь угодно долгий период (пока не снимут катетер). Эти виды анестезии применяются в том числе для обезболивания родов.
При проводниковой анестезии проводят блокаду нервов, по которым проходит болевой импульс. Выполняют ее с помощью одной или нескольких инъекций рядом (очень близко) с нужным нервом (группой нервов).
Способ анестезии выбирает специалист анестезиолог-реаниматолог с учетом состояния пациента, сопутствующих заболеваний, переносимости препаратов.
СТРАХ ВТОРОЙ: “А ЧТО, ЕСЛИ Я ПРОСНУСЬ ОТ НАРКОЗА И НЕ СМОГУ ДЫШАТЬ”
У всех людей организмы разные, разная скорость выведения анестезиологических препаратов из крови: кому-то требуется 5 минут для просыпания, а кому-то 20. Именно в этом и заключается мастерство врача-анестезиолога: таким образом подобрать комбинацию препаратов и их дозировку, чтобы она подошла каждому конкретному пациенту. Они самые настоящие алхимики.
Именно за это я и ценю нашего “повелителя снов” Владимира Владимировича. За внимательный и индивидуальный подход к каждой пациентке. Он всегда интересуется тем, как были перенесены предыдущие наркозы, если они были, какие неприятные ощущения испытывала пациентка: тошнило ли, рвало ли? Всегда старается при выборе препаратов максимально снизить риск негативных моментов.
Он постоянно глазами у меня “в ране”, отслеживает, не кровят ли избыточно ткани, удобно ли мне работать, и если видит проблему, старается ее скорректировать дополнительными назначениями.
Как это происходит у нас: обычно я заканчиваю операцию, накладываю повязку, отхожу от стола, и только тогда Владимир Владимирович отключает подачу анестезирующего газа. Пациентка просыпается, начинает дышать самостоятельно через трубку, и только потом она удаляется.
Так что случаи “проснусь и не смогу дышать” очень редко, но встречаются в медицинской практике. У меня двое знакомых оказывались в этой неприятной ситуации, когда трубку из трахеи уже удалили, а мускулатура грудной клетки еще недостаточно слушается, чтобы глубоко вдохнуть. Но тут играет роль именно опыт анестезиолога и уровень оснащения клиники, в которой проводится операция.
Важно также отсутствие ажиотажа в операционной: когда каждая операция имеет свое отведенное время, и в очереди никто не стоит и не подгоняет докторов “снимать пациента со стола”
Общий наркоз
Общий наркоз – один из самых сложных видов анестезии, при котором происходит полное отключение сознания, расслабление скелетной мускулатуры и, как следствие, исчезновение рефлексов и чувствительности к боли. В зависимости от метода достижения такого эффекта, выделяют анестезию ингаляционную и комбинированную.
При ингаляционном наркозе препараты, представляющие собой дыхательные газы, вводятся в организм специальным аппаратом искусственной вентиляции легких посредством ларенгиальной маски либо эндотрахеальной трубки. В первом случае маска устанавливается в ротовой полости, но не доходит до голосовых связок, а во втором трубка, устанавливаемая в трахее, проходит через голосовые связки.
Комбинированная анестезия, как можно предположить из названия, предполагает достижение обезболивания путем применения различных медикаментозных средств и способов их введения (как ингаляционно, так и внутривенно).
Выбор способа обезболивания всегда делает врач, но он должен пояснить, почему именно этот метод будет лучшим и наиболее эффективным в вашем случае. Если у вас имеются какие-либо пожелания, предпочтения или ограничения, Игорь Анатольевич обязательно к ним прислушается и учтет при выборе способа анестезии.
Когда применение общего наркоза абсолютно необходимо?
Как правило, общего наркоза требуют только продолжительные по времени операции, которые требуют минимальных движений со стороны пациента. Некоторые хирурги предпочитают общий наркоз при длинных операциях, потому что это на самом деле безопаснее — врачи контролируют дыхание пациента, и могут дать больше лекарств, если это необходимо. По сути дела, есть лишь одна операция, которая предполагает только лишь общую анестезию – абдоминопластика, так как она довольно продолжительна по времени, требует очень большой области обезболивания, если бы речь шла о местной анестезии, а кроме того, хирургу приходится выполнять довольно тонкую работу с мышцами, и даже малейшее движение пациента может помешать врачу, и в итоге испортить результат.

Применение седации в детской стоматологии
Безболезненного способа лечения зубов не существует. Опыт врача и современное оборудование не исключают факторы, с которыми приходится считаться — болевым порогом, чувствительностью нервов, эмали. Поэтому седация широко используется при лечении зубов у детей. Родители должны понимать, что седация — это не общий наркоз, она совершенно безопасна, что подтверждено научным исследованием, в ходе которого изучались температура, частота дыхания и пульса, артериальное давление детей в момент лечения под седацией. Результат показал, что процедура не оказывает существенного влияния на жизненные показатели детей, во время стоматологических манипуляций они находились в стабильном физиологическом состоянии. Седация необходима малышам, которые нервничают при виде зубного врача и боятся уколов. Седативные препараты вызывают торможение ЦНС, снижают эмоциональную восприимчивость, помогают расслабиться и успокоиться.
На популярные вопросы нам ответил Валек Александр Александрович
Как часто можно делать седацию? Седацию при необходимости можно делать даже ежедневно или через день, никаких ограничений нет.
А что с глазами во время лечения, мы слышали, что они сохнут? При седации глаза не высыхают, это характерно для общего наркоза. Чтобы в процессе лечения исключить риск попадания в глаза зубной крошки или капель воды, веки фиксируются специальным пластырем.
Насколько легко переносится седация? При неукоснительном соблюдении протокола, если лечение контролирует анестезиолог, все проходит без серьезных побочных эффектов (головокружения и рвоты).
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Особенности общего наркоза
Необходимость общего наркоза во время операции определяется врачом-анестезиологом, и обуславливается характером хирургического вмешательства. Общее обезболивание осуществляется двумя методами:
- Ингаляционным. Предполагает введение препаратов посредством дыхательных путей.
- Традиционным. Введение лекарственных средств проводится внутривенно.
Основным плюсом общего наркоза является его воздействие на центральную нервную систему, полное отсутствия беспокойства и работы мышечных функций. В процессе проведения операции может быть подключена искусственная вентиляция легких, обеспечен контроль и стимуляция сердечной деятельности и других жизненно важных функциональных систем организма.
Проведение общего наркоза всегда связано с определенным риском. Как показывает практика, очень многое зависит от состояния здоровья пациента. Если организм здоров, то вероятность проведения наркоза без серьезных последствий достаточно велика. Возможно появление тошноты, болевых ощущений в области гортани, дрожь, головокружение, временная потеря сознания и головная боль. Может присутствовать частичная амнезия, спутанность сознания, аллергия, мышечные и поясничные боли. Все это предусматривается, и не считается отступлением от нормы. Общий наркоз опасен своими последствиями, которые могут быть куда серьезнее и проявиться гораздо позже.
В анестезиологическом кабинете и в операционной
Анестезиологический кабинет находится рядом с операционной. Во многих больницах нет анестезиологических кабинетов. В таком случае вы будете получать анестезию в операционной.
Аппарат для анестезии поставляет кислород и анестезирующие газы в контролируемых количествах. Этот аппарат для наркоза также имеет контрольное оборудование, которое включает в себя:
- Мониторинг работы сердца : на вашей груди будут размещены датчики аппарата, которые на экране будут отображать сердечный ритм.
- Артериальное давление : на вашей руки будет надета манжета, которая устанавливается для измерения артериального давления каждые пять минут или чаще.
- Уровень кислорода : на пальце или ноге находится датчик. Он постоянно определяет ваш уровень кислорода.
- Другие приборы могут быть использованы для разных сложных операций.
Ваш анестезиолог введет вам лекарства в вену.
Внутривенные жидкости
Во время проведения большинства операций вы должны получать жидкость, чтобы избежать обезвоживания. Эта процедура может быть продолжена до того времени, когда вы сможете пить в обычном режиме. Если вам необходимо переливание крови, то это также будет проведено через «капельницу».
Выбор анестетика
Иногда есть выбор, какой вид анестетика лучше всего подходит для вас. Обсудив преимущества, риски и ваши предпочтения, вы и ваш анестезиолог вместе можете решить, какой анестетик вы будете использовать.
Премедикация
Иногда дают лекарства незадолго до операции. Вам могут поставить лекарства для снятия тревоги, предотвращения проблем от других болезней или для уменьшения боли.
Мышечные релаксанты
Они нужны только для определенных операций. Мышечные релаксанты полностью расслабляют мышцы. Анестезиолог использует аппарат искусственного дыхания. Он не будет отключен, пока анестезиолог не убедится, что действие мышечного релаксанта прекращено.
Другие лекарства
- Антибиотики для предотвращения инфекции.
- Препараты при наличии заболеваний.
- Парацетамол помогает при обезболивании.
- Лекарства для лечения низкого артериального давления.
Местный наркоз при выскабливании
При выскабливании полости матки, которое проводится в лечебных или диагностических целях, может использоваться локальный наркоз. Выскабливание проводится с использованием местной анестезии чаще у пациенток пожилого возраста, которым противопоказано использование общего наркоза.
Во время выскабливания, анестетик вводят парацервикально. При таком обезболивании во время выскабливания женщине не больно. Она может только чувствовать, что врач что-то делает. Кроме ощущения дискомфорта, при таком выскабливании с использованием местной анестезии, женщина не ощущает ничего.
Местный наркоз используется при выскабливании матки
После такой операции, пациентки «отходят» не долго, уже через 2-4 часа они могут идти домой. Сколько времени будет держаться эффект обезболивания зависит от дозы препарата и особенностей организма. Введенный анестетик действует на слизистую оболочку матки, эндометрий. При выскабливании гинеколог отделяет функциональный эндометрий от стенок матки, и так как анестетик там уже подействовал, пациентке совсем не больно.