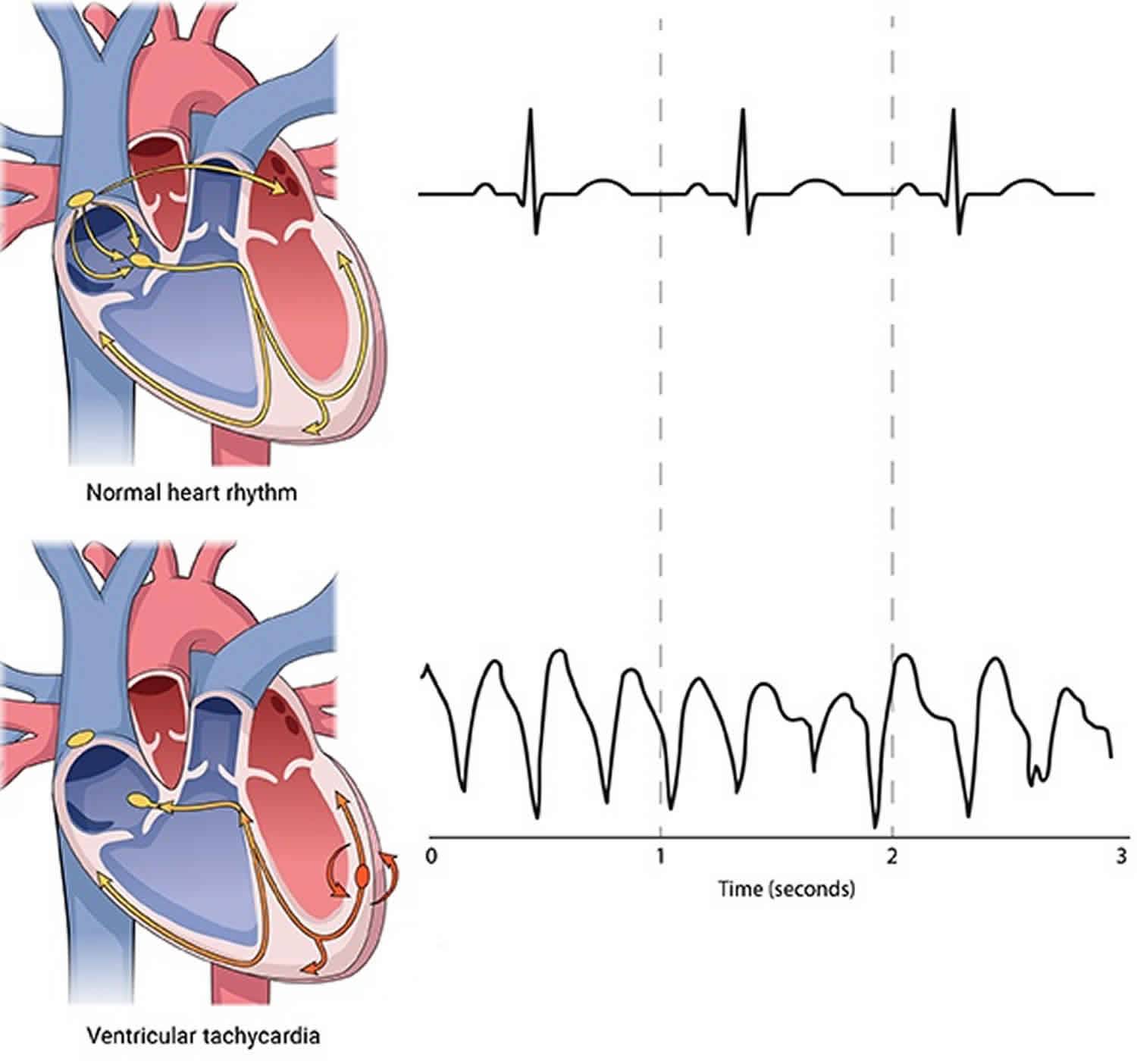
Основные сведения
Норма количества ударов сердца составляет от 60 до 80 биений в течение 1 минуты. При отрицательном влиянии неравномерности и нескоординированности электрических импульсов количество ударов может изменяться.
Для того, чтобы разобраться, чем отличается аритмия от тахикардии, необходимо ознакомиться с основными понятиями об этих заболеваниях.
Аритмия представляет собой изменения функционирования сердечной мышцы, связанные со сбоем действия проводящей системы, обеспечивающей ритмичность и систематичность сокращений органа. Виновниками возникновения заболевания также являются воздействия гидроионных нарушений, патологий деятельности вегетативной и эндокринной систем, следствия реакций на медикаментозные лечебные препараты.
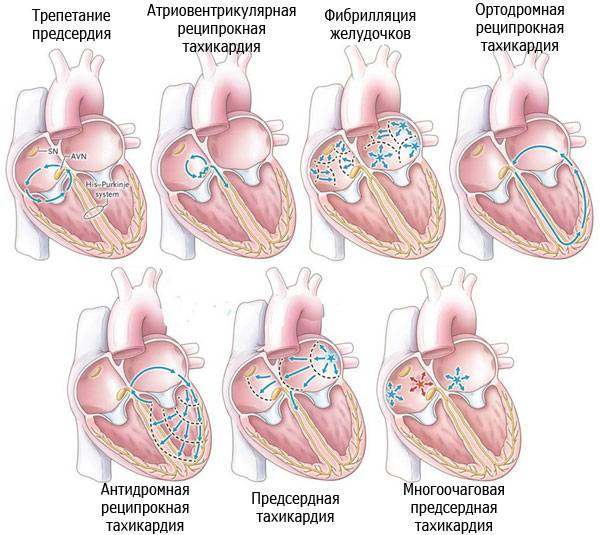
Виды тахикардии
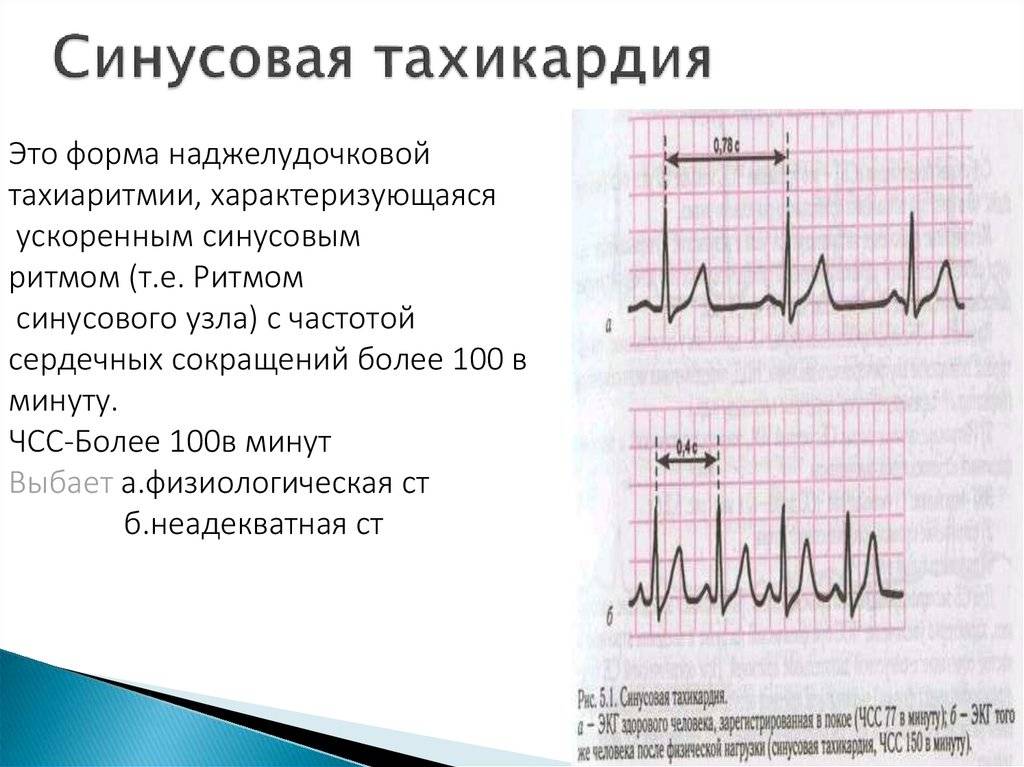
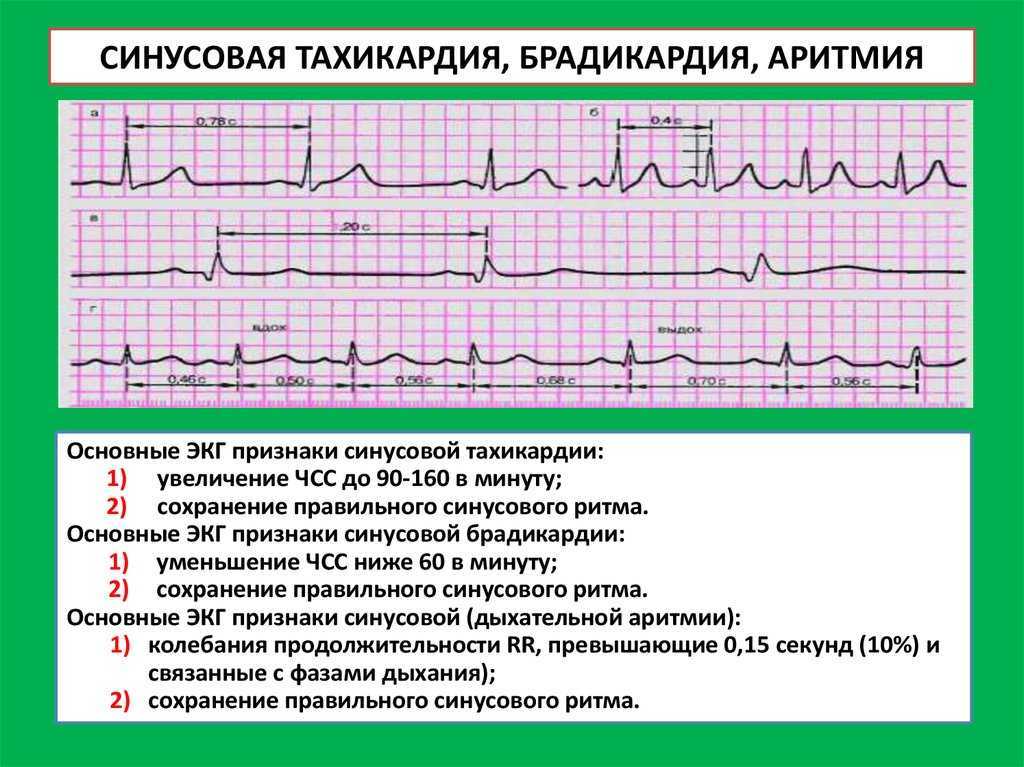
Тахикардия – это еще одна разновидность изменения скорости сердечных сокращений, характеризующаяся увеличением синусового ритма до пределов 90 и более ударов на протяжении 1 минуты. В это время происходит усиленное чувство сердцебиения.
Подобные формы изменений сердечного ритма указывают на присутствие патологических отклонений в работе внутренних органов, либо нервной системы, а также заболеваний сердца и сосудов. В связи с этим при возникновении тревожащих признаков рекомендуется обязательное посещение специалиста для осуществления детальной диагностики с целью выявления основного источника, провоцирующего разлаженность деятельности сердечной мышцы.
Симптоматика синусовой тахикардии
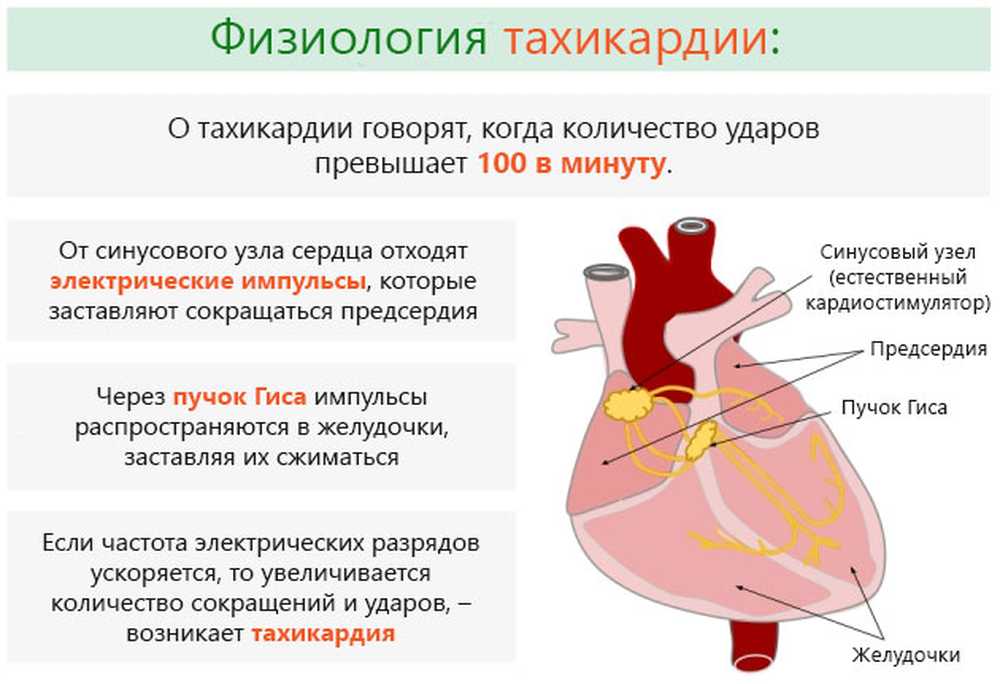
Классическое отклонение. Развивается в результате раздражение особого скопления клеток-кардиомиоцитов. Это естественный водитель ритма, который генерирует электрический импульс и заканчивается сокращением всего миокарда.
Она не несет большой опасности на ранних стадиях, но дискомфортна для пациента и дает массу проявлений:
Умеренное ускорение сердцебиения от 100 ударов в минуту и выше, но не более 180-ти. Субъективно ощущается как стук в груди. Каждый удар отдает в голову, глаза. При определенных индивидуальных особенностях организма возможна полная нечувствительность к росту ЧСС. Такой же эффект наблюдается при длительном течении нарушения. Пациент привыкает к новому состоянию. Но тахикардия никуда не уходит и регистрируется аппаратными методами.
Боли в грудной клетке неясного происхождения. Слабые, обычно на фоне длительного течения нарушения. От 10 минут и более. Давящие или жгучие. Это негативный признак. Он говорит о начинающемся ишемическом процессе — недостаточном питании миокарда.
Одышка в состоянии полного покоя. Имеет внелегочное происхождение. Причина в слабом выбросе крови в малый круг. А значит и кислородом она обогащается в меньшей степени, чем обычно. Обедненная кровь движется через аорту, но покрыть потребности органов и систем не способна. Число сокращений в минуту достигает 120 и более.
Бледность кожи. Также слизистых оболочек. Вызывается рефлекторным сужением периферических сосудов, капилляров. Недостаточным кровообращением тканей.
Цианоз носогубного треугольника возникает сравнительно редко. Только на фоне кислородного голодания всего организма. Это негативный прогностический признак и обуславливается не самим нарушением, а тем, что за ним стоит. Сердечной, коронарной недостаточностью, перенесенным или текущим инфарктом.
Повышенная потливость
Этот признак тахикардии, как и прочие вегетативные моменты — результат нарушения работы нервной системы.
Слабость, сонливость, невозможность концентрировать внимание на предмете, падение скорости и продуктивности мышления. Временное явление.
Синусовая тахикардия продолжается не более 10-60 минут. Заканчивается полным регрессом состояния — возвращением в исходную точку.
Внимание:
При инфекционных поражениях сердца (миокардит, прочие), заболеваниях аутоиммунного профиля, инфаркте, вегетативном кризе наблюдается стойкое увеличение ЧСС. Даже в ночное время суток.
Осложнения при связи тахикардии и высокого давления
Высокие давление и пульс — опасное сочетание, которое оказывает огромную нагрузку на сердце человека, а это может повлечь за собой множество последствий.
Самое страшное, к чему может привести комбинация тахикардии и гипертонии — смерть. Но не всегда все так серьезно.
Наиболее часто эти две патологии при одновременном проявлении вызывают следующие заболевания:
На почки, печень и головной мозг также оказывается негативное влияние. В таких случаях доктора обязаны включить в медикаментозное лечение препараты, способствующие устранению осложнений, вызванных сочетанием болезней.
Профилактика недугов
Профилактика болезней должна начинаться с нормализации образа жизни больного. Если на работе постоянные стрессы, то рекомендуется сменить занятие на более спокойное. Необходимо заняться корректировкой меню. Пациенты со склонностью к аритмиям должны отказаться от жирной пищи, насыщенной холестерином. Из-за неё страдают сосуды. На них появляются бляшки, которые могут спровоцировать нарушения ритма и потерю эластичности артерий.
Рекомендуется уделить внимание физической нагрузке. Более полезным считается аэробный тренинг, когда упражнения выполняются с большой интенсивностью
Такие нагрузки активизируют ток крови по телу, заставляют сердечную мышцы интенсивнее сокращаться. В орган попадает больше кислорода, что способствует его оздоровлению
Но подходить к составлению тренировок следует с осторожностью, т.к. при врожденных сердечных аномалиях они могут усугубить состояние больного
Что такое брадикардия и тахикардия
Тахикардия
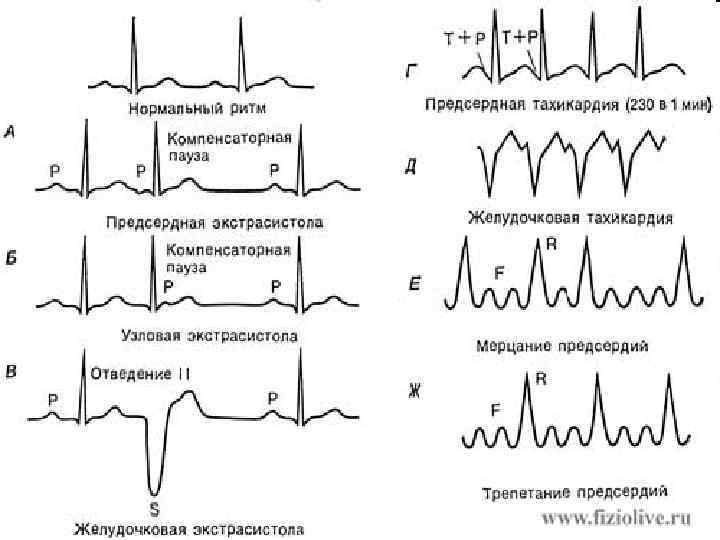
Это вид аритмии с учащением сердцебиения. Тахикардии делят на два типа:
| Синусовая | Возникает в результате повышенной активности СА-узла, который посылает электрические импульсы, побуждающие сердце сокращаться. |
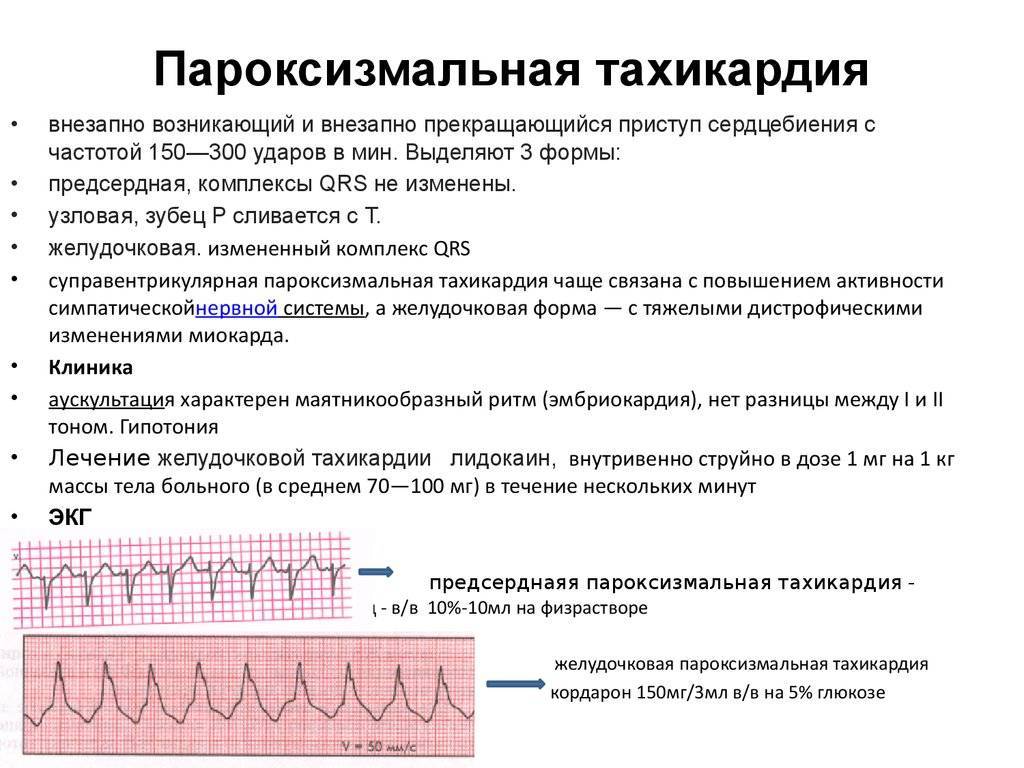
| Эктопическая или пароксизмальная | Возникает, когда импульсы исходят не из СА-узла, а из предсердий или желудочков. В зависимости от источника импульса пароксизмальная тахикардия бывает наджелудочковая и желудочковая. |
При наджелудочковой аритмии сокращение сердечной мышцы начинается в предсердиях, выше желудочков. Такие тахикардии разделяются на следующие виды:
| Физиологические | Возникают, когда у человека учащается пульс во время физической нагрузки (считаются нормой и лечения не требуют). |
| Реципрокные | Происходит ускоренное кольцевое прохождение импульса сокращения. |
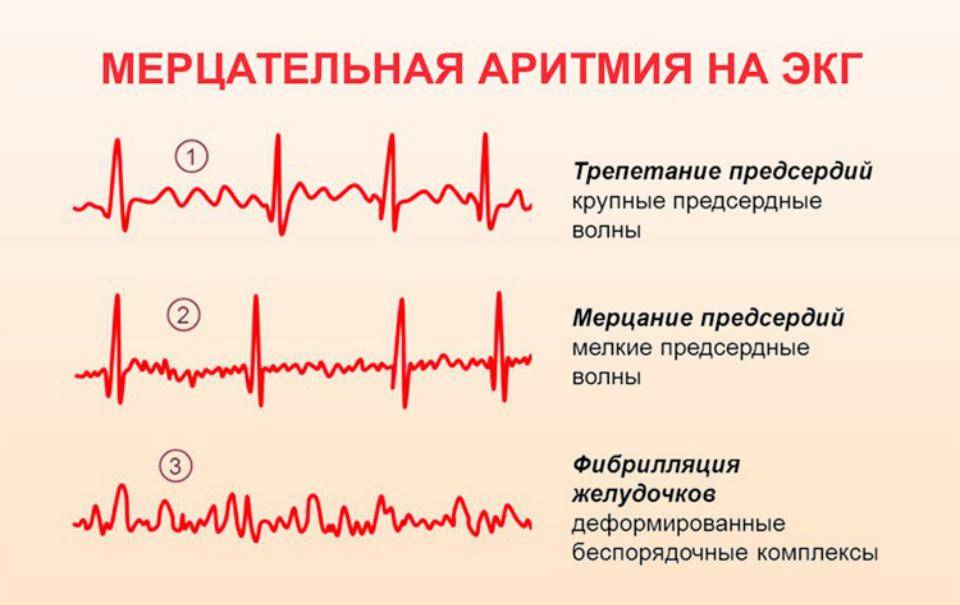
| Трепетание и фибрилляция | Беспорядочное и сильное сокращение предсердий. |
| Очаговые | Импульс сокращения исходит не от синусового узла, а из другого более сильного очага. |
| Экстрасистолии | Более сильное, чем обычно, внеочередное сокращение. Само по себе неопасно, но приводит к тахикардии при неоднократном повторении. |
При желудочковой тахикардии импульс сокращения возникает в желудочках сердца. Этот вид заболевания обычно более опасен. Выделяют такие виды:
| Экстрасистолии | Происходит внеочередное усиленное сокращение сердечной мышцы, импульс исходит из желудочков. Имеют различный класс тяжести патологии. |
| Синдром удлинённого интервала QT | Можно обнаружить только с помощью электрокардиограммы. При высоком показателе приводит к развитию аритмий различного типа. |
| Мерцание и трепетание желудочков | Хаотичное, сильное сокращение. |
Желудочковая тахикардия может длиться до 30 секунд (неустойчивый вид).
О питании при брадикардии сердца читайте тут.
Основными симптомами тахикардии являются: чувство сильного частого сердцебиения, затруднённое дыхание, общая слабость.
Брадикардия
Это аритмия с понижением частоты сокращений сердечной мышцы.
Различают брадикардии таких видов:
| Физиологическая | Происходит ночью или в состоянии полного покоя. Пульс понижается незначительно, поэтому такая аритмия не считается патологией. Лечения не требует. |
| Парасимпатическая | Это брадикардия, связанная с блуждающим нервом. Приступы происходят в основном ночью, иногда после большой физической нагрузки или приёма пищи. |
| Синдром слабости SA-узла | Синоатриальный узел слишком медленно посылает сердечной мышце сигналы на сокращение, из-за чего сердечный ритм замедляется. |
| Атриовентрикулярные блокады | Возникают из-за нарушения синхронности ритма сокращений, когда предсердия сокращаются намного чаще, чем желудочки. |
Брадикардия может протекать совершенно бессимптомно, незаметно для больного. А может стать причиной серьёзных недомоганий, таких как анемия, сильная слабость, пониженное артериальное давление.
В редких случаях может привести к аритмическому шоку с летальным исходом.
Иногда возникает довольно редкий синдром, когда возникает брадикардия и тахикардия одновременно, когда учащённое и замедленное сердцебиение сменяют друг друга. Происходит это из-за ослабления сигналов синоатриального узла, которое провоцирует приступ тахикардии.
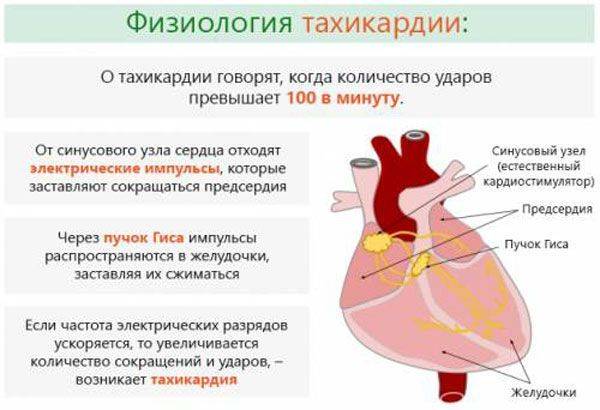
Патогенетические отличия
В основе патогенеза аритмий и патологической тахикардии лежат следующие процессы:
Нарушение формирования импульсов за счет:
- сбоя автоматизма синоатриального узла и латентных центров автоматизма – возникают эктопические очаги в результате замедления или внезапного прекращения реполяризации;
- формирование патологического автоматизма – между здоровой тканью и поврежденной возникает разница потенциалов;
запуск механизмов триггерной активности.
Нарушение проведения импульсов:
- удлинение рефрактерности и затухающее проведение в проводящей системе сердца;
- органические повреждения проводящей системы;
- феномен обратного входа возбуждения (re-entry) – повторное, многократное вхождение в определенный участок проводящей системы при существовании двух путей проведения возбуждения (функциональный и анатомический) или при блокаде проведения импульса в одном из путей. Также возможно сохранение проведения ритма только в ретроградном направлении.
- Комбинированные нарушения образования и проведения импульсов.
В основе возникновения физиологической тахикардии лежит повышение уровня катехоламинов, которые активируют симпатоадреналовую систему и приводят к сужению просвета сосудов. Ускоряется приток крови к сердцу, в результате чего и учащается ритм сердечных сокращений. Выбросу катехоламинов способствуют вышеуказанные причины. То есть тахикардия возникает под действием внешних факторов. И она является обратимой. Как только триггер перестал оказывать свое действие – сердечный ритм возвращается к нормальным показателям.
Как диагностировать стенокардию и тахикардию?
Диагностика стенокардии и тахикардии осуществляется с помощью различных методов и процедур, которые позволяют врачам определить наличие этих сердечных проблем у пациента
Важно отметить, что только квалифицированный врач может поставить диагноз по результатам всех проведенных исследований
Диагностика стенокардии:
- Анамнез и физикальное обследование: Врач проводит беседу с пациентом, задает вопросы о его симптомах и медицинской истории. Затем проводит физическое обследование, чтобы выявить характерные признаки стенокардии, такие как боль в груди при физической нагрузке или стрессе.
- Электрокардиограмма (ЭКГ): Данный метод позволяет зарегистрировать электрическую активность сердца и выявить нарушения в его работе. У пациента прикрепляют электроды к груди, рука и ногам, после чего аппарат регистрирует электрические сигналы.
- Нагрузочное тестирование: Пациент выполняет физическую нагрузку (обычно на беговой дорожке или велотренажере), в то время как его сердце контролируется с помощью ЭКГ. Врач наблюдает за изменениями в сердечной активности, которые могут указывать на наличие стенокардии.
- Коронарография: Это инвазивное исследование, при котором врач вводит катетер в артерию и доносит его до сердца. С помощью рентгеновского излучения и контрастного вещества врач может проверить состояние коронарных артерий и определить, есть ли блокировки, вызывающие стенокардию.
Диагностика тахикардии:
Анамнез и физикальное обследование: Врач обращает внимание на жалобы пациента, его медицинскую историю и проводит физическое обследование для выявления признаков тахикардии, таких как быстрый пульс и изменения сердечного ритма.
Электрокардиограмма (ЭКГ): Экг является первичным исследованием для выявления нарушений сердечного ритма. Он позволяет зарегистрировать электрическую активность сердца и обнаружить изменения, характерные для тахикардии.
Холтеровское мониторирование: Пациент носит небольшой портативный прибор, который регистрирует сердечную активность в течение 24-48 часов
Это позволяет врачу получить более полное представление о сердечной деятельности пациента и выявить эпизоды тахикардии, которые могут проявиться в течение дня.
Эхокардиография: Это ультразвуковое исследование сердца, которое позволяет врачу увидеть его структуру и функцию. С помощью этого метода можно выявить аномалии и вызывающие тахикардию проблемы в сердечном клапане или миокарде.
После проведения всех необходимых исследований врач составляет диагноз и определяет оптимальный метод лечения для каждого конкретного пациента, исходя из особенностей его состояния и характеристик сердечной проблемы.
Причины возникновения тахикардии, ее симптомы
Причины учащенного сердцебиения часто связаны с физиологией человека, исключив эти факторы, например, переутомление, пульс нормализуется. Причины тахикардических приступов:
- болезнь сердца;
- дисфункция щитовидки;
- заболевания нервной системы;
- опухоли, болезни легких;
- воспаления, инфекции (интоксикация).
Симптомы:
- учащенный пульс, его ощущение в груди, фалангах пальцев, височной области;
- беспокойство, тревожность, паника;
- шум, звон в ушах, головокружение, предобморочное состояние;
- ощущение ватных ног, слабость;
- повышенная потливость, влажные ладони, холодные конечности.
Народные средства от аритмии и тахикардии
Зная, как снимать приступ аритмии дома, можно вовремя предпринять необходимые меры и предотвратить возможные осложнения. А изучив методики курсовой терапии натуральными лекарствами, удастся и вовсе полностью избавиться от приступов, регулярно осуществляя их профилактику. Вот какие народные приемы можно использовать при наличии этих заболеваний:
Лечение боярышником. Это весьма действенное народное антиаритмическое средство. Для курсового питья лучше всего использовать водную настойку, также подойдет чай на основе плодов этого продукта. Для приготовления настойки берут 50 грамм ягод, толкут их и заливают двумя стаканами кипятка. Настаивают на протяжении трех часов. Принимают четырехкратно по одной ложке. Курс терапии не должен превышать полтора месяца. Затем делают такой же по продолжительности перерыв.
Терапия ландышем. Для приготовления лекарства берут десять цветков ландыша и заливают их стаканом кипятка. Настаивают полтора часа. Выпивают по несколько небольших глотков трижды в день
Следует обратить внимание на то, что ландыш является противопоказанным при наличии WPW-синдрома. При этой болезни он может провоцировать приступы аритмии.
Лечение пустырником. Это средство помогает справляться со стрессом, влияя благотворно на сердечный ритм
Чтобы сделать лекарство, берут 15 грамм травы и заливают кипятком. Заваривают лекарство десять минут, а потом пьют по одной столовой ложке три раза в день.
Это средство помогает справляться со стрессом, влияя благотворно на сердечный ритм. Чтобы сделать лекарство, берут 15 грамм травы и заливают кипятком. Заваривают лекарство десять минут, а потом пьют по одной столовой ложке три раза в день.
Лекарства от аритмии сердца и тахикардии поможет подобрать врач.
Особенности аритмии
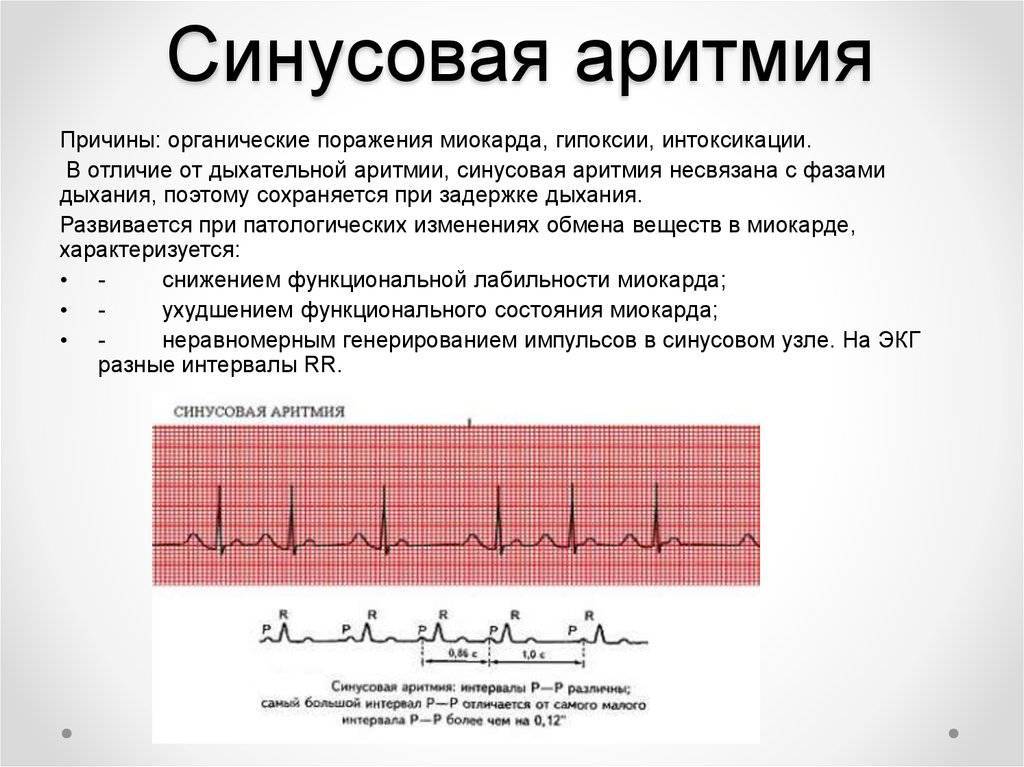
О наличии аритмии свидетельствуют любые нарушения в частоте сердечных сокращений. Сбои в ритме и частоте пульса являются признаком этого заболевания. Именно этим она отличается от тахикардии.
Виды:
Тахикардия. При этом виде аритмии наблюдается повышенная частота пульса (более 90 ударов).
Существует несколько видов тахикардии, для каждого из которых свойственны свои причины. В отдельных случаях сердечный ритм повышается по объективным причинам, поэтому тревожиться не нужно.
Но иногда это нарушение свидетельствует о развитии серьезных болезней сердца.
- Основные симптомы: увеличение количества сердечных сокращений, тревога и беспокойство, головокружения, потеря сознания, боли в груди. Из-за тахикардии могут возникнуть сердечная недостаточность, инфаркт. Также существует риск остановки сердца.
Брадикардия. В этом случае сердечный ритм замедлен (меньше 60 ударов).
Для спортсменов такая аритмия может быть вариантом нормального состояния, поскольку они привыкли к сильным физическим нагрузкам. Но обычно это нарушение свидетельствует о проблемах сердечно-сосудистой системы.
Если ритм сердца составляет менее 40 ударов в течение минуты, это может быть признаком сердечной недостаточности либо способно спровоцировать развитие этого заболевания.
- Основными признаками брадикардии являются головокружения, обмороки, сердечные боли, слабости, резкие изменения в показателях артериального давления.
Экстрасистолия. Пульс характеризуется дополнительными внеочередными сокращениями.
Это нарушение очень распространено и встречается даже у людей, которым не присущи проблемы с сердцем. Частые приступы экстрасистолии могут снизить мозговой и коронарный кровоток, спровоцировать формирование стенокардии.
Также это нарушение может вызвать мерцательную аритмию. Существует риск смерти от остановки сердца.
- Основными симптомами считаются преждевременные сокращения сердечной мышцы, когда возникает чувство сильных толчков или замираний сердца, тревога и беспокойство, ощущение нехватки воздуха, затрудненное дыхание.
Мерцательная аритмия. Ритм сердечных сокращений увеличен, имеются проблемы с работой предсердий.
- Возникает это нарушение из-за болезней сердца (сердечная недостаточность, ишемическая болезнь), проблем со щитовидной железой, артериальным давлением, из-за лекарств, алкоголя или отравления. В пожилом и старческом возрасте эта проблема очень распространена.
- Признаками такой аритмии являются частый ритм сердечных сокращений (может достигать 180 ударов), боли в сердце и груди, ощущение появляющихся пауз в биении сердца, затрудненное дыхание, одышка, склонность к быстрому утомлению.
Блокады сердца. При этом заболевании способно замедляться или прекращаться прохождение импульсов по структурам сердечной мышцы.
- Вызывают такие сбои различные болезни сердца (стенокардия, инфаркт, гипертрофия отделов, кардиосклероз и пр.). Так же этот вид аритмии возникает при приеме лекарств, во время климакса, под влиянием наследственности, из-за нарушений в функционировании щитовидной железы.
- Симптомами нарушения являются прерывистый ритм пульса, судороги, потеря сознания. Если не принимать мер, заболевание может стать причиной внезапной смерти.
Принцип лечения аритмии зависит от того, чем она вызвана и как проявляется. Поэтому для назначения лекарств и разработки рекомендаций необходимо провести обследование и сдать анализы, а также изучить имеющиеся у пациента болезни. Ни в коем случае нельзя заниматься самолечением и начинать принимать какие-либо лекарственные средства, это может ухудшить состояние и даже привести к гибели.
Лечебные мероприятия
При лечении аритмии и ее симптомов назначают комплекс лекарственных препаратов, действие которых направлено не только на нормализацию ритмов, но и на лечение основной патологии, которая вызвала появление аритмии. В зависимости от основного заболевания врач назначает соответствующее лечение.
Нормализация ритма – один из важнейших критериев лечения. Его суть заключается в том, что необходимо нормализовать работу сердца и предотвратить возникновения осложнений.
Основная группа препаратов – антиаритмические лекарственные средства. Является достаточно большой группой и включает 4 основных класса лекарств:
- Блокаторы натриевых каналов (Новокаинамид, Ритмонорм, Лидокаин).
- Бета-блокаторы (Метопролол, Атенолол).
- Средства для удлинения потенциала действия, а также рефрактерность сердечной мышцы (Бретилий).
- Блокаторы кальциевых каналов (Амлодипин, Дитиазем).
Каждый имеет свои показания и противопоказания. Самостоятельно употреблять их без назначения врача строго запрещено. Самолечение может вызвать крайне нежелательные побочные действия, среди которых может быть даже летальный исход.

Классификация антиаритмических препаратов
Физиологические изменения ритма являются обратимыми при устранении действия внешнего фактора. Но если это удается с трудом, то при психоэмоциональных нагрузках возможно применение седативных препаратов, при физических – следует перейти на более медленный темп и снизить интенсивность.
Немаловажным является нормализация образа жизни, устранение вредных экзогенных факторов: стресса, вредных привычек, чрезмерных физических нагрузок. При возникновении каких-либо жалоб необходимо сразу обращаться к врачу за помощью и своевременно лечить болезни.
Некоторые виды аритмий представляют серьезную угрозу жизни пациента и могут привести к летальному исходу – фибрилляция желудочков, предсердий, трепетание.
При нарушении ритма сердце работает на износ и компенсаторные реакции с течением времени ослабевают. Все это может привести к дальнейшему прогрессированию болезни.
Таким образом, аритмия представляет собой нарушение скоординированной работы различных отделов сердца, тахикардия – увеличение частоты его сокращений. Даже в минимальных своих проявлениях эти патологии могут быть опасными для здоровья и жизни человека. Не стоит пренебрегать характерными симптомами. Необходимо обратится к врачу за консультацией, чтобы проверить состояние здоровья.
Лечение тахикардии
Способы лечения определяются выраженностью симптомов. Возникновение тяжелой тахикардии с осложнениями (ишемией, острым нарушением мозгового кровообращения) требует электроимпульсной терапии.
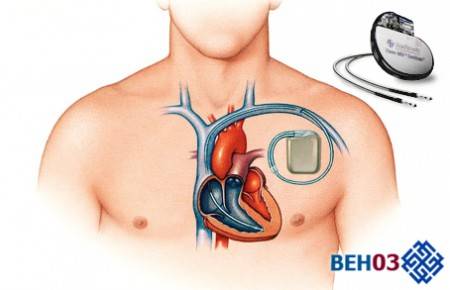 Кардиостимуляция для снижения риска брадикардии
Кардиостимуляция для снижения риска брадикардии
Чтобы при лечении тахоаритмии снизить риск брадикардии, иногда необходимо применение кардиостимуляции.
Диагностические исследования
Диагностические мероприятия призваны не только установить факт тахикардии, но и выявить ее причину. Для этого используются методы:
- электрокардиография (в том числе, в режиме мониторинга);
- электрофизиологическое исследование;
- нагрузочные тесты;
- анамнез;
- эхокардиография;
- магнитно-резонансная томография;
- лабораторные анализы содержания тропонина, гормонов щитовидной железы, калия, магния, креатинина плазмы.
Лекарственное купирование тахикардии производится гилуритмалом, лидокаином, пропафеноном, бета-блокаторами, ибутилидом, антагонистами кальция, калием, магнезией.
Общие рекомендации
Не следует бесконтрольно принимать медикаменты, купирующие тахикардию, так как:
- При осложненной тахикардии сердца антиаритмические лекарства могут нанести вред, снизив артериальное давление.
- Лечение симптомов дисфункции синоатриального узла может повысить риск развития брадикардии (вплоть до остановки сердца).
- Решающее значение для лечения тахоаритмии имеют не антиаритмические медикаменты, а терапия основного заболевания (например, гипертиреоза, атеросклероза, пороков сердца, гипокалиемии).
Если причина тахикардии сохранится, восстановление синусового ритма малоперспективно.
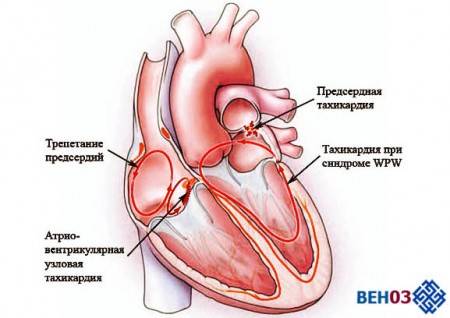 Локализация тахикардии может быть различной
Локализация тахикардии может быть различной
После купирования тахикардии и восстановления синусового ритма требуются мероприятия по его поддержанию, включающие установку кардиостимулятора и продолжение лекарственной терапии, психотерапии, устранение провоцирующих факторов.
Лечение в домашних условиях
При тахикардии лечение в домашних условиях может состоять из комплекса мероприятий, дополняющих основную терапию:
- Методы психологической саморегуляции.
- Отказ от продуктов и веществ, провоцирующих тахикардию (алкоголя, никотина, кофеина, препаратов для снижения веса).
- Диетотерапию: отказ от острой, пряной и соленой пищи. Включение в рацион меда, кураги, изюма, отрубей, настоя шиповника.
- Исключение гиподинамии и чрезмерных физических нагрузок.
- Избегание переутомления, недосыпания, эмоциональных перегрузок.
- Фитотерапия. До появления эффекта лечения настои, отвары, настойки, успокоительные чаи обычно применяют не менее трех месяцев. Действие фитотерапевтических средств на основе боярышника, валерианы, пустырника, адониса и многих других растений: седативное и укрепляющее.
Если возник острый приступ тахикардии, необходимо вызвать врача. Можно попытаться уменьшить сердцебиение, приняв корвалол или валокордин. При пароксизмальной тахикардии помогают вагусные пробы, среди которых наиболее популярен метод вдоха и задержки дыхания (как при натуживании).
Сильный кашель, рвота, надавливание на глазные яблоки, обкладывание лица кусочками льда или погружение лица на несколько секунд в холодную воду вызывают рефлекторное снижение частоты сердцебиений.
Любое средство, которое применяется для лечения тахикардии в домашних условиях, должно быть предварительно обсуждено с кардиологом.
https://youtube.com/watch?v=qCA-fhWYnR8
Функциональные аритмии
Это также достаточно большая группа, включающая:
- Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
- Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. - Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. - Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. - Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Причины и симптомы тахикардии
Тахикардия характеризуется увеличением ЧСС свыше 90 уд/мин
Тахикардия не является самостоятельным заболеванием, а симптомом множества других проблем со здоровьем. Чаще всего она связана с проблемами вегетативной нервной системы, эндокринными заболеваниями, проблемами с гемодинамикой и разными формами аритмии.
Если человек испытывает эмоциональный всплеск, волнуется, испуган, получил стресс, занимался спортом или физическим трудом, его сердце работает с большей нагрузкой и начинает биться сильнее. Это состояние называется функциональной тахикардией и проходит самостоятельно. Иногда тахикардия вызывается приемом некоторых медикаментозных препаратов, но чаще всего она следствие употребление крепкого кофе или черного чая.
В результате системы и органы человеческого тела недополучают кровь и вместе с ней кислород и питательные вещества. Из-за этого могут пострадать различные органы, что приводит к развитию множества заболеваний. Кроме того, само сердце испытывает серьезнейшие перегрузки, что может стать причиной развития ишемической болезни сердца и инфаркта.
Больше информации о причинах тахикардии можно узнать из видео:
https://youtube.com/watch?v=V9YjjyeNkPA
Причинами тахикардии могут стать следующие заболевания и состояния:
- Новообразования гипофиза, гипоталамуса или надпочечников, а также нарушение продуцирования гормонов этими органами и щитовидной железой.
- Тяжелые поражения легких.
- Острые формы инфекционных заболеваний.
- Анемии.
- Нарушения неврологического порядка.
- Вегето-сосудистая дистония.
- Низкое артериальное давление.
- Острое или хроническое кислородное голодание.
- Заболевания органов дыхания: ринит, в том числе и аллергический, тонзиллит, гайморит.
- Курение.
- Прием алкоголя и/или наркотических препаратов.
- Спровоцировать приступ тахикардии может сильное обезвоживание или отравление различными веществами, прием некоторых лекарственных препаратов.
При разных формах тахикардии больные ощущают сильную слабость, нехватку воздуха, головокружение, потерю сознания, боль в груди или сильное сдавление сердца. Из-за резкого падения артериального давления может закружиться голова, потемнеть в глазах, появляется звон в ушах и человек падает в обморок.
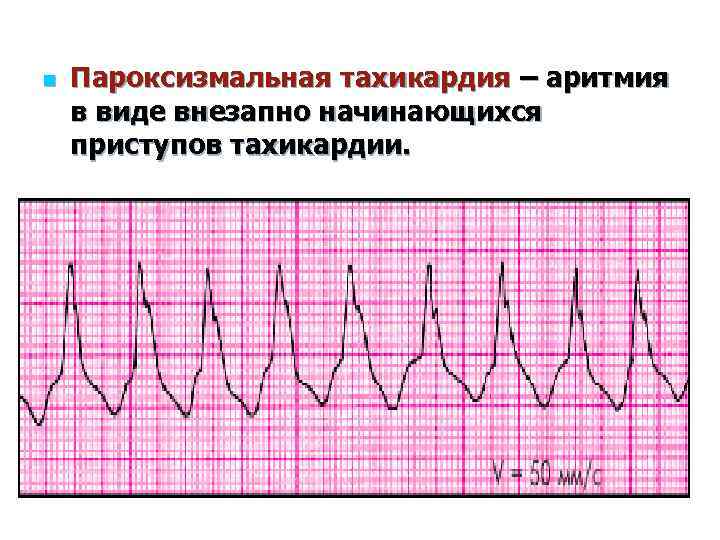
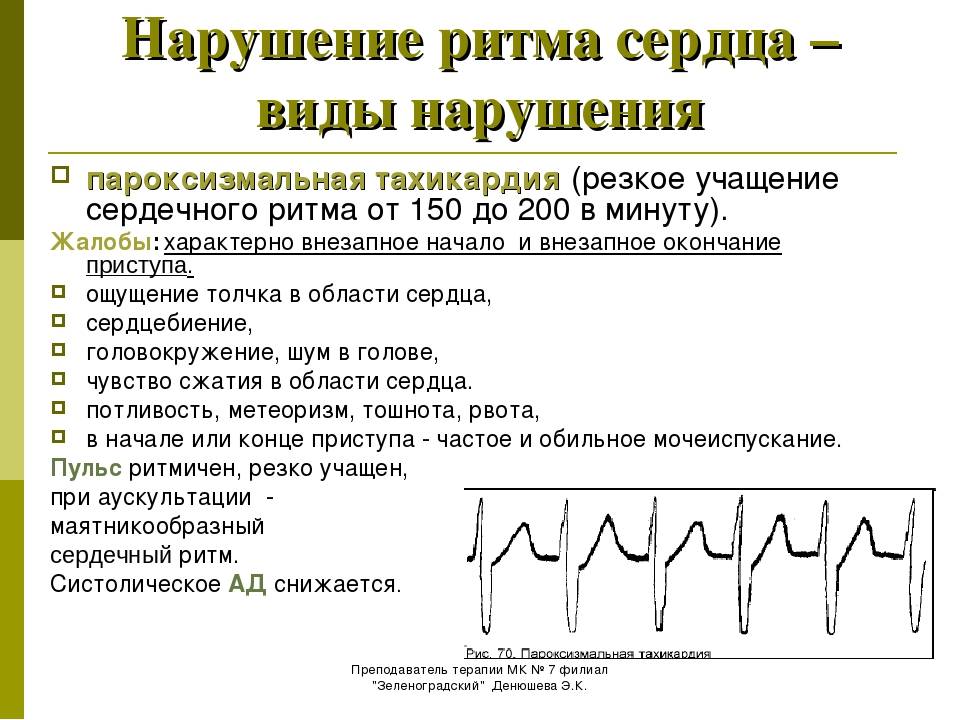
Пароксизмальная тахикардия начинается внезапно, приступообразно, и столь же внезапно проходит. Синусовая тахикардия нарастает постепенно, с правильным ритмом и частотой сердечных сокращений до 120 ударов в минуту. Иногда явных признаков тахикардии кроме участившегося пульса нет.
Классификация недуга
Тахикардия может спровоцировать развитие ИБС или инфаркта
По причинам возникновения состояние делится на следующие виды:
- Физиологическая тахикардия – естественное учащение пульса при физических нагрузках, сильном волнении, стрессе, чувстве страха, переживаниях. Также физиологическая тахикардия может возникать при приеме алкоголя, черного крепкого кофе или чая, сексуальном возбуждении, употреблении некоторых препаратов, в том числе и наркотических.
- Патологическая тахикардия – состояние, которое провоцируется различными заболеваниями и нарушениями в организме. Она приводит к нарушению работы всех органов, включая сердце, так как кровь прокачивается плохо, в недостаточных количествах поставляя ее в органы, что приводит к кислородному голоданию – гипоксии. Если приступы тахикардии случаются очень часто и длятся долго, это может привести к патологическим изменениям в сердце: нарушаются возможности нормального сокращения сердечной мышцы, увеличиваются предсердия и желудочки, развивается аритмогенная кардиопатия. Это серьезное осложнение, которое сказывается на состоянии больного, на его жизнедеятельности и ухудшает прогноз. Лечения таких состояний затруднено, так как обычно они сопровождаются целым комплексом нарушений и заболеваний.
По источнику выработки электрического импульса различают следующие виды состояния:
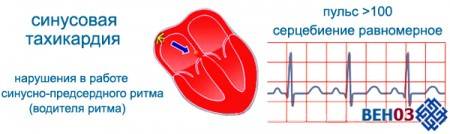
- Синусовая тахикардия, развивающаяся при чрезмерной деятельности синусового узла.
- Эктопическая, или пароксизмальная тахикардия провоцируется активностью вне синусового узла, развивается и прекращается внезапно, может привести к развитию мерцания, а затем и фибрилляции желудочков. Если пациенту не оказать нужной медицинской помощи в этот момент, он может умереть.