Стадии заболевания
Острые и хронические лейкозы протекают в несколько стадий. Для острых форм заболевания характерны следующие этапы:
- Полное развитие клинических симптомов. Как правило, это острое начало заболевания с выраженной симптоматикой.
- Ремиссия — временная стабилизация заболевания. У пациента исчезают все симптомы, а количество незрелых клеток в костном мозге не превышает 5%.
Ребенок считается выздоровевшим, если ремиссия после острого лейкоза у него длится 5 лет.
- Рецидив — возвращение заболевания с характерными для него симптомами.
- Терминальная стадия. На этом этапе опухоль быстро прогрессирует, существенно увеличивается число злокачественных клеток. У больного нарушается работа многих органов и систем, что угрожает его жизни.
Что касается хронических лейкозов, то стадии для лимфоцитарной и миелоцитарной лейкемии описываются по-разному.
Стадии хронического лимфоцитарного лейкоза:
- Стадия 0. Отсутствие симптомов. Анализ крови показывает лимфоцитоз — увеличение числа лимфоцитов (норма — 1-4,5х10⁹).
- Стадии I-II. Помимо лимфоцитоза, отмечается увеличение печени и/или селезенки.
- Стадии III-IV. Помимо вышеописанных изменений, у больного увеличиваются лимфатические узлы, развивается анемия и/или тромбоцитопения.
Стадии хронического миелоцитарного лейкоза:
- Хроническая фаза. Это этап, при котором у больного почти нет симптомов. Возможна легкая симптоматика, например, недомогание или частые простуды. Продолжительность хронической фазы зависит от того, как скоро больной обратится за медицинской помощью и начнет лечение. Если нет адекватной терапии, то хронический миелоцитарный лейкоз крови всегда переходит в стадию акселерации.
- Фаза акселерации. Данный этап характеризуется значительными сдвигами формулы крови. Увеличивается количество бластных клеток. Тромбоцитов или слишком мало (менее 100 тыс. в микролитре крови) или слишком много (более миллиона). Также увеличивается число лейкоцитов и заметно увеличение селезенки.
- Бластный криз. Это терминальная стадия ХМЛ, которая по течению напоминает острый лейкоз. При бластном кризе резко увеличивается число бластов (их становится более 20% от всех клеток костного мозга). Стремительно нарастает симптоматика, которая угрожает жизни больного.
 Точные причины лейкоза неизвестны. Ученые выделяют лишь факторы, способствующие развитию заболевания. Фото: NCI (Public Domain)
Точные причины лейкоза неизвестны. Ученые выделяют лишь факторы, способствующие развитию заболевания. Фото: NCI (Public Domain)
Лейкоз у детей
На основании исследований зарубежных учёных-медиков такое заболевание, как детский лейкоз, наблюдается в половине всех случаев злокачественных патологий. Данное заболевание считается одной из основных причин летального исхода среди детей.
Лейкоз у детей называют ещё болезнью белой крови, потому что именно «белые клетки», лейкоциты, выполняют защитную роль в организме. А при лейкозе эти клетки не созревают до конца, поэтому и не выполняют эту функцию.
На данный момент точные причины возникновения лейкоза у детей не известны. Существуют предположения, что заболевание развивается в результате мутаций, действия некоторых вирусов и химических веществ. Также имеются высказывания некоторых авторов, что лейкоз у детей могут провоцировать наследственные и цитогенетические факторы. Поэтому гораздо чаще эту патологию можно встретить у детей, которые страдают синдромом Дауна. Кроме того, о наследственном факторе свидетельствует то, что однояйцовые близнецы болеют лейкозом чаще, чем двухяйцовые.
Острая форма лейкоза среди детей занимает одно из ведущих мест, в отличие от хронической формы. Среди чаще встречающихся форм лейкоза можно выделить острую лимфоидную.
Как правило, заболевание начинается внезапно и с быстрым прогрессированием. Первые клинические симптомы отмечаются в виде высокой температуры, ангины, плохого самочувствия, бледности и кровотечений.
При некоторых формах, у детей первая симптоматика лейкоза может развиваться гораздо медленнее, а уже затем малыши начинают жаловаться на болевые ощущения в костях.
Очень часто у детей при лейкозе отмечается сильная утомляемость, на теле появляются многочисленные синяки, возникают частые кровотечения из носа, снижается аппетит, а рвота и головные боли становятся практически постоянными.
После проведения необходимых обследований обнаруживается увеличение печени, лимфоузлов и селезёнки. Если не удаётся вовремя и правильно диагностировать заболевание, то состояние ребёнка становится крайне тяжёлым. Появляются септические и некротические очаги. Это связано с агранулоцитозом. Такие дети начинают тяжело дышать, становятся капризными, вялыми. У них появляется одышка и тахикардия. Выраженные изменения местного характера обусловлены разрастанием опухолевых клеток. В данном случае у детей отмечается увеличение околоушных желёз и подчелюстных. Одновременно, внешне ребёнок полностью меняется. А причиной летального исхода может стать анемическая гипоксия, сепсис или кровотечение. На сегодняшний день современные тактики терапии позволяют достичь стойкой ремиссии, но, как правило, за ними всегда следуют рецидивные процессы.
При лейкозе, в постановке точного диагноза у детей, используют тщательное лабораторное исследование клеток костного мозга. А вот картина крови у детей с этим заболеванием говорит о том, что в основном наблюдается сниженное количество лейкоцитов и преобладающей формой является паралейкобласт. Такая патологически незрелая клетка характерна для лимфобластов, реже миелобластов. Типичным признаком лейкоза считается монотонность злокачественных клеток.
В основе лечения детей с лейкозом лежит возможность уничтожения всех раковых клеток. На данный момент применение полихимиотерапии является самой эффективной методикой в лечении детского лейкоза.
При диагностировании острого лимфобластного лейкоза, детям назначают введение таких препаратов как Винкристин и Аспарагиназ в сочетании с Рубидомицином. Во время ремиссии лечение проводят Леупирином. Положительной динамики удаётся достичь при назначениях Цитозинарабинозида, Леупирина, Рубидомицина с Преднизолоном.
При кровотечениях и анемиях назначаются трансфузии и суспензии из тромбоцитов. При менингеальном лейкозе – Аметоптерин.
Таким образом, используя современные методы диагностики и правильные тактики лечения, в большинстве случаев удаётся достичь абсолютного выздоровления ребёнка.
Разные типы клеток по происхождению и клетки в кровообращении
Описать различные типы клеток и происхождение рака между лейкозами и лимфомами проще всего, описав несколько конкретных типов этих заболеваний.
Типы лейкемии
Существует четыре основных типа лейкемии.
Вот первые два:
1. Острый миелоидный лейкоз или ОМЛ.
2. Хронический миелоидный лейкоз или ХМЛ.
Как следует из этих названий, два типа лейкемии – миелоидные, что означает или подобный костному мозгу, что имеет смысл, поскольку костный мозг является фабрикой организма для производства белых кровяных телец. Но слово миелоид также относится к группе клеток, которые дифференцируются или вырастают из одного общего предка миелоидных клеток-предшественников. Итак, из-за этого миелоида в названии мы имеем в виду клетки кроветворных тканей, происходящие из той же части генеалогического древа белых кровяных телец.
Теперь посмотрим на два вторых типа лейкемии:
3. Острый лимфолейкоз или ОЛЛ
4. Хронический лимфолейкоз или ХЛЛ.
Теперь, с ALL и CLL, может показаться, что у нас проблемы с нашими определениями.
Вторые два вида лейкемии происходят от лимфоцитов.
Технически, ОЛЛ и ХЛЛ должны быть лимфомами, верно? Они лимфоциты, а лимфоциты – это тип клеток, который является частью лимфоидной ткани. Не совсем так. Хотя лимфоциты являются ключевыми клетками лимфоидной ткани, они начинаются в костном мозге и мигрируют в лимфоидную ткань. Вдобавок настало время вернуться к этому назойливому пункту в определении лейкемии: характеризуемой искаженной пролиферацией и развитием лейкоцитов и их предшественников в крови и костном мозге.
Разрастание или рост и размножение белых кровяных телец и их предшественников в костном мозге и присутствие в крови является частью определения лейкемии, которое помогает отличить многие лейкозы от многих лимфом.
Типы лимфомы
Вот два основных типа лимфомы: 3
1. Лимфома Ходжкина, или HL
2. Неходжкинская лимфома, или НХЛ.
Большое количество видов рака происходит из лимфоцитов или их предшественников. Эти клетки лимфомы обычно не появляются в периферической крови, а это означает, что их нельзя правильно называть лейкозами.
** Есть исключения. Также некоторые злокачественные новообразования имеют особенности, характерные как для лейкемии, так и для лимфомы.
Лейкоз причины
В настоящее время точные причины, участвующие в развитии лейкоза не установлены. Существуют предположения, что источником заболевания являются клетки-мутанты костного мозга, которые образуются на разных этапах формирования стволовых кроветворных клеток. Такие мутации возникают в различных предшествующих клетках, таких как лимфопоэза и миелопоэза. Данные мутации могут быть спровоцированы ионизирующей радиацией, неблагоприятной наследственностью, контактами с различными видами канцерогенных веществ. На сегодня имеются доказательства учащения возникновения лейкоза среди людей, которые подверглись воздействиям бензола и тех пациентов, которые получали цитостатические препараты. Это такие иммунодепрессанты как Мустарген, Лейкеран, Имуран, Циклофосфан и Саркозолин.
Известны случаи развития лейкоза миелобластного и эритромиелоза острой формы после применения длительного лечения химиотерапевтическими препаратами, таких заболеваний как лимфолейкоз, миеломная болезнь, макроглобулинемия Вапьденстрема и лимфогранулематоз.
Предполагающая роль в формировании лейкоза отдаётся наследственным дефектам лимфатической и миелоидной тканям. Также имеются описания наблюдений, которые говорят о доминантном и рецессивном наследовании хронического лейкоза. Кроме того, среди одних этнических групп наблюдается низкая частота заболеваемости данной патологией, а среди других – повышенная. Как правило, в таких случаях сам лейкоз не наследуется, а выявляется нестабильность в хромосомном наборе, которая предрасполагает изначальные изменения миелоидных или лимфатических клеток в лейкозные трансформации.
Используя хромосомный анализ, определили, что при лейкозе любого типа по всему организму расселяется клон раковых клеток, т.е. потомки только одной клетки-мутанта. А нестабильное состояние генотипа лейкозных клеток приводит к образованию новых клонов, среди которых остаются только самые автономные. Этому способствует жизнедеятельность организма, и даже воздействие лечебных препаратов. Такой феномен объясняется прогредиентностью лейкоза и невозможностью контролирования цитостатиками его течения.
Лечение острого лейкоза
Лечение ОЛЛ обычно включает три основных этапа: индукцию, консолидацию и поддержание. Мы подробно опишем это ниже.
Лечение ОМЛ включает первые две фазы. Фаза индукции может включать лечение химиотерапевтическими препаратами цитарабином (Cytosar-U) и даунорубицином (Церубидин) или идарубицином (Идамицин). Врач также может порекомендовать препараты таргетного действия.
Индукция
Цель этой фазы — убить лейкозные клетки, вызывая ремиссию рака, с помощью химиотерапии.
Врач может порекомендовать:
- винкристин (Онковин)
- дексаметазон (Neofordex)
- преднизон (Deltasone)
- доксорубицин (Caelyx)
- даунорубицин (церубидин)
Больным, проходящим курс химиотерапии, может потребоваться частое посещение врача и провождение времени в больнице из-за риска серьезных инфекций и осложнений.
Эта фаза лечения длится около 1 месяца.
Укрепление
Даже если лечение привело к ремиссии, раковые клетки могут скрываться в организме, поэтому необходимо дополнительное лечение.
Фаза консолидации может включать прием высоких доз химиотерапии. Врач также может порекомендовать таргетные препараты или трансплантацию стволовых клеток.
Причины лейкоза
Точные причины развития лейкозов неизвестны. Среди факторов, способствующих развитию болезни, выделяют:
- Мутации некоторых генов и наличие однонуклеотидных полиморфизмов.
- Воздействие ионизирующего излучения.
- Действие некоторых химических веществ, например, бензола, некоторых пестицидов и токсических веществ, содержащихся в табачном дыме.
- Прием некоторых препаратов. В частности, риск развития лейкоза повышают антинеопластические препараты и иммунодепрессанты.
- Вирусные инфекции. Вирус Эпштейна-Барр может вызвать злокачественное перерождение кроветворных клеток.
- Некоторые генетические заболевания, на фоне которых повышается риск развития лейкозов. К таковым относятся синдром Дауна, анемия Фанкони, синдром Блума и другие.
Симптомы
Симптомы лейкоза варьируют в зависимости от типа и течения заболевания. Лейкозы классифицируются на 4 основных группы:
- Острый миелобластный лейкоз
- Хронический миелобластный лейкоз
- Острый лимфобластный лейкоз
- Хронический лимфобластный лейкоз
Кроме того, течение лейкоза во многом зависит от таких факторов, как возраст больного и причина, приведшая к заболеванию.
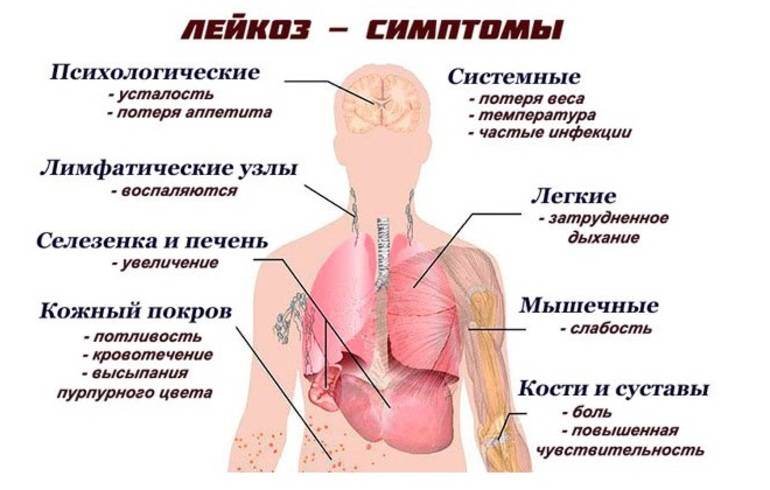
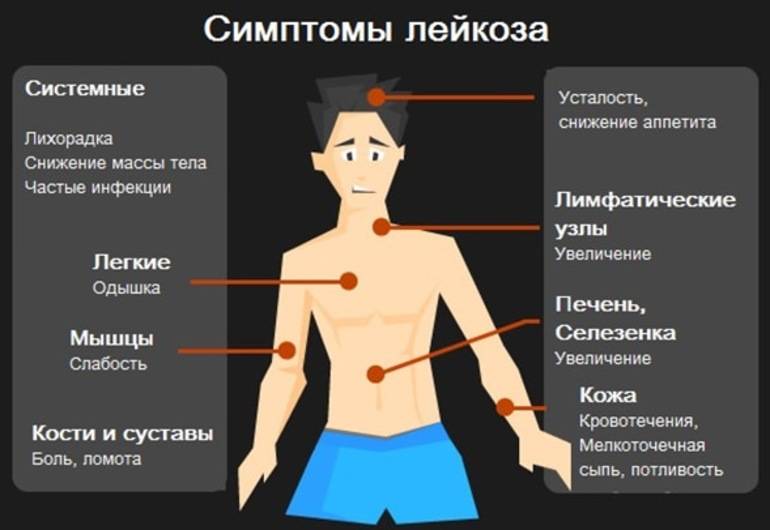
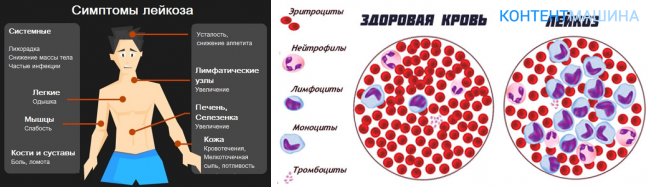
Симптомами, общими для всех типов лейкоза, являются:
- Частые инфекционные заболевания
- Простуда, лихорадка
- Озноб
- Потеря аппетита, истощение, снижение массы тела
- Боль в животе
- Увеличение лимфатических узлов
- Общее недомогание
- Частые боли в костях и суставах
Каковы ранние симптомы острого лимфобластного лейкоза? Можно ли их увидеть и распознать ОЛЛ?
В данном случае все достаточно просто, потому что слово «острый» означает, что заболевание внезапное и зачастую симптомы очень выразительные. Самый частый симптом — это лихорадка, т. е. повышение температуры тела. Лихорадка может быть как субфебрильной, так и ярко выраженной, до 39 градусов. Появятся изменения, связанные с поражением костного мозга. Снижение гемоглобина приведет к слабости и быстрой утомляемости. Могут увеличиться лимфатические узлы, появиться дискомфорт в брюшной полости за счет того, что увеличиваются размеры печени и селезенки. Могут быть проявления кровоточивости — даже во время чистки зубов. У некоторых пациентов ОЛЛ может начаться с неврологических проявлений — головных болей, головокружения и прочих проблем. Симптоматика обширная, но в данном случае она является достаточно острой, внезапно возникшей.
Смотрите видео на нашем сайте.
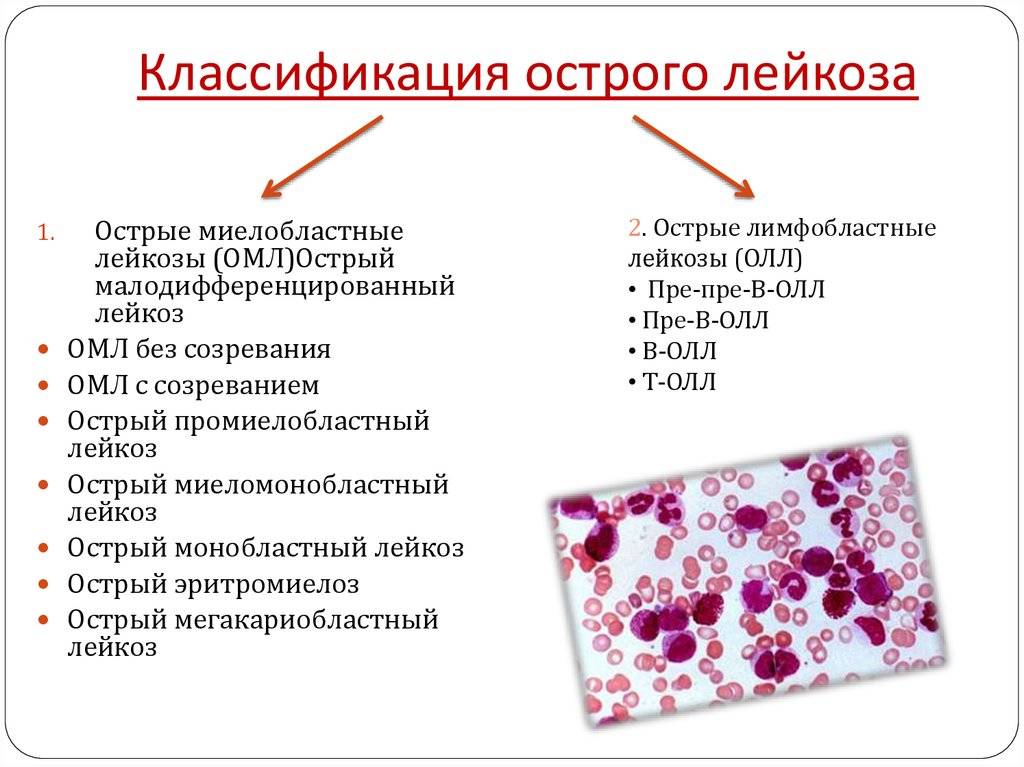
Классификация по типу клеток
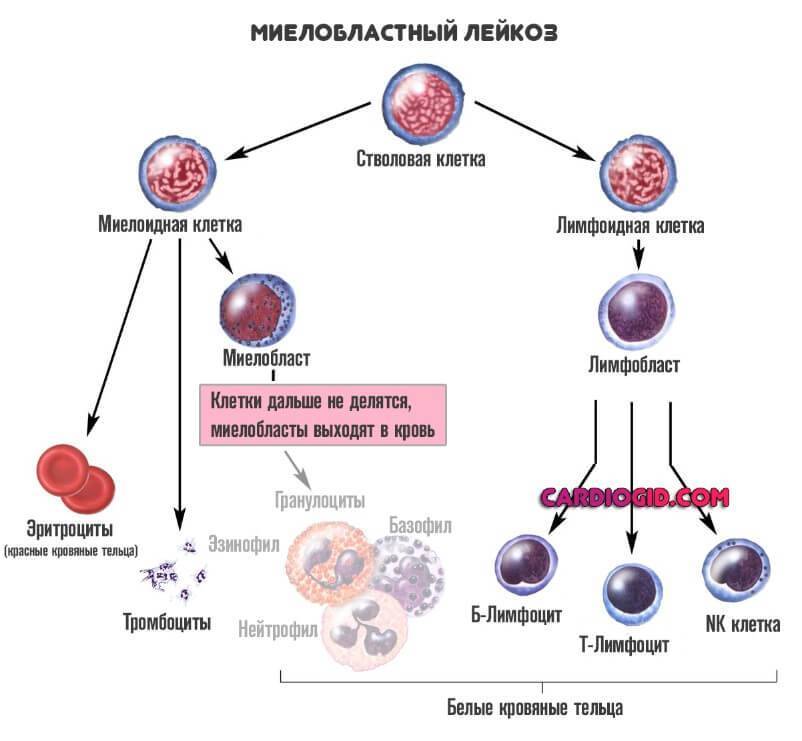
Расстройство подразделяют на несколько типов. Основной критерий — какие именно клетки и на каком этапе перестают созревать нормально. Тут стоит оговориться о сути работы костного мозга, чтобы вопрос стал понятен.
Первичные форменные структуры, из которых развиваются и лейкоциты, и все прочие называются стволовыми клетками. Если обычные цитологические единицы запрограммированы на конкретное количество делений и могут произвести определенное число себе подобных, прежде чем выработают ресурс и погибнут, эти — бессмертны и копируются столько раз, сколько могут.
На втором этапе деления стволовые клетки дифференцируются на две подвида:
- Первый — миелоидные. После того, как процесс продолжится, они начнут превращаться в эритроциты, тромбоциты и пр. Часть трансформируется в гранулоциты. Нейтрофилы, базофилы, эозинофилы. То есть те структуры, которые составляют подавляющее большинство от лейкоцитов.
- Второй — лимфоидные. Из них формируются различного типа белые тельца.
Нарушение начинается именно на этой стадии. Когда клетки не могут созреть и дифференцироваться правильно. В кровеносное русло выходят измененные структуры, мало похожие на то, во что они должны были превратиться.
Как итог — клеточное дыхание серьезно страдает, а по мере прогрессирования болезни процесс достигает критически опасной фазы.
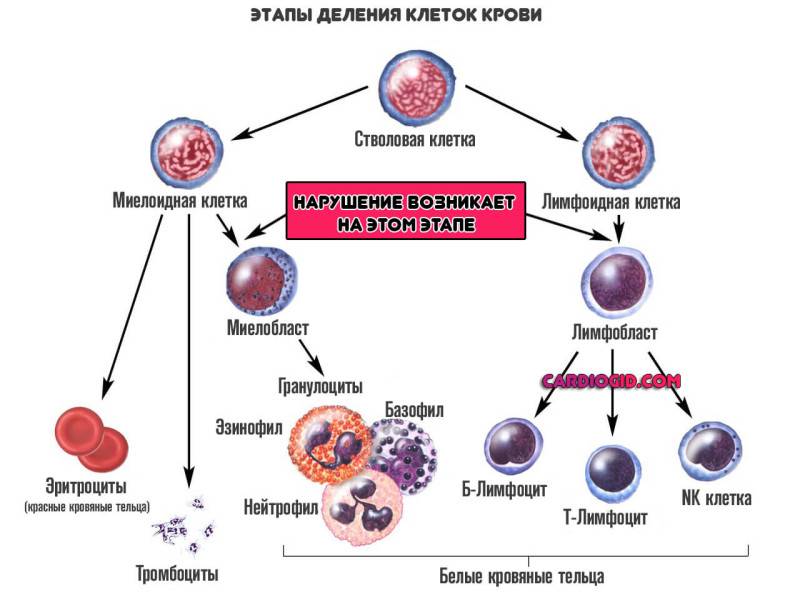
Классификацию проводят именно по типу клетки, которая получилась на второй стадии:
Миелобластная форма. Сопровождается нарушением дифференциации соответствующей цитологической структуры. Считается менее опасным видом, если сравнивать с прочими. Вопрос довольно спорный. Хотя прогнозы действительно лучше.
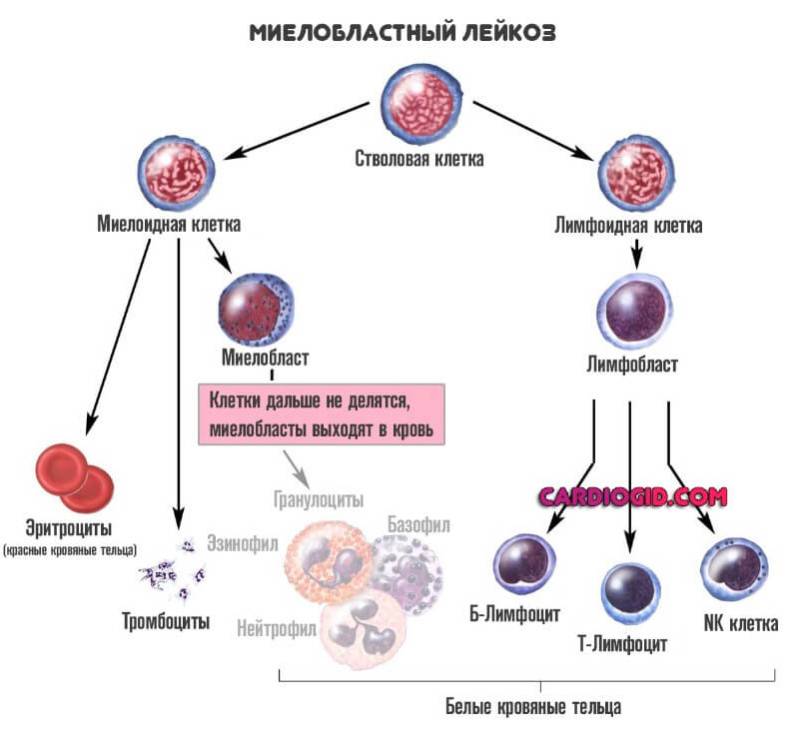
Лимфобластный тип. Встречается реже, но несет больше угроз для пациента, поскольку труднее поддается даже радикальной терапии. К тому же времени на восстановление намного меньше.
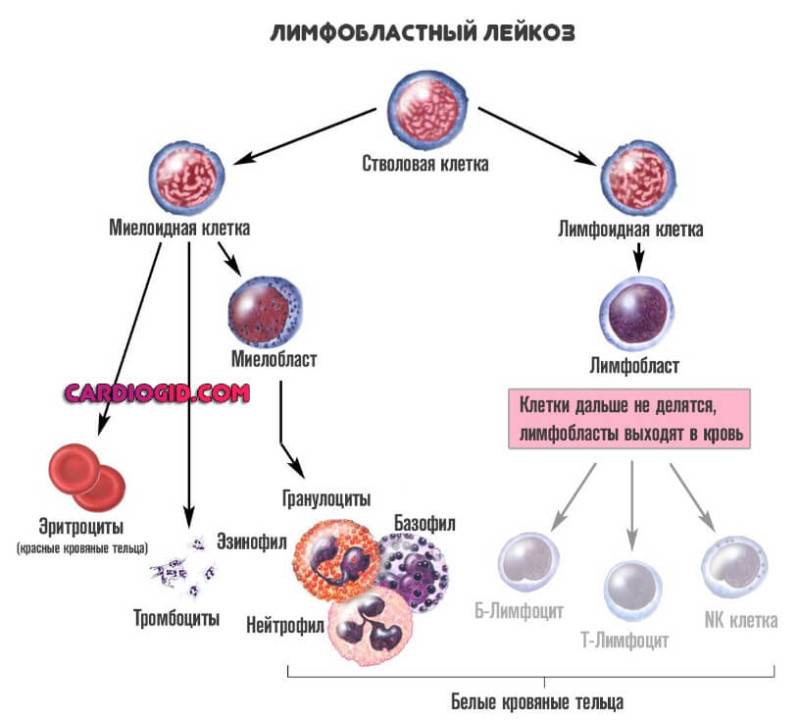
В клинической практике используют и более дробную классификацию. Уже по характеру отклонений созревания. Для пациента серьезной разницы в этом случае нет.
Диагностика рака крови
При подозрении на рак крови проводится комплексное диагностическое исследование по направлению врача, что включает:
- Общий и биохимический анализ крови.
- Анализ пунктата костного мозга (миелограмма), позволяющий отследить динамику процесса и определить степень тяжести лейкоза.
- Цитохимический анализ.
- Иммунофенотипический анализ.
- Цитогенетическое исследование.
- Пункция костного мозга.
- Трепанобиопсия.
- Ультразвуковое исследование внутренних органов.
- Рентгенография грудного отдела.
- Компьютерная томография (позволяет исключить или выявить метастазы).
- МРТ головного мозга.
Программа диагностического исследования может отличаться, что зависит от проявляемых симптомов. Все назначения врача нужно выполнять беспрекословно, так как эта болезнь часто имеет стремительное развитие, и каждый упущенный день может стоить человеческой жизни.
Анализы крови для определения заболевания
Существуют некоторые симптомы развития рака в организме, при появлении которых необходимо сразу же показать ребенка врачу. Хронический лейкоз в начале его развития выявить практически невозможно, поскольку данное заболевание протекает очень длительное время без симптомов. Однако прохождение регулярных медицинских осмотров и сдача анализов крови помогут диагностировать опухоль в организме на начальной стадии ее развития.
Лейкоз в острой форме проявляется достаточно быстро и может сопровождаться следующими признаками:
- увеличением лимфоузлов при отсутствии какой-либо инфекции или воспаления в организме;
- повышением температуры тела с потливостью в ночное время;
- увеличением селезенки или печени, болезненностью в подреберьях;
- частыми ОРВИ, инфекционными поражениями различных органов;
- быстрой утомляемостью;
- снижением веса, отсутствием аппетита;
- болезненностью в суставах, костях;
- различными кровотечениями.
Однако появление этих признаков не всегда означает, что в организме развивается лейкоз, поскольку эти признаки могут быть и при наличии других инфекционных заболеваний. Вот поэтому для установления точного диагноза необходимо сдавать анализы крови.
При начальной стадии и остром характере течения заболевания происходит стремительное ухудшение состояния здоровья, появляются хронические патологии и частые инфекционные процессы. А вот показатели крови меняются незначительно: у ребенка снижается уровень гемоглобина, увеличивается количество лейкоцитов и повышается СОЭ.
При развитии следующей стадии в крови появляется множество клеток-лейкоцитов, происходит сильное угнетение кроветворной системы. Общий анализ крови обычно показывает низкий гемоглобин, повышенный СОЭ, резкое уменьшение количества здоровых кровяных телец.
При первой и моноклоновой стадии болезни, протекающей в хронической форме, каких-либо клинических симптомов у больного не наблюдается. Но если лейкемия диагностирована случайно, то отмечаются повышенные показатели гранулоцитов. При поликлоновой стадии происходит развитие вторичных опухолей, поражение лимфоузлов, печени и селезенки. Наблюдается общая интоксикация организма.
Общий анализ крови при лейкозе у ребенка обычно имеет следующие показатели:
- низкое количество эритроцитов;
- снижение ретикулоцитов;
- повышенный уровень СОЭ;
- анемия;
- изменение количества лейкоцитов (как уменьшение, так и увеличение);
- низкий уровень тромбоцитов.
Для уточнения заболевания проводят и биохимическое исследование крови. При наличии лейкоза будут повышены такие показатели, как мочевина, желчный пигмент, лактатдегидрогеназа, гамма-глобулины и аспартатаминотрансфераза, а показатели альбумина, глюкозы и фибриногена будут снижены.
Эти изменения в биохимическом исследовании крови свидетельствуют о подавлении функций печени и почек. Вот поэтому для предотвращения развития осложнений в системах организма, выявления лейкозных клеток необходимо вовремя сдавать общий и биохимический анализы крови.
Побочные эффекты разных методов лечения
Лечение лейкоза имеет определенные последствия, которые выражаются в различных повреждениях клеток организма, влекущих за собой различные симптомы.
 Химиотерапия очень истощает организм и имеет много побочных действий
Химиотерапия очень истощает организм и имеет много побочных действий
Химиотерапия имеет следующие побочные действия:
- повреждение волосяных фолликулов, приводящие к облысению (в дальнейшем волосы отрастают);
- повреждение клеток крови, что влечет склонность к инфекционным болезням, кровоточивости, развитию анемии;
- повреждение клеток внутренней поверхности кишечника, в результате чего пропадает аппетит, появляется тошнота и рвота.
После лучевой терапии у человека появляется:
- усталость;
- покраснение и сухость кожи.
Побочные эффекты биотерапии:
- сыпь;
- зуд кожи;
- гриппозное состояние.
Самое тяжелое осложнение пересадки стволовых клеток – это отторжение донорского трансплантата. Выражается тяжелыми и необратимыми поражениями печени, органов ЖКТ, кожи.
Как лечат ОЛЛ? Что ждет пациента?
Концепция лечения ОЛЛ, которая до сих поре лежит в основе протоколов лечения ОЛЛ, была разработана американским педиатром Дональдом Пинкелем еще в 1962 году. Она включает в себя четыре этапа: индукция ремиссии, консолидация, воздействие на центральную нервную систему и длительный этап поддерживающей терапии на протяжении двух-трех лет. Во всем мире проводится лечение по клиническим протоколам, разработанным в результате кооперированных исследований. Согласно некоторым работам, строгое следование протоколам повышает выживаемость пациентов на 15-20% по сравнению с индивидуализированным лечением. В протоколе прописаны все действия: от первого дня до последнего. В нем есть указания, как и в какой момент оценивать возникающие осложнение и что с ними делать. В России два центра, активно ведущих такие протоколы. Центр им. Дмитрия Рогачева, где Александр Исаакович Карачунский в течение многих лет, с начала 1990-х, ведет серию протоколов «Москва — Берлин». Каждые пять лет дизайн протоколов пересматривают, чтобы улучшить лечение отдельных категорий пациентов. уже в течение многих лет с начала 90-х годов серию протоколов Москва-Берлин. Каждые пять лет меняется дизайн протоколов, направленных на улучшение лечения отдельных категорий пациентов. Во взрослой практике — это НМИЦ гематологии, где ведут кооперированные исследования по острому лимфобластному лейкозу у взрослых.
Как классифицируются острые лейкозы у взрослых?
При большинстве опухолей выделяют стадии заболевания (I, II, III и IV), которые основаны на размерах опухоли и ее распространенности.
Такое стадирование не подходит к лейкозам, потому что лейкоз – заболевание клеток крови, при котором обычно не образуется опухолевое образование.
Лейкоз поражает весь костный мозг и во многих случаях к моменту диагностики уже вовлекает в процесс другие органы. При лейкозе лабораторные исследования опухолевых клеток позволяют уточнить их характеристики, которые помогают в оценке исхода (прогноза) заболевания и выборе тактики лечения.
Выделено три подтипа острого лимфобластного лейкоза и восемь подтипов острого миелоидного лейкоза.
РАЗЛИЧНЫЕ ТИПЫ ЛЕЙКОЗОВ.
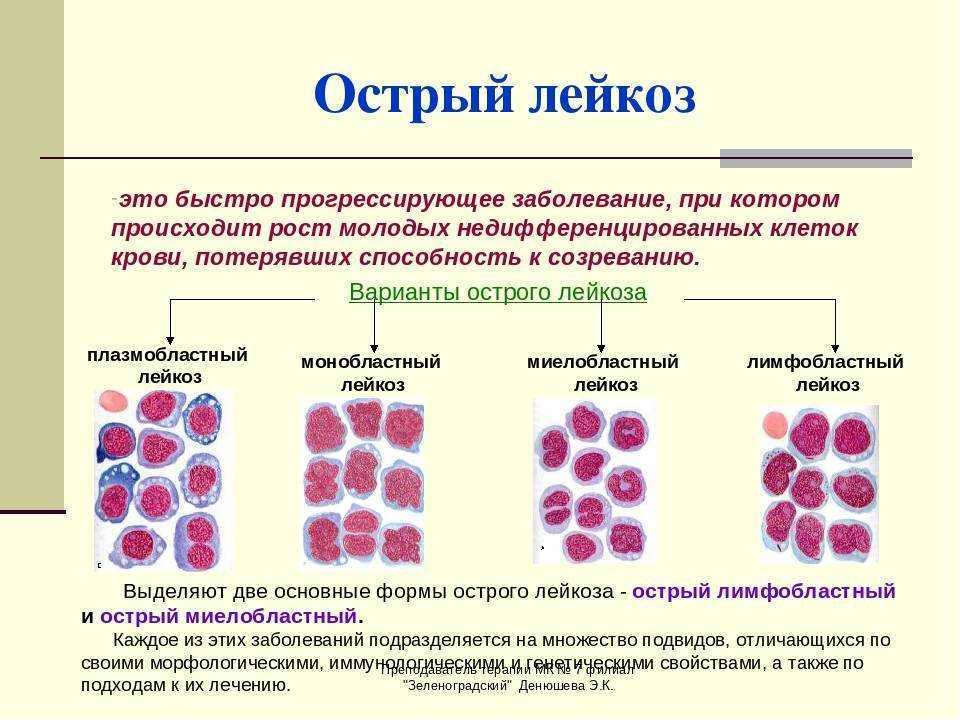
Различают четыре основных типа лейкозов:
острый по сравнению с хроническим
лимфобластный по сравнению с миелоидным
“Острый” означает быстро развивающийся. Хотя клетки растут быстро, они не способны созревать должным образом.
“Хронический” означает состояние, когда клетки выглядят зрелыми, но, на самом деле, они патологические (измененные). Эти клетки живут слишком долго и замещают некоторые типы лейкоцитов.
“Лимфобластный” и “миелоидный” указывает на два различных типа клеток, из которых возник лейкоз. Лимфобластный лейкоз развивается из лимфоцитов костного мозга, миелоидный лейкоз возникает из гранулоцитов или моноцитов.
Лейкоз может возникнуть как у детей, так и у взрослых, однако разные типы лейкозов преобладают в одной или другой группах.
Острый лимфобластный лейкоз (ОЛЛ)
– Встречается у детей и взрослых
– Чаще диагностируется у детей
– Составляет несколько более половины всех случаев лейкоза у детей
Острый миелоидный лейкоз (ОМЛ) (часто называется острым нелимфобластным лейкозом)
– Поражает детей и взрослых
– Составляет менее половины всех случаев лейкоза у детей
Хронический лимфоцитарный лейкоз (ХЛЛ)
– Встречается только у взрослых
– Выявляется в два раза чаще хронического миелоидного лейкоза (ХМЛ)
Хронический миелоидный лейкоз (ХМЛ)
– В основном поражает взрослых и очень редко выявляется у детей
– Диагностируется в два реже ХЛЛ.
Симптомы лейкемии
Как все клетки крови, лейкозные клетки едут через тело. Симптомы лейкоза зависят от числа лейкозных клеток и где эти клетки собираются. У людей с хроническим лейкозом может не быть симптомов. Доктор может найти болезнь во время обычного анализа крови.
Люди с острым лейкозом обычно идут к их доктору, потому что они чувствуют себя больными. Если задет мозг, они могут страдать от головных болей, рвоты, потери мышечного контроля или приступов. Лейкоз также может поразить другие части тела, такие как пищеварительный тракт, почки, легкие, сердце или яички.
Общие симптомы хронического или острого лейкоза могут включать:
Раздутые лимфатические узлы, которые обычно не причиняют боль (особенно лимфатические узлы в шее или подмышке) Лихорадки или ночная потливость Частые инфекции Ощущение себя слабым или усталым Кровотечение и избиение легко (кровоточащие десны, багрянистые пятна в коже или крошечные красные пятна под кожей) Набухание или дискомфорт в брюшной полости (от раздутой селезенки или печени) Потеря веса Боль в костях или суставах
Чаще всего эти симптомы не происходят из-за рака.
Инфекция или другие проблемы со здоровьем могут также вызвать эти симптомы.
Определение
ЛейкемияУ здорового человека:
- Кровь состоит из жидкости, называемой плазмой, и трех видов кровяных клеток, каждый из которых выполняет свои функции.
- Белые кровяные клетки (БКК) или лейкоциты помогают организму бороться с инфекциями и болезнями. Существуют различные виды лейкоцитов с присущими им функциями. Например, назначение нейтрофилов и моноцитов – справляться с острыми инфекциями, вызванными бактериями. Кроме того, моноциты играют важную роль в противостоянии хроническим инфекциям. В этом им помогают лимфоциты, которые вырабатывают антитела, направленные против возбудителей инфекции. Эозинофилы и базофилы – еще одни представители лейкоцитов – играют важную роль при аллергических реакциях и паразитарных инфекциях.
- Красные кровяные клетки (ККК) или эритроциты переносят кислород от легких к тканям организма и углекислый газ в обратном направлении. Гемоглобин, содержащийся в красных кровяных клетках, придает им красный цвет.
- Кровяные пластинки – тромбоциты – можно сравнить с крошечными пробками, закрывающими повреждения сосудов. Они образуют кровяные сгустки, предотвращающие потерю крови.
- Кровяные клетки формируются в костном мозге – губчатом центре кости темно-красного текста. Бластами называют новые (незрелые) кровяные клетки. Они созревают и превращаются в лейкоциты, эритроциты или тромбоциты. В норме процесс образования кровяных клеток носит организованный характер: новые клетки продуцируются тогда, когда они нужны организму.
В случае лейкемии:
Типы лейкемии: подводим итоги
Прогноз пациента зависит от типа лейкемии.
ОЛЛ
Около 80–90% взрослых с ОЛЛ в течение некоторого времени во время лечения испытывают полную ремиссию. А большинство детей после лечения выздоравливают от этой болезни.
Рецидивы распространены у взрослых, поэтому общий показатель излечения составляет около 40%. Однако факторы, характерные для индивидуального человека, также играют роль.
ОМЛ
Чем старше пациент, которому поставили диагноз ОМЛ, тем труднее его лечить. Более взрослых, достигших ремиссии, живут в течение 3 и более лет после лечения ОМЛ.
ХЛЛ
Пациент может долго жить с ХЛЛ. Лечение может помочь контролировать симптомы и предотвратить распространение болезни. Однако лекарства от него пока нет.
ХМЛ
Трансплантация стволовых клеток может вылечить ХМЛ. Однако это лечение очень инвазивное и не подходит для большинства пациентов с ХМЛ.
По оценкам Национальной службы здравоохранения Соединенного Королевства, 70% мужчин и 75% женщин живут не менее 5 лет после постановки диагноза ХМЛ.
Чем раньше пациент получит диагноз, тем лучше будет его прогноз.