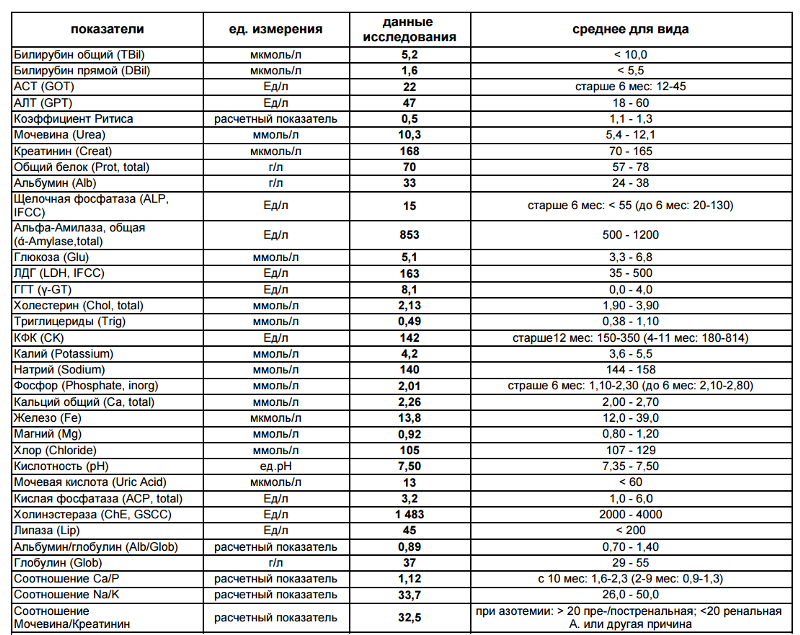
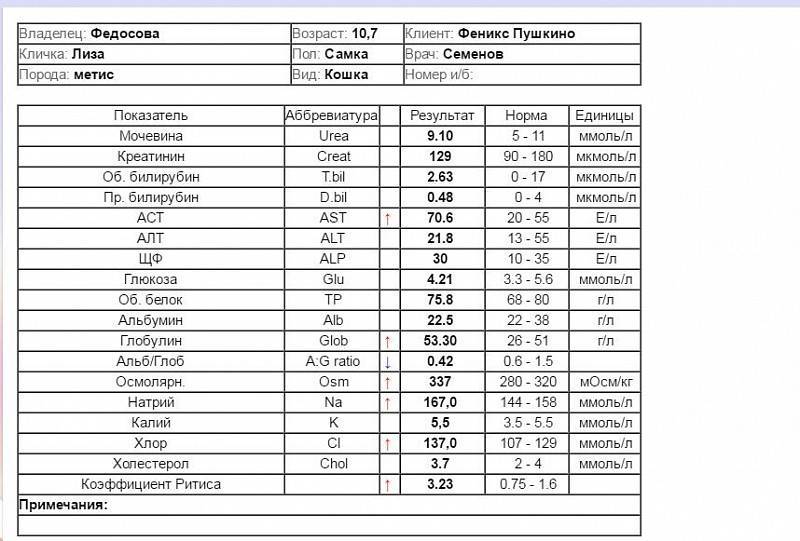
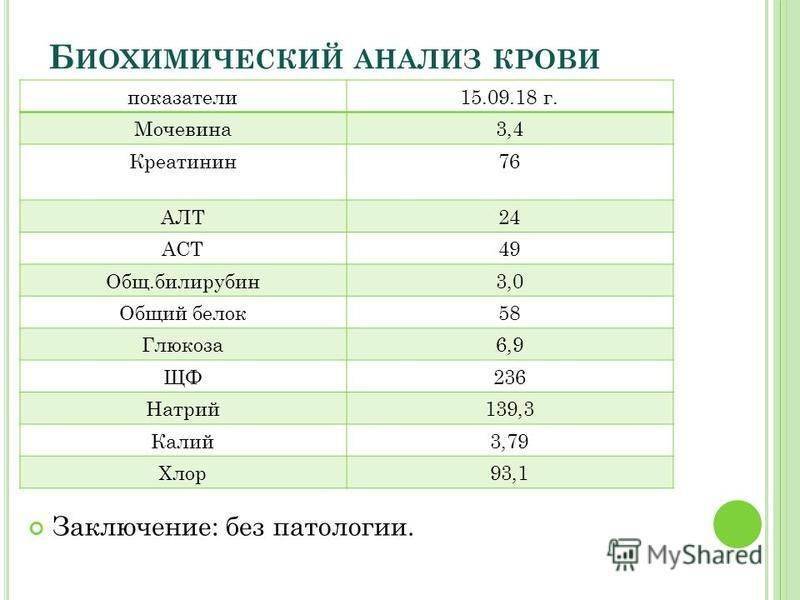
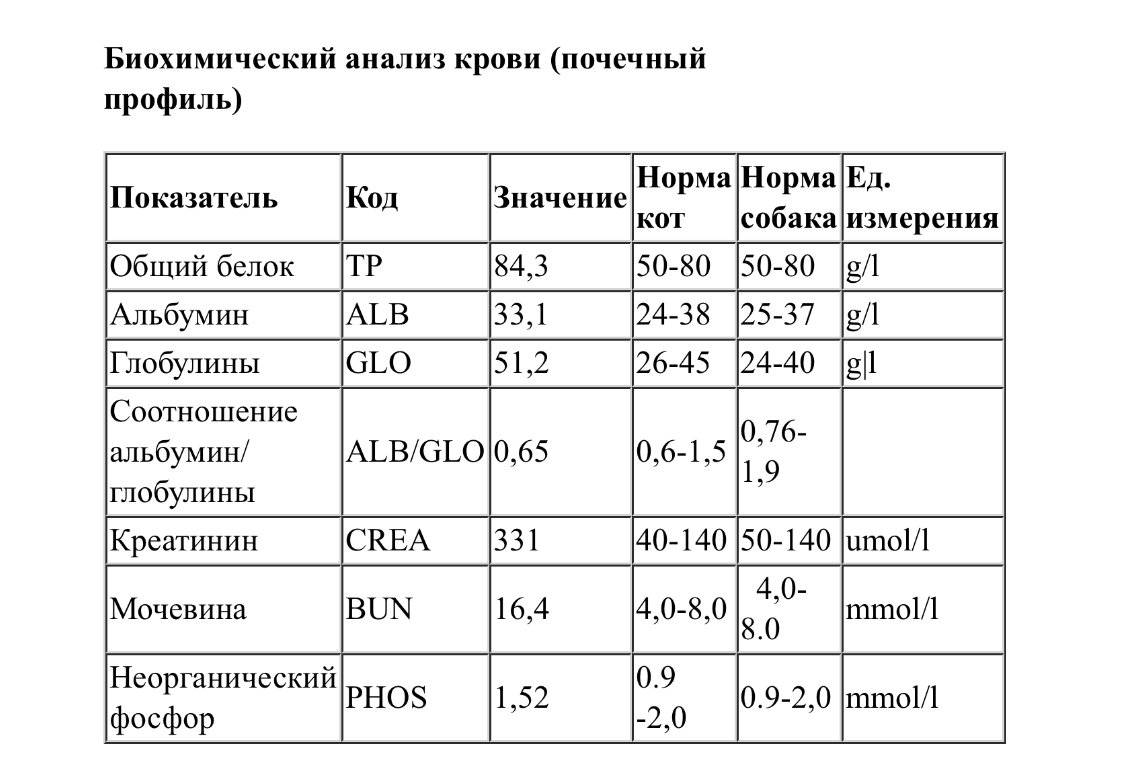
Показатели повреждения сердца
Тропонин
диагностикеперикардитах
- Ранняя диагностика и мониторинг течения острого инфаркта миокарда;
- Отличение инфаркта миокарда от стенокардии и повреждений скелетных мышц;
- Обследование пациентов с заболеваниями, при которых повреждаются клетки миокарда (стенокардия, застойная сердечная недостаточность, миокардит, операции и диагностические манипуляции на сердце);
- Выбор тактики терапии при остром коронарном синдроме;
- Оценка эффективности терапии в отношении миокарда.
- Инфаркт миокарда;
- Коронарный вазоспазм (спазм сосудов сердца);
- Травмы, операции или диагностические манипуляции на сердце (например, ангиопластика, транслюминальная коронарная ангиография, дефибрилляция и др.);
- Стенокардия с недавним приступом;
- Застойная сердечная недостаточность;
- Неишемическая дилатационная кардиомиопатия;
- Гипертензия с гипертрофией левого желудочка;
- Острая легочная эмболия с дисфункцией правого желудочка;
- Рабдомиолиз с повреждением сердца;
- Интоксикация противоопухолевыми препаратами;
- Прием сердечных гликозидов;
- Миокардиты;
- Амилоидоз сердца;
- Расслоение аорты;
- Отторжение сердечного трансплантата;
- Сепсис;
- Шок и критические состояния;
- Последняя стадия почечной недостаточности;
- ДВС-синдром;
- Миодистрофия Дюшена-Беккера.
Миоглобин
- Ранняя диагностика и наблюдение за течением инфаркта миокарда;
- Контроль эффективности тромболитической терапии инфаркта миокарда;
- Выявление заболевания скелетных мышц (травма, некроз, ишемия и др.);
- Прогноз обострения полимиозита.
- Инфаркт миокарда;
- Заболевания с повреждением миокарда (нестабильная стенокардия, застойная сердечная недостаточность, миокардит);
- Кардиоверсия (не всегда);
- Уремия (повышенный уровень мочевины в крови);
- Операции, травмы, ранения или ушибы сердца и грудной клетки;
- Судороги;
- Чрезмерная физическая нагрузка;
- Ожоги;
- Острая гипоксия;
- Любое воспаление, повреждение, некроз или ишемия скелетных мышц (миозиты, рабдомиолиз, электрошок, миопатия, мышечная дистрофия, травмы, длительное сдавление и т.д.);
- Острая почечная недостаточность.
- Заболевания, при которых в крови имеются антитела к миоглобину (полимиозит, полиомиелит);
- Ревматоидный артрит;
- Миастения (не всегда).
Концевой пропептид натрийуретического гормона
гормона
- Сердечная недостаточность;
- Острый инфаркт миокарда;
- Гипертрофия левого желудочка;
- Воспаление структур сердца (миокардиты);
- Отторжение сердечного трансплантата;
- Аритмии, происходящие из правого желудочка;
- Болезнь Кавасаки;
- Первичная легочная гипертензия;
- Острый коронарный синдром;
- Легочная эмболия;
- Перегрузка правого желудочка;
- Почечная недостаточность;
- Асцит (скопление жидкости в брюшной полости) на фоне цирроза;
- Эндокринные заболевания (гиперальдостеронизм, синдром Кушинга).
ожирении
Причины повышенного и пониженного уровня мочевины
На повышение уровня мочевины в крови могут влиять следующие механизмы и факторы:
- Концентрация белков в крови (усиленное образование мочевины). Уровень белков в крови влияет отчасти и на скорость их распада. Чем больше белка распадается, тем больше образуется мочевины в печени, и тем больше ее попадает в кровь. Например, после операций, травм или ожогов умирает большое количество клеток, и в кровь попадает много продуктов распада (в том числе и белков).
- Диета. Значительное количество белков попадает в организм с пищей. Чем богаче диета белками, тем больше белков будет и в крови. Однако этот механизм не так сильно влияет на концентрацию мочевины в крови или моче.
- Объем циркулирующей крови. В результате физиологических или патологических процессов объем крови в организме человека может меняться. Например, массивные кровотечения, диарея или длительная лихорадка уменьшают объем крови, а многочисленные капельницы, усиленное потребление жидкости или некоторые заболевания – повышают. Изменение объема циркулирующей крови влияет на концентрацию мочевины в крови или моче за счет ее разведения, но ее количество (как вещества) при этом не меняется.
- Состояние печени. Мочевина образуется в печени из продуктов распада белков (соединений азота) при нормальной работе этого органа. Различные заболевания печени приводят к тому, что ее клетки хуже выполняют свои функции. Из-за этого образование мочевины может снизиться, а в крови будут накапливаться другие токсичные вещества.
- Состояние почек (выведение мочевины из организма). Мочевина, которая образуется в печени, какое-то время циркулирует в крови, после чего выводится почками с мочой. При ряде заболеваний почек процесс фильтрации может проходить медленнее, и уровень мочевины в крови будет повышаться, даже если она образуется с нормальной скоростью и в нормальном количестве.
- Другие факторы. За обмен белков, образование мочевины и ее выведение из организма отвечает множество различных ферментов, клеток и их рецепторов. Существует множество различных заболеваний (как правило, редких), которые поражают определенные звенья в цепи обмена белков. Некоторые из этих заболеваний являются генетическими и с трудом поддаются лечению.
Почему повышается мочевина у ребенка?
кишечные, респираторные и др.повышением температурыПомимо инфекционных заболеваний возможны следующие причины повышения уровня мочевины в крови:
- пищевые отравления с обильной рвотой или диареей;
- травмы (особенно ожоги);
- длительное голодание;
- обезвоживание;
- сахарный диабет (у детей, как правило, врожденный);
- ряд заболеваний желез внутренней секреции (эндокринные патологии).
новорожденныхпедиатргепатитахвоспаление тканей печени
Содержится ли мочевина в молоке и других продуктах питания?
питанияЗначительное количество белка содержится в следующих продуктах питания:
- мясо;
- рыба и морепродукты (моллюски, рыбные консервы, некоторые водоросли и др.);
- сыры;
- молоко;
- творог и др.
При каких болезнях растет уровень мочевины?
Уровень мочевины в крови может быть повышен при следующих заболеваниях и патологических состояниях:
- острая и хроническая почечная недостаточность;
- некоторые опухоли мочеполовой системы;
- камни в почках (почечнокаменная болезнь);
- высокое или низкое артериальное давление (в том числе при ряде болезней сердца);
- кровотечения;
- ряд воспалительных заболеваний почек;
- ряд тяжелых инфекционных заболеваний (тропические геморрагические лихорадки и др.);
- ожоги (особенно большой площади);
- раны с повреждением большого объема тканей;
- отравление некоторыми токсинами (ртуть, хлороформ, фенол и др.);
- сильное обезвоживание;
- послеоперационный период;
- некоторые онкологические заболевания;
- прием ряда фармакологических препаратов (сульфаниламиды, тетрациклин, гентамицин – из антибиотиков, а также фуросемид и лазикс).
например, при почечной недостаточности
Высокая концентрация мочевины в моче может наблюдаться при следующих заболеваниях:
- некоторые злокачественные анемии;
- длительная лихорадка;
- прием тироксина (гормон щитовидной железы);
- заболевания щитовидной железы, ведущие к тиреотоксикозу (избыточному выделению тироксина).
АЦЦП
Анализ крови на АЦЦП заключается в определении титра антител к циклическому цитруллинированному пептиду и является одним из точных методов для подтверждения диагноза ревматоидного артрита. С его помощью болезнь можно обнаружить за несколько лет до возникновения симптомов.
Что показывает анализ АЦЦП
Цитруллин – это аминокислота, которая является продуктом биохимической трансформации другой аминокислоты – аргинина. У здорового человека цитруллин не принимает участия в синтезе белка и полностью выводится из организма.
Но при ревматоидном артрите цитруллин начинает встраиваться в аминокислотную пептидную цепочку белков синовиальной оболочки и хрящевой ткани суставов. «Новый» видоизмененный белок, имеющий в своем составе цитруллин, воспринимается иммунной системой как «чужой» и в организме начинают производиться антитела к цитруллин-содержащему пептиду (АЦЦП).
АЦЦП – это специфический маркер ревматоидного артрита, своеобразный предвестник заболевания на ранней стадии, обладающий высокой специфичностью.Антитела к циклическому цитруллинированному пептиду обнаруживаются задолго до первых клинических признаков ревматоидного артрита и остаются в течение всей болезни.
Методика анализа и его значение
Для выявления АЦЦП используют иммунноферментный анализ. Анализ крови на АЦЦП проводят по принципу «инвитро» (в переводе с латинского – в пробирке), исследуется сыворотка из венозной крови. АЦЦП анализ крови может быть готов уже через сутки (зависит от вида лаборатории).
Выявление АЦЦП при ревматоидном артрите может указывать на более агрессивную, так называемую эрозивную форму заболевания, которая ассоциируется с более быстрым разрешением суставов и развитием характерных суставных деформаций.
Если результат анализа на АЦЦП оказывается положительным, то прогноз ревматоидного АЦЦП артрита считается менее благоприятным.
1
Исследование крови на АЦЦП

2
Анализ крови на С-реактивный белок

3
Исследование крови на АЦЦП
АЦЦП. Референсные значения
Диапазон нормальных значений для анализа на АЦЦП составляет приблизительно 0-5 ед/мл. Так называемая «АЦЦП норма» может колебаться в зависимости от лаборатории. Значения «АЦЦП нормы» у женщин и у мужчин одинаковые.
Так называемый «Повышенный АЦЦП», например, АЦЦП 7 ед/мл и более, указывает на высокую вероятность заболевания ревматоидным артритом. Результат анализа расцененный как «АЦЦП отрицательный» снижает вероятность заболевания ревматоидным артритом, хотя полностью его не исключает. Оценивать значения АЦЦП и проводить их интерпретацию должен всегда врач-ревматолог, имеющий опыт диагностики и лечения ревматоидного артрита, только ревматолог может учесть все нюансы.
Чтобы сдать анализ на АЦЦП, вам необходимо прийти на обследование натощак.
Показания к назначению анализа:
- ревматоидный артрит;
- ранний синовит;
- остеоартрит;
- ревматическая полимиалгия;
- псориатический артрит;
- болезнь Рейно;
- реактивный артрит;
- саркоидоз;
- склеродерма;
- синдром Шегрена;
- СКВ;
- васкулит;
- ювенильный РА.
Если вы хотите узнать стоимость анализа крови на АЦЦП, позвоните по телефону: +7 (495) 604-12-12.
Специалисты контакт-центра сообщат вам цену АЦЦП и объяснят, как готовиться к исследованию.
Лечение при пониженной и повышенной мочевине
Чаще всего при повышенной или пониженной мочевине (в зависимости от результатов обследования) начинают лечение в следующих направлениях:
- гемодиализ и введение препаратов для очищения крови от токсичных продуктов распада (обычно при почечной недостаточности);
- лечение причин почечной недостаточности;
- восстановление функции печени (лечение гепатитов и др.);
- нормализация гормонального фона (при нарушениях работы щитовидной или поджелудочной железы) и др.
фильтрация крови с помощью специального аппарата
Какие таблетки и лекарства используют для понижения уровня мочевины?
в крови очень высокая концентрация мочевины и других токсичных соединений азотаочищения кровиНаиболее эффективны при выраженной азотемии следующие препараты:
- леспенефрил;
- гепа-мерц;
- орнилатекс;
- орницетил;
- ларнамин.
очищение крови с помощью специально фильтрационного аппарата
Можно ли лечить повышенную мочевину народными средствами?
народных средствс мочойв том числе народныеВ целом же существуют следующие народные методы, которые помогут снизить мочевину в крови:
- Отвар корня солодки. На 2 столовые ложки необходим 1 л воды. Корень солодки заливают и кипятят в течение 2 – 3 минут. После этого отвар остужают и пьют по полстакана дважды в день до еды.
- Настой толокнянки. 2 столовые ложки травы толокнянки заливают кипятком (0,5 л) и настаивают 4 – 5 часов. Отвар принимают по 1 столовой ложке 3 раза в день до еды.
- Чай из шиповника. Чай из шиповника можно приготовить самостоятельно, собрав ягоды, либо приобрести в аптеке в виде специального сбора. Это средство стимулирует образование мочи, но может быть противопоказано при некоторых заболеваниях почек.
- Отвар грыжника и полевого хвоща. Смесь сухих трав грыжника и полевого хвоща (3 – 5 г) заливают 0,5 л воды и кипятят 5 – 7 минут на маленьком огне. Остуженный отвар пьют перед едой по полстакана.
- Настой листьев черной смородины. Молодые листья черной смородины собирают и сушат на солнце в течение нескольких дней. После этого на них делают настой в большой емкости (примерно 8 крупных листов на 1 л воды). Настаивание должно длиться 3 – 5 дней. Полученный настой пьют по 1 стакану дважды в день в течение 2 – 3 недель.
Что делать, если мочевина понижена?
Если же концентрация мочевины понижена длительное время без видимых причин, возможна следующая тактика:
- консультация терапевта или семейного врача;
- консультация уролога (если понижен уровень в моче) или гепатолога (если понижена мочевина в крови);
- дополнительные лабораторные и инструментальные анализы для оценки работы печени и почек.
Симптомы подагры
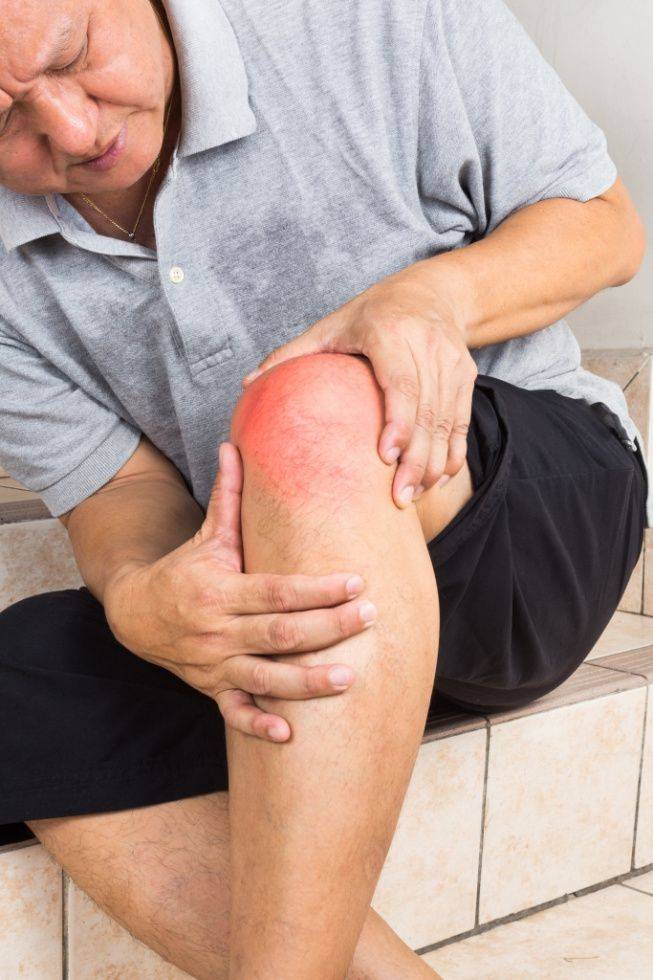 Приступ подагры проявляется острой болью в пораженном суставе.
Приступ подагры проявляется острой болью в пораженном суставе.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
- приём алкоголя (единократное употребление значительной дозы);
- переохлаждение;
- травма сустава;
- обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, – возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты). Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
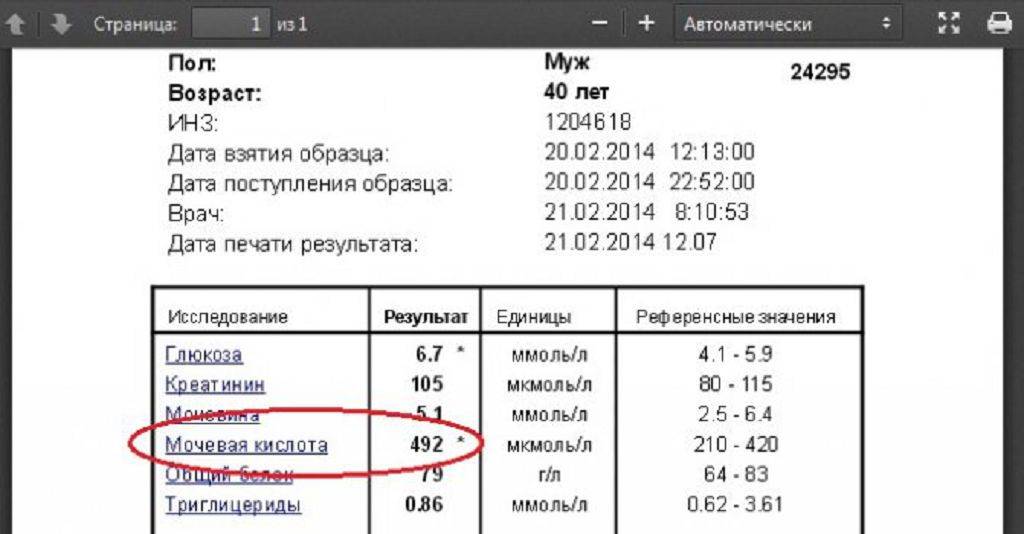
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование

2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
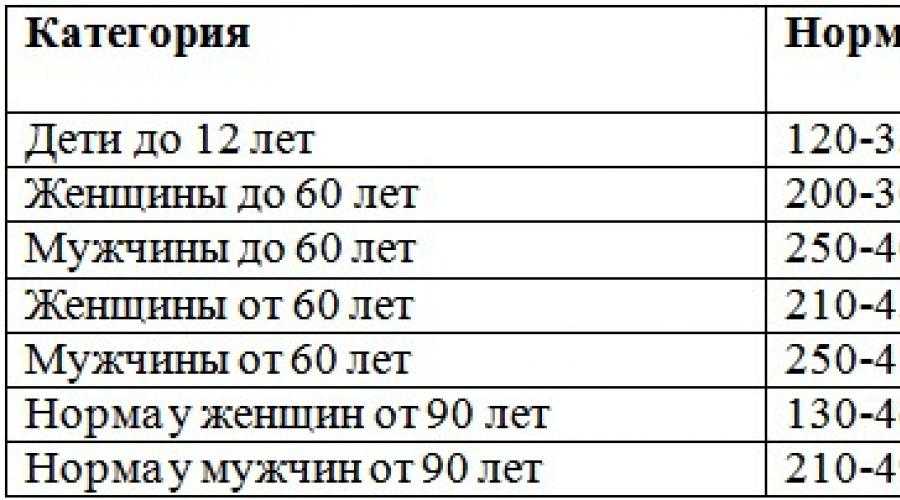
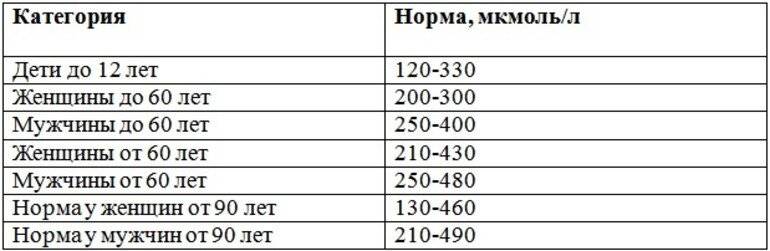
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Симптомы при дисбалансе мочевины в крови
Уремия – это интоксикация организма азотными шлаками, которые накопились в результате неправильной работы почек. Одним их таких шлаков является мочевина. Высокий ее уровень в крови сказывается на самочувствии человека. Вначале больной чувствует:
- Усталость,
- Общую слабость,
- Головную боль.
Без соответствующего реагирования клиническая картина обостряется:
- Плохое зрение,
- Дисфункция печени,
- Болезненные ощущения в суставах,
- Высокое АД,
- Дефицит железа в крови,
- тошнота,
- Понос,
- олигурия — уменьшение количества мочи,
- Склонность к кровоточивости,
- На кожных покровах появляется налет. Это уремическая «пудра».
Что такое уремический налет? Накапливаясь в организме, мочевина как минеральное вещество, просто проступает на поверхности кожи.
Внешние признаки повышения мочевины:
- Ломкие ногти и волосы,
- Сухая кожа,
- Часто мочеиспускание или его полное отсутствие,
- Кожа начинает пахнуть мочой, вследствие отравления аммиаком.
Если ничего не предпринимать, тогда клетки головного мозга начнут отмирать, появятся неврологические и психологические расстройства.
Дополнительные исследования
Одного только биохимического анализа на мочевую кислоту недостаточно, это метод констатации факта присутствия проблемы. Необходимо разбираться в происхождении патологического процесса, повышения или же понижения уровней.
Для этого специалисты прибегают к ряду вспомогательных способов:
- Устный опрос пациента. Нужно оценить все жалобы на здоровье. В комплексе симптомы могут сказать многое о сути явления. Далее врач уже имеет возможность выдвинуть гипотезы и приступить к их проверке инструментальными и лабораторными методами.
- Сбор анамнеза. Играет едва ли не одну из ключевых ролей. Поскольку посредством установления фактов специалист способен сделать выводы о происхождении проблемы.
Что нужно узнать? Перенесенные и текущие болезни, семейную историю, наследственность, вредные привычки, характер повседневной активности, в том числе профессиональной, рацион, пищевые особенности, также некоторые другие моменты. В системе они проливают свет на суть явления.
Базовое неврологическое обследование. Тесты для определения сохранности рефлексов или степени отклонения от нормы. Проводится на первичной же консультации. Несмотря на простоту, дает много информации о стадии нарушения, выраженности дефицита.
УЗИ печени и почек. Используются в качестве основных методик
Повышенное внимание отводится пищеварительному тракту, поскольку часто именно проблемы этой локализации выступают источником.
Консультация генетика с проведением специфических исследований. Если есть подозрения на проблемы наследственного характера
Не всегда выраженность их столь велика, что приводит к ранней смерти.
По необходимости проводится МРТ. В рамках диагностики онкологических процессов.
В обследовании участвует целая группа специалистов.
Причины повышения
Высокая концентрация в крови мочевой кислоты может возникнуть, если:
- поступает с пищей много продуктов, из которых впоследствии происходит синтез;
- повышена работа печени по синтезу мочевой кислоты;
- понижена выводящая функция почек.
Нарушение работы печени и почек происходит при хронических заболеваниях в стадии декомпенсации с проявлением почечно-печеночной недостаточности (хронический гепатит, цирроз печени, хронический пиелонефрит, нефрит, сахарный диабет).
Другие причины гиперурикемии определяются нарушением обменных процессов с косвенным воздействием на печень и почки:
- ожирение;
- снижение синтеза витаминов группы В (особенно В12);
- если понижена функция паращитовидных желез;
- лейкемия;
- сдвиг в кислотно-щелочном равновесии организма в сторону ацидоза (при коматозных состояниях, токсикозе у беременных);
- длительное лечение некоторыми медикаментами (противотуберкулезные средства, мочегонные, аспирин, препараты против рака).
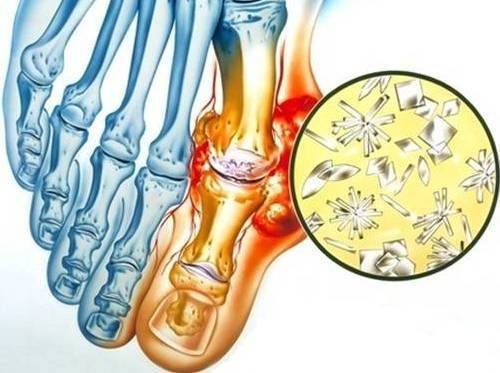 При гиперурекимии кристалы мочевой кислоты откладываются в суставах с развитием подагры
При гиперурекимии кристалы мочевой кислоты откладываются в суставах с развитием подагры
При каких симптомах делается Мочевая кислота в моче
Заболевания почек могут иногда протекать совершенно незаметно для больного, но различные изменения в почках или мочевыводящих путях почти всегда вызывают соответствующие изменения со стороны мочи.
От большого количества мочекислых солей — уратов — моча приобретает кирпичный цвет, который иногда ошибочно принимают за красный, предполагая наличие в ней крови. От примеси крови моча становится розового, красного цвета, иногда напоминающего цвет мясных помоев. Желчные пигменты, выделяясь из крови с мочой, окрашивают ее в шафранно-желтый или зеленовато-бурый цвет; при желтухе пена мочи приобретает характерный желтый цвет. Цвет мочи может изменяться под влиянием содержащихся в ней различных лекарственных веществ. Так, от сантонина моча становится зеленоватой, от антипирина — желто-красной, от метиленового синего — синей и т. д.
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП

2
Анализ крови на С-реактивный белок

3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название – антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска – может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Мочевина
Если мочевая кислота – это продукт пуринового обмена, то мочевина является продуктом белкового распада. Данное вещество образуется исключительно в печени, в процессе обезжиривания аммиака. Аммиак, в свою очередь, появляется вследствие соответствующих преобразований аминокислот.
Мочевина является низкомолекулярным веществом. Соответственно, она может свободно проникать в клетки, минуя мембранную защиту. Именно по этой причине наблюдается отечность конечностей, тканей органов и миокарда, если уровень данной кислоты повышается. Страдает также нервная система.
Мочевина — это индикатор работы почек
Если мочевая кислота не принимается во внимание в процессе расшифровки анализа мочи, то мочевина учитывается в обязательном порядке. По сути, это индикатор работы почек
Превышением допустимой нормы данного вещества свидетельствует о том, что этот парный орган функционирует не так, как должен. Возможно, в почках возникло воспаление или какое-то образование. Все это нужно будет проверить.
Если мочевины слишком много, но почки работают нормально, вероятно, человек употребляет слишком много белковой пищи, например, мясо, молочную продукцию, яйца, рыбу. Но это также может свидетельствовать и о такой серьезной патологии, как кишечное кровотечение. Сама по себе мочевина не является токсичной для организма, в отличие от той же мочевой кислоты. Тем не менее, в ней содержатся такие вещества, как гуанидин и ионы калия. При значительном увеличении их концентрации, они могут оказывать токсическое воздействие на организм. Но это возможно, если уровень мочевины превышен в несколько раз.
Если уровень данного вещества остается высоким на протяжении сравнительно длительного периода времени, то это грозит появлением проблем с такими органами, как:
- сердце;
- почки;
- печень;
- селезенка;
- эндокринная железа;
- экзокринная железа;
- головной мозг.
Если уровень мочевины остается высоким на протяжении длительного периода времени, то это грозит появлением проблем с многими органами
Иногда мочевина может стать причиной почечной недостаточности, однако такое явление наблюдается достаточно редко, кроме того, обязательно должны присутствовать сопутствующие патологии, в том числе и врожденные.
В заключение можно рассказать о том, какие показатели считаются нормальными:
| Пол | Мочевая кислота | Мочевина |
| Мужчина | От 0,17 до 0,54 ммоль/л | От 0,23 до 0,51 ммоль/л |
| Женщина | От 0,14 до 0,46 ммоль/л | От 0,15 до 0,45 ммоль/л |
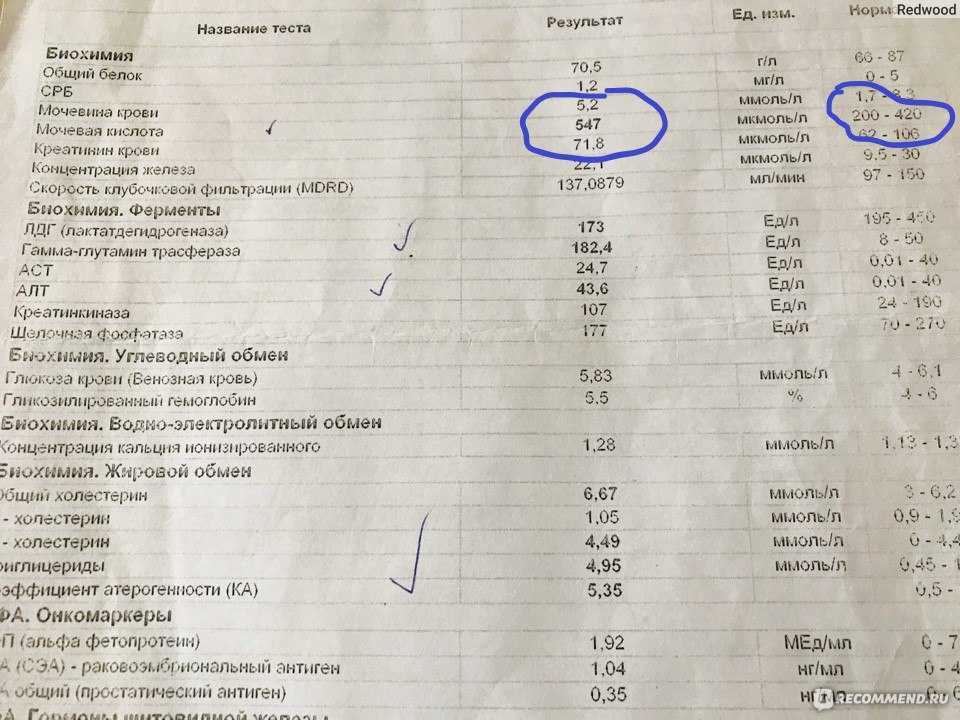
Что означают результаты?
Нормальные значения мочевины в сыворотке крови: от 17 до 43 мг / дл или 2,8-7,1 ммоль / л.
Повышенные значения:
- острая и хроническая почечная недостаточность;
- снижение перфузии почек из-за сердечной недостаточности, гиповолемического шока, тяжелой гипотензии;
- обструкция мочевыводящих путей;
- обезвоживание из-за снижения потребления жидкости, чрезмерной потери жидкости – потоотделение, рвота, диарея, мочегонные препараты и др. ;
- желудочно-кишечное кровотечение;
- катаболическое состояние: травма, тяжелая инфекция, голодание, некоторые препараты с катаболическим эффектом, например, кортикостероиды;
- диета с высоким содержанием белка;
- старение.
Уменьшенные значения:
- болезнь печени;
- низкобелковая и высокоуглеводная диета;
- парентеральное питание – это питание внутривенно через катетер, установленный в вену;
- низкобелковая диета;
- гипергидратация;
- беременность;
- запущенное заболевание печени – цирроз, печеночная недостаточность;
- унаследованный дефект ферментов «цикла мочевины» – снижение синтеза мочевины.