Клиническая картина
Сам по себе жировик не несет особой угрозы здоровью, но начавшееся воспаление способно привести к нежелательным последствиям и осложнениям.
Признаки инфицирования:
- появляется резкая боль, усиливающаяся при ощупывании образования;
- кожа на жировике становится красной, горячей;
- припухлость быстро увеличивается в размерах;
- скопление гнойных масс находит выход наружу через отверстие;
- ухудшение общего самочувствия человека.
Особенно опасно, когда жировик воспаляется в челюстно-лицевой области, т.к. гной может прорваться во внутренние полости и повлечь за собой развитие менингита или энцефалита. Даже если жировик прорвался самостоятельно и гной оттекает наружу, следует немедленно обратиться за помощью к хирургу для проведения корректного лечения и предупреждения возможных осложнений.
Обследование при липоме
Диагностика поверхно расположенных липом сравнительно проста и основывается на их местоположении, мягкоэластической консистенции, подвижности по отношению к окружающим тканям, безболезненности при ощупывании и образовании характерных втяжений при растягивании кожи над этим новообразованием. В тех случаях, когда липома находится в недоступных для прощупывания местах (внутри грудной клетки, сустава, в спинномозговом канале), необходимо использование дополнительных методов исследования: рентгенографии и ультразвукового исследования (УЗИ).
1. Рентгенологическая диагностика жировиков мягких тканей основывается на использовании длинноволнового («мягкого») рентгеновского излучения, которое позволяет произвести оценку структуры мягких тканей организма. При рентгенографии липом, залегающих глубоко, например, в мышечной ткани, необходимо увеличение «жёсткости» пучка рентгеновского излучения. На полученных рентгенограммах липома имеет вид просветления с гладкими очертаниями, обычно правильной формы. Такое образуемое липомой просветление, как правило, однородное, но изредка в нём могут встречаться мелкие участки обызвествления (отложения в ткани солей кальция). Форма такого просветления зависит от плотности органов, между которыми заключён жировик.
При расположении липомы в брюшной полости, забрюшинном пространстве или грудной клетке рентгенологическое исследование осуществляется с использованием искусственного контрастирования газом (создание пневмомедиастинума, пневморетроперитонеума и др.).
2. Наиболее достоверным методом диагностики глубоколежащих липом является рентгеновская компьютерная томография (КТ), позволяющая чётко отличить жировую ткань, которая характеризуется низким показателем поглощения рентгеновского излучения, от более плотных мягкотканных структур.
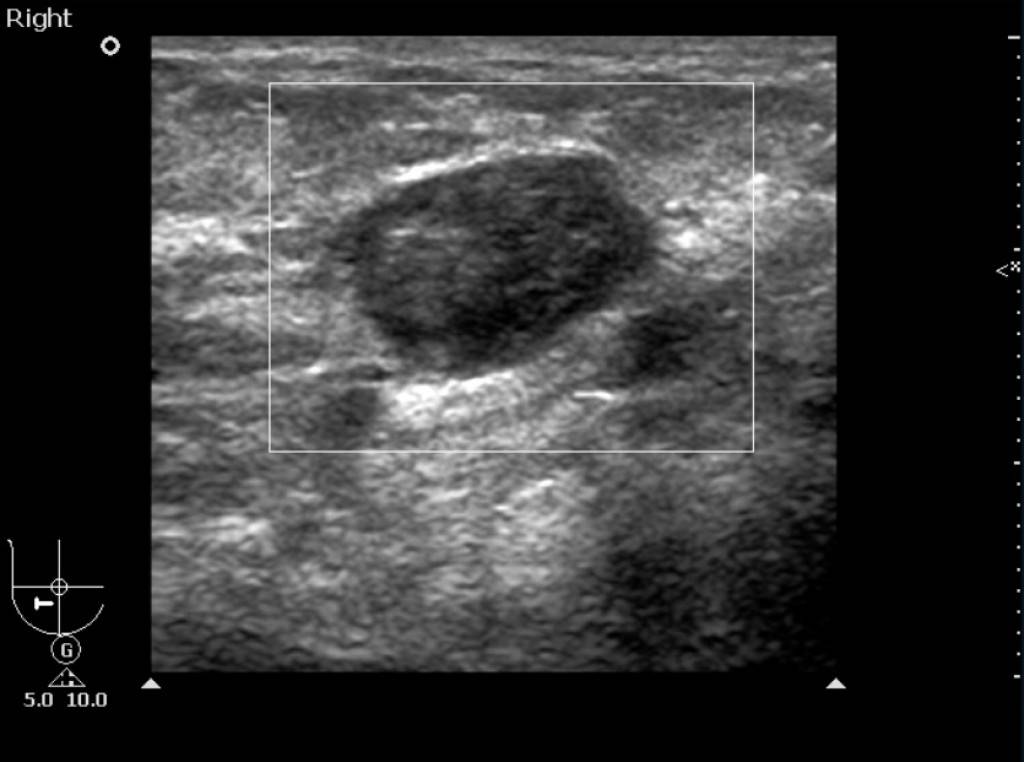
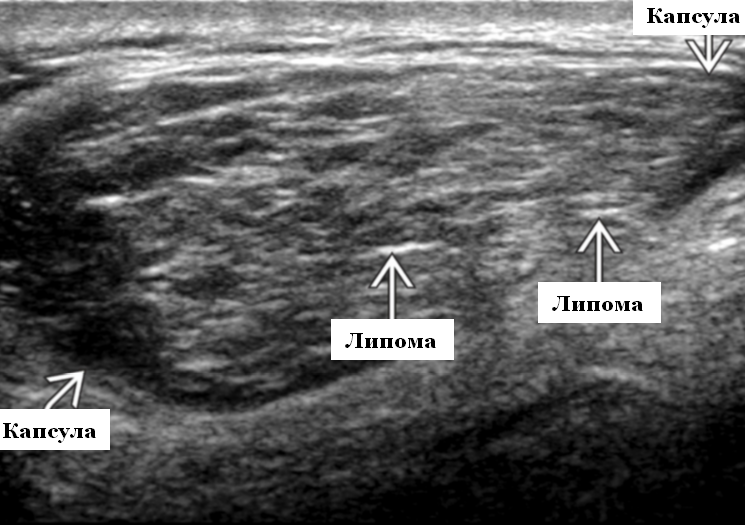
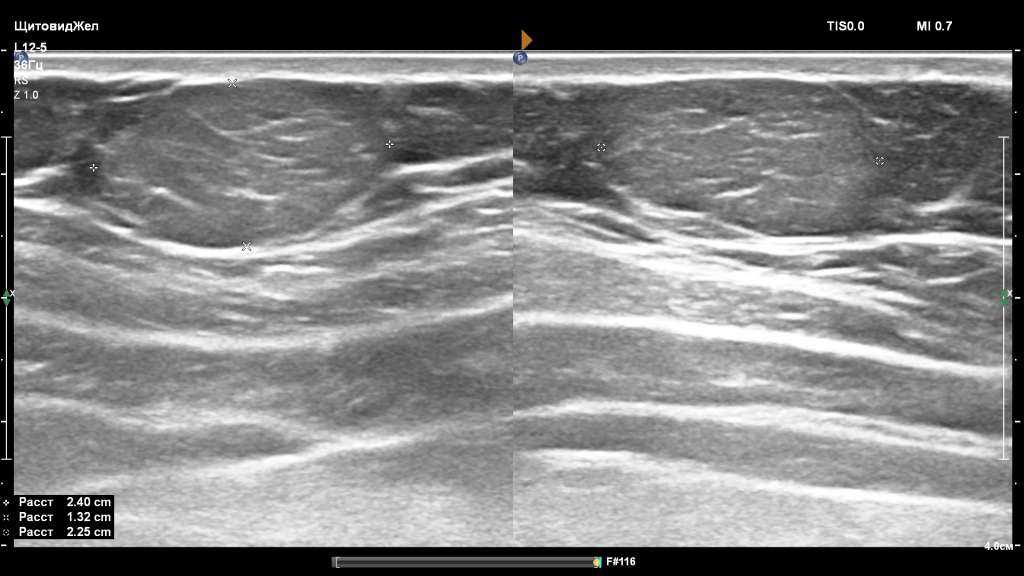
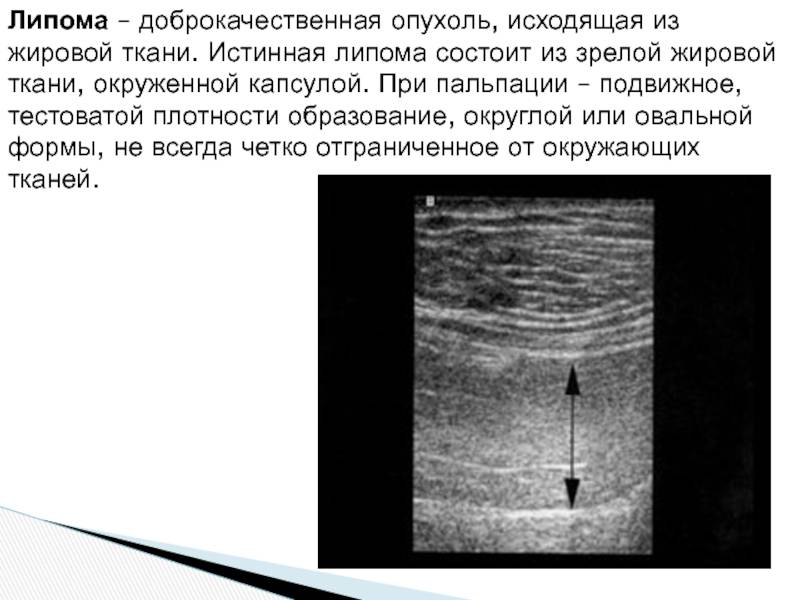
3. При ультразвуковом исследовании (УЗИ) липомы имеют вид гипоэхогенных образований с тонкой капсулой, располагающихся в толще жировой ткани.
4. При возникновении сомнений в доброкачественном характере опухоли прибегают к пункционной (тонкоигольной) аспирационной биопсии с последующим цитологическим исследованием: при помощи тонкой иглы забирают фрагмент новообразования, а затем исследуют полученный биологический материал под микроскопом.
Лабораторное обследование:
Лабораторное обследование при липоме не имеет самостоятельной ценности для постановки диагноза. В случае госпитализации для выполнения планового хирургического вмешательства по поводу липомы проводится общеклиническое лабораторное обследование (общий анализ крови (ОАК), общий анализ мочи (ОАМ), биохимический анализ крови (БАК), глюкоза крови, исследование на ВИЧ, сифилис, гепатиты), позволяющее исключить противопоказания к оперативному вмешательству.
В сомнительных случаях для исключения других заболеваний производится цитологическое исследование материала, полученного при пункционной биопсии. С этой целью полученный при пункции материал наносят на предметные стёкла, которые затем окрашивают по методу Романовского – Гимзы. Готовые прпараты врач-цитолог исследует под микроскопом. При липоме в мазке обнаруживаются обычные жировые клетки (адипоциты), между которыми обнаруживаются группы клеток, содержащие несколько жировых вакуолей.
Механизмы образования предбрюшинной липомы и жировика мягких тканей
Жировик под кожей явление достаточно неприятное, поскольку выглядит это не эстетично. Относится к доброкачественным неагрессивным новообразованиям, состоящим из видоизмененных клеток жировой ткани. Они делятся более интенсивно, и причина тому, по мнению онкологов, скорее генетическая. Кроме явной предрасположенности, липомы могут появиться как следствие пренебрежения гигиеной кожи, неправильного липидного обмена, демодекоза. Последняя причина особенно характерна для появления жировиков у ребенка.
Появление липом на передней стенке – явление достаточно частое, примерно 95% от общего количества случаев являются неопасными подкожными образованиями, и только 5% сложными опухолями, расположенными в забрюшинном пространстве, поражающими стенки внутренних органов или непосредственно стенки брюшины.
Жировики редко доставляют проблемы, они практически не разрастаются настолько, чтобы видоизмененные жировые ткани могли ущемить сосуд или нерв. Но липома может переродиться в липосаркому (и у взрослого, и у ребенка), а это злокачественная раковая опухоль.
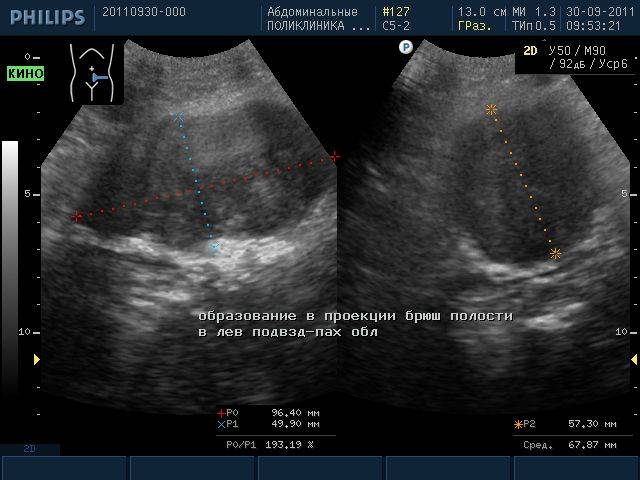
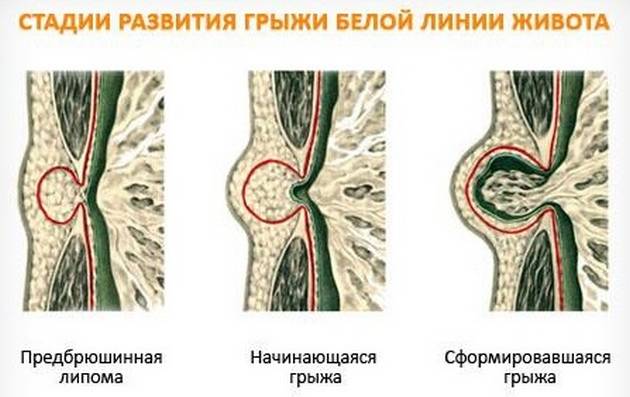
Предбрюшинные липомы горазд патологичнее. Эпигастральная грыжа (она же грыжа белой линии живота) – это состояние, когда сухожильные волокна между мышцами по средней линии живота образуют щели, и через них сначала выходит жировая ткань, а затем происходит и выпадение органов брюшной полости. По мере роста образование становится все более болезненным, диагностируется с помощью УЗИ или МРТ и избавиться от него можно исключительно оперативным путем.
В зависимости от того, где именно относительно пупочной впадины располагается такая липома, различаются ее следующие виды:
- Надпуппочная грыжа расположена выше пупка.
- Околопупочная грыжа – рядом с кольцом пупка.
- Подпупочная грыжа – ниже пупка.
На раннем этапе формирования в забрюшинном пространстве они никак себя не проявляют или их симптомы нетипичны. Чаще всего обнаруживаются случайно, если делать общее УЗИ органов. Предбрюшинные липомы – это еще не сама грыжа, а, по сути, ее начальная стадия. Механизм формирования таков: на стадии липомы появляются щелевидные дефекты и через них начинает выпячиваться предбрюшинный жир. По мере выпячивания образуется «мешок» грыжи и с этого момента патология трансформируется в опасную. Расхождение мышц, то есть, диастаз, становится все сильнее и грыжевой «мешок» начинает увеличиваться, в него попадают сальник или участки стенки тонкого кишечника.
Как только эпигастральная грыжа сформируется полностью, в области белой линии будет прощупываться болезненное уплотнение. Это грыжевые ворота, имеющие округлую форму. Через них выйдут органы брюшной полости. В зависимости от изначального размера предбрюшинной липомы, ворота могут достигать в диаметре от 1 до 10 см. Очень часто пациент обращается к хирургу уже на той стадии, когда липомы, а соответственно и грыжи, становятся множественными, располагаясь одна над другой и сращиваясь в конгломерат.
Боль и другие характерные симптомы сопровождают предбрюшинные липомы и грыжи на каждом этапе их формирования, так как происходит смерть нервов в предбрюшинной жировой клетчатке. Есть и ряд осложнений, например, спонтанное ущемление грыжевого выпячивания на входе в ворота. Больному требуется делать срочное УЗИ и оказывать экстренную медицинскую помощь при резком появлении тошноты и рвоты, наличии кровяных включения в каловых массах, сильных запорах и проблемах с отхождением газов. У ребенка в следствии повышенной эластичности мышц симптомы ущемления могут долго не проявляться, но потом появится быстро нарастающая боль внизу живота, с иррадиацией в любую его часть. Требуется срочная операция, поскольку такую грыжу нельзя вправить.
Диагностика и лечение липоматозных образований
Своевременная диагностика способна сделать дальнейшее лечение быстрым и безболезненным. Выявить липоматозное явление на ранних стадиях развития возможно во время профильного обследования. Поставить диагноз самостоятельно невозможно, так как существует риск спутать жировик со злокачественной опухолью, атеромой, фурункулом или липосаркомой. Метод пальпации не является достоверным во врачебной практике. Для постановки правильного диагноза пациенту следует пройти рентгенологическое обследование, сканирование внутренних органов ультразвуком, магнитно-резонансную томографию, компьютерную томографию и биопсию для уточнения природы новообразования и постановки окончательного диагноза. После постановки диагноза врач назначает медикаментозное лечение или удаление жировика.
Курс медикаментозного лечения
Дальнейшие действия врача зависят от размера и вида липомы. В курс медикаментозного лечения входят рассасывающие препараты, витамины, гормональные препараты, противовоспалительные лекарства и лечение мазями. Медикаментозному способу поддаются небольшие единичные жировики. При возникновении множественного липоматоза крупные жировики следует удалить хирургическим путём. Лечить опухоль исключительно медикаментозным методом не желательно – следует добавить к курсу использование нетрадиционных методов.
 Множественный липоматоз
Множественный липоматоз
Лечение жировика народными методами
Целительными свойствами при борьбе с жировиками обладают чистотел, сок алоэ, корень лопуха, сок картофеля, тысячелетник, лук, мёд и каланхоэ. Отвар из трав следует употреблять перорально. Для лучшей эффективности желательно регулярно делать компрессы из мёда и перца, золотого уса, жерухи и соли со сметаной.
Несмотря на уверенность целителей в народных методах избавления от опухолей, пренебрегать медикаментозным способом и хирургическим вмешательством не стоит. Врачи скептически относятся к данному методу и при первых признаках липоматоза рекомендуют обратиться за медицинской помощью. Жировик не проходит в результате применения народных средств. Зафиксированы случаи ухудшения состояния и возбуждения воспалительных процессов опухоли после использования такой терапии! Последствия игнорирования врачебных рекомендаций могут оказаться плачевными.
Методы удаления телесного дефекта
Зачастую удаление служит единственным способом избавления от опухоли.
Болезненная опухоль с различными воспалениями в области локализации подлежит хирургическому вмешательству.
Стадии липосаркомы
В онкологии используют международную классификацию новообразований по структуре и степени развития:
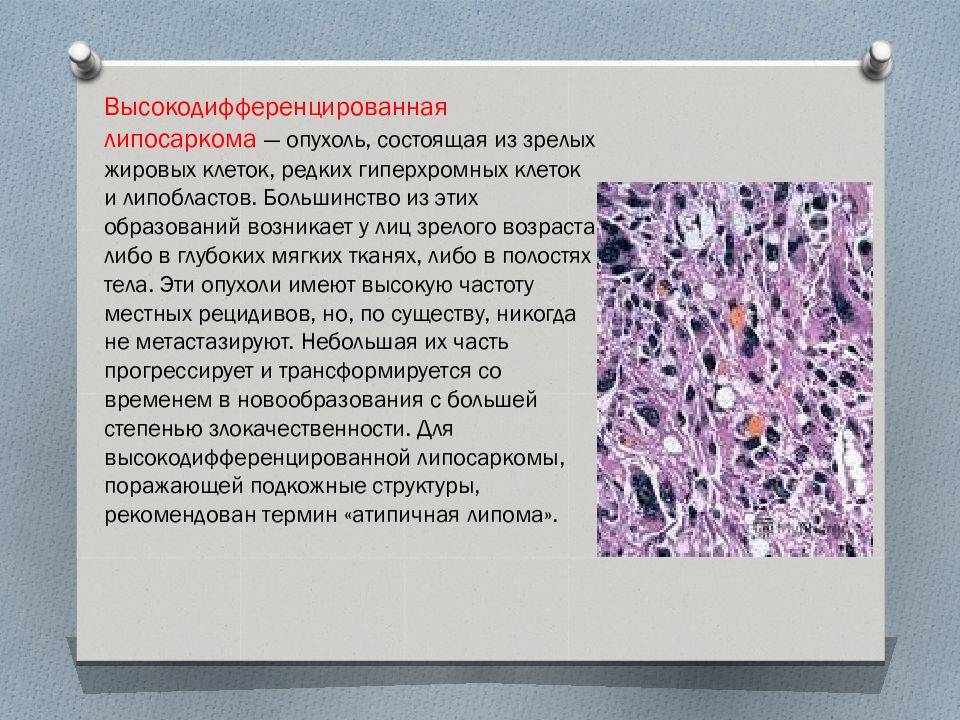
- Высокодифференцированная опухоль характеризуется медленным ростом, структурным подобием липомы. Различают две формы: воспалительную и склерозирующую. В первом случае уплотнение состоит из зрелых липоцитов, которые разделены между собой фиброзными прослойками. Воспалительная высокодифференцированная саркома имеет аналогичное строение и характеризуется выраженной лимфоплазмоцитарной инфильтрацией.
- Миксоидная опухоль состоит из разных видов клеток: зрелых, веретенообразных, округлых, молодых бластов. Образована мукоидной стромой, где проходит множество кровеносных сосудов. Миксоидная липосаркома местами состоит из низкодифференцированных клеток. Выявление этого элемента ухудшает прогноз заболевания.
- Круглоклеточная – подвид миксоидной. Полностью состоит из низкодифференцированных клеток. Под микроскопом выявляются области с круглыми бластами и небольшим количеством сосудов.
- Плеоморфная образована одноименными клетками, которые имеют гигантские размеры, окружены веретенообразными, круглыми бластами.
- Недифференцированная липосаркома представлена клетками с низкой и высокой дифференциацией. Напоминает плеоморфную фибросаркому, злокачественную гистиоцитому.
- Смешанная сочетает несколько гистологических вариантов.
Существует 4 стадии развития злокачественного новообразования липосаркомы в забрюшинном пространстве:
- На стадии IА опухоль имеет размеры до 5 см, не дает метастазов, не поражает регионарные лимфатические узлы. Образование может прорастать в фасцию.
- Стадия IB характеризуется большими размерами нароста (больше 5 см). Не прорастает в фасцию. Поражение лимфоузлов и метастазы отсутствуют.
- На второй стадии злокачественное уплотнение достигает больших размеров, прорастает глубоко в окружающие ткани, не дает метастазов. Регионарные лимфоузлы не увеличиваются.
- Третья – характеризуется огромными размерами. Заболевание проявляется яркой клинической картиной с выраженными симптомами интоксикации.
- При четвертой стадии наблюдается поражение регионарных лимфоузлов, метастазирование во внутренние органы. Болезнь проявляется типичными онкопатологическими симптомами: резким снижением массы тела, повышенной утомляемостью, постоянными болезненными ощущениями в животе.
Что такое липосаркома и ее виды
Липосаркома – онкологическое образование. Нарост формируется из мезенхимальных клеток и поражает мягкие ткани. Наиболее часто такие наросты образуются в забрюшинной полости, на бедрах и ягодицах. В зону риска входят преимущественно мужчины сорокалетнего возраста и старше. Образование достигает крупного размера. У него четкие границы и большой вес. Кроме основной опухоли, у человека могут присутствовать другие экземпляры нароста, более мелкие. Как правило, они располагаются вдали от материнской саркомы. Данный тип онкологии редко дает метастазы. Но если это происходит, поражение может возникнуть в легких, печени и головном мозге. Липосаркоме не присуще стремительное разрастание, что дает возможность диагностировать заболевание на ранних стадиях.
Различают несколько типов данной опухоли:
- высокодиференцированная липосаркома (липома склеротирующая, полиморфноядерная фиброзная аденома, липома полиморфоядерная);
- круглоклеточная (саркома липобластическая, фетально – инфильтративная клеточная липома, аденолипома);
- миксоидная липосаркома или эмбриональная;
- полиморфная (саркома липоцетарная);
- недеференцированная;
- смешанного типа.
Липосаркома забрюшинного пространства – достаточно опасное явление. Когда опухоль приобретает достаточно крупный размер, она сдавливает внутренние органы, нарушая их нормальное функционирование. В некоторых случаях, при особо больших габаритах саркомы, возможно смещение органов брюшной полости. Кроме того, нарушается нормальное кровообращение.
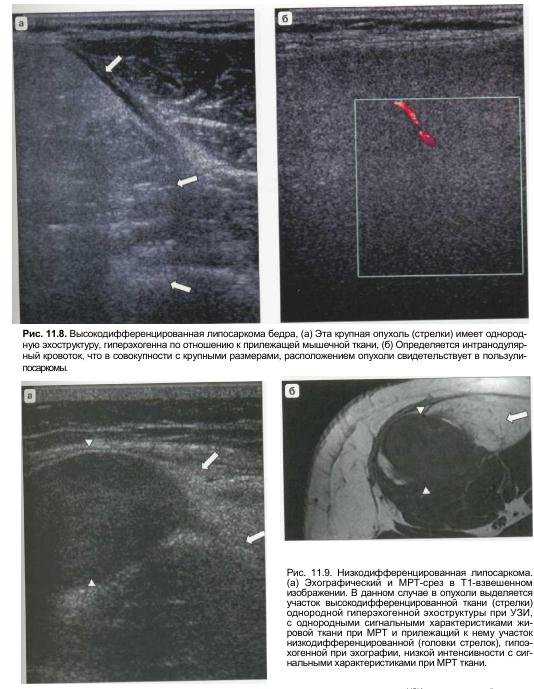
Липосаркома мягких тканей бедра встречается довольно часто. Размер нароста в данной области может быть разнообразным. Так же как в брюшине, опухоль способна разрастись до широкого масштаба. Образования, поражающие область бедра могут подвергаться повреждению. Это приводит к разнообразным последствиям, что усложняет процесс лечения. В основном, данной локализации присуще развитие низкодифференцированных форм липосаркомы.
Подобное образование может поразить и внутренние органы. Иногда они возникают в почках. Такое явление достаточно редкое.
Методы диагностики
Диагностика липосаркомы осуществляется врачом-онкологом или хирургом на основании жалоб, данных анамнеза, клинического осмотра, обязательного применения лабораторных (включая генетические) и инструментальных методов обследования. Диагностика направлена на определение клинической формы заболевания, тяжести состояния и возникающих осложнений.
Стандартные биохимические и общеклинические исследования на начальных стадиях развития опухоли могут быть не изменены.
На поздних этапах онкологического процесса в клиническом анализе крови можно обнаружить признаки анемии (снижение содержания гемоглобина), увеличение СОЭ. При метастатическом поражении различных органов возможно изменение активности ферментов печени в сыворотке крови, при наличии метастазов в кости – увеличение активности щелочной фосфатазы.
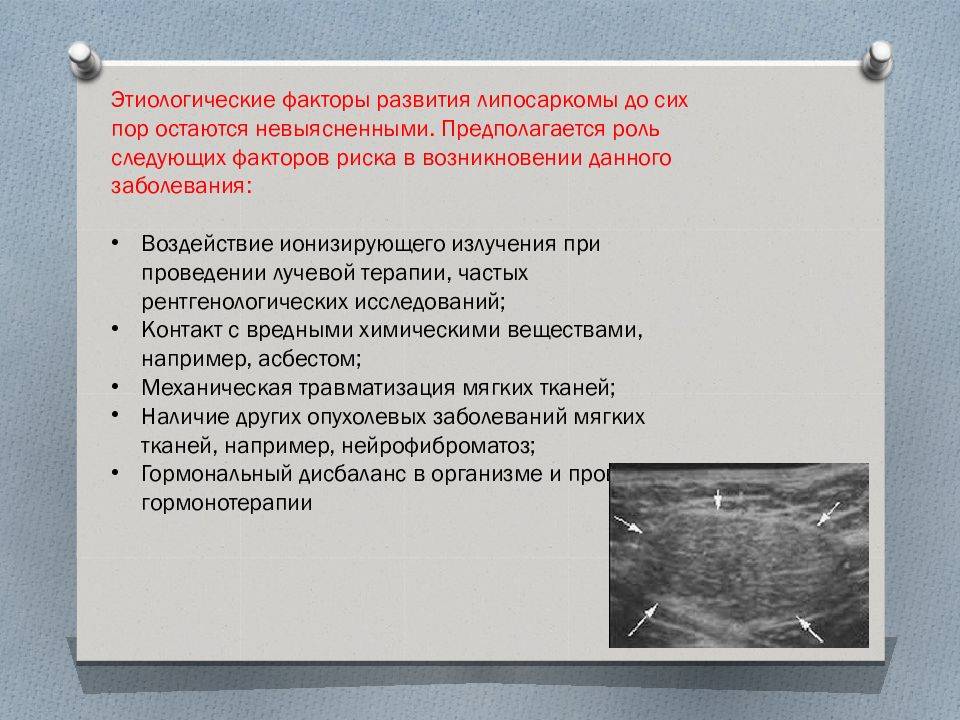
Диагноз устанавливается на основании гистологического исследования ткани опухоли, полученной путём толстоигольной или открытой биопсии. Все опухоли требуют гистологической верификации до начала лечения.
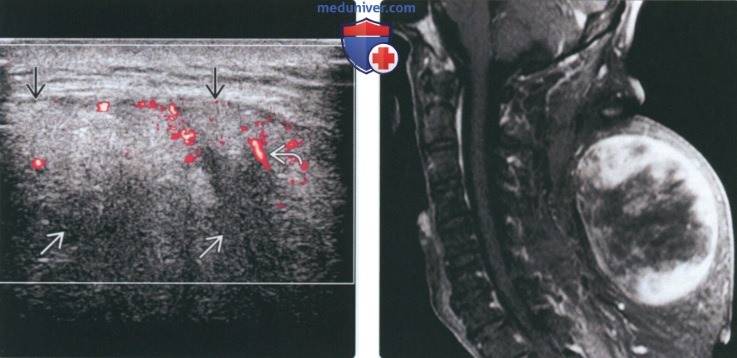
К основным методам инструментальной диагностики липосарком относят – УЗИ мягких тканей, компьютерная томография (КТ), рентгенография позвоночника, магнитно-резонансная томография (МРТ), остеосцинтиграфию (сцинтиграфия костей).
Для оценки наличия опухоли и ее связи с другими тканями, а также с магистральными сосудами проводят УЗИ пораженной области. Рекомендуется ультразвуковое исследование органов брюшной полости, забрюшинного пространства, периферических лимфатических узлов для исключения метастазов и выявления сопутствующей патологии.
МРТ позволяет оценить поражение мышц, вовлечение сосудов и нервов в опухолевый процесс, оценить распространенность опухолевого процесса, а также наличие отдаленных метастазов
Проведение компьютерной томографии органов грудной клетки и брюшной полости, а также сцинтиграфии костей скелета позволяют исключить или выявить наличие отдаленных метастазов.
Необходимость выполнения ангиографического исследования возникает для выявления возможного поражения сосудов.
Во многих случаях окончательную точку в диагностике можно поставить только после выполнения молекулярно-генетических исследований.
Белок, закодированный в гене MDM2, является регулятором работы другого белка – р53, который обладает способностью подавлять рост опухоли (является онкосупрессором). Увеличение экспрессии гена MDM2 приводит к снижению количества р53. Амплификация участка хромосомы, где локализуется ген CDK4, также связана с нарушением клеточного цикла и делением клеток, что ассоциировано с развитием рака.
Амплификация (увеличение количества) локуса гена MDM2 и локуса гена CDK4 являются диагностическими маркерами дедифференцированной липосаркомы.
Были выявлены изменения в генах FGFR1 и FGFR3 (примерно в 22% случаев) при дедифференцированной липосаркоме. Мутации в этих генах приводя к нарушению регуляции деления, роста и дифференцировки клеток.
При дедифференцированной липосаркоме обнаруживаются генные перестройки, заключающиеся в транслокации (переносе части генов) между хромосомами 12 и 16. В результате сливаются гены CHOP и TLS с образованием гибридного белка FUS-CHOP. Ген CHOP в норме кодирует белок, ответственный за блокаду роста опухоли и нормальную дифференцировку жировых клеток (адипоцитов). Образование фактически нового гена при липосаркоме после его встраивания в молодые жировые клетки (преадипоциты) приводит к угнетению роста нормальных жировых клеток и их злокачественному перерождению.
Понимание механизмов опухолевой трансформации клеток на генном уровне, помимо диагностической ценности, является крайне необходимым условием для создания лекарственных препаратов, и проведения, так называемой таргетной (целевой) терапии.
Основные используемые лабораторные исследования:
- Клинический анализ крови, лейкоцитарная формула, СОЭ;
- Биохимический анализ крови, расширенный (включая ЛДГ, мочевую кислоту).
- Гистологическое изучение ткани (биопсия).
- Иммуногистохимическое исследование биопсийного материала (исследованию онкогенов MDM2 и CDK4).
Основные используемые инструментальные исследования:
- Рентгенография пораженной области.
- УЗИ пораженной области.
- КТ/МРТ исследование (диагностика метастазов).
- Ангиография (при необходимости/поражение сосудов).
Почему онкология может быть принята за липому
Часто заблуждения возникают как результат некорректных диагностических исследований, когда структура образования не была установлена достоверно, что повлекло за собой неправильную постановку диагноза. Стандартно раковые очаги в мягких тканях представляются липосаркомой, а она, в свою очередь, бывает четырех типов:
- С высокой дифференциацией. Растет медленно, по структуре аналогична обычным жировым клеткам.
- Дифференцированная, с низкой степенью злокачественности.
- Миксоидная – является промежуточным видом, но еще не агрессивная липосаркома. Однако клетки уже существенно отличаются от обычных.
- Плеоморфная ‒ редко встречающийся подтип с клетками сильно отличающимися от обычных.
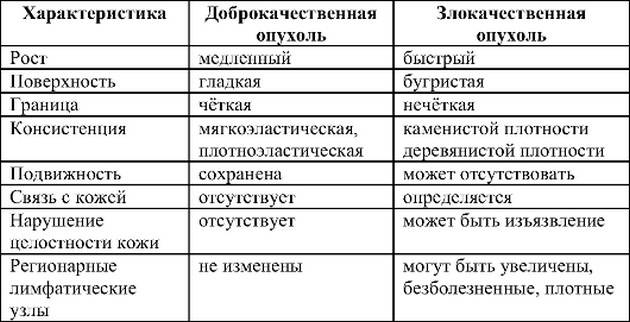
Как развивается саркома?
Саркома – это рак?Раком официальная медицина России и некоторых других стран называет злокачественные опухоли, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Саркомы же к определенным органам не привязаны, образуются в разных типах тканей, но ведут себя похожим образом – быстро растут, повреждают здоровые клетки и метастазируютМетастаз – это дополнительный очаг рака – новая опухоль в органе, расположенном далеко от основного новообразования., в том числе в легкие, кости и печень.
Заболевание начинается с появления всего лишь одной мутировавшей, или измененной клетки. Она становится такой под воздействием радиации, различных химикатов, заболеваний или наследственных особенностей, и постепенно размножается, создавая свои копии. Со временем их становится все больше, они превращаются в опухоль, и разрушают окружающие ткани.
Кроме того, у них есть особое, очень опасное свойство – они умеют перемещаться по телу при помощи кровеносной и лимфатической системЛимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая из них отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма., закрепляться в других областях организма и создавать дополнительные новообразования.
Саркомы мягких тканей лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
1. Общие сведения о происхождении сарком мягких тканей
Мягкими тканями обозначаются все неэпителиальные внескелетные ткани (мышцы, сухожилия, связки и др.), за исключением ретикулоэндотелиальной системы, глии и тканей, поддерживающих специфические органы и внутренности.
В связи с относительно небольшим числом случаев заболевания, разнообразием вариантов и локализаций сарком мягких тканей, определяющих биологическое поведение, клиническое течение и особенности лечения, все пациенты с данной патологией должны концентрироваться в профильных отделениях, занимающихся лечением сарком.
2. Какие бывают формы сарком мягких тканей
Саркомы мягких тканей – собирательное понятие и включают обширную группу злокачественных новообразований, различающихся по своему клиническому течению, прогнозу и методам лечения.
Наиболее часто встречаются:
- липосаркома (из жировой клетчатки);
- лейомиосаркома и рабдомиосаркома (из мышечной ткани);
- синовиальная саркома (из синовиальных оболочек суставов);
- фибросаркома (из фиброзной ткани);
- ангиосаркома (из кровеносных сосудов) и др.
3. Некоторые эпидемиологические аспекты (статистика) сарком мягких тканей
Злокачественные опухоли мягких тканей в структуре онкологической заболеваемости составляют примерно 1 % от всех злокачественных новообразований.
Средний возраст заболевших составляет около 50 лет.
Большинство злокачественных опухолей мягких тканей являются саркомами.
Наиболее часто саркомы развиваются на нижних конечностях (до 40 % случаев).
4. Группы риска и факторы, предрасполагающие к развитию сарком мягких тканей
Большинство сарком возникает спонтанно (без видимых причин). К факторам риска развития заболевания относятся: химические канцерогены (диоксин, гербициды и хлорфенолы и др.), отягощенная наследственность (нейрофиброматоз 1-го типа, синдром Ли-Фраумени, синдром Гарднера и др.).
Саркомы могут развиваться в мягких тканях ранее подверженных облучению. Саркомы могут развиваться у лиц, которым проводится иммуносупрессивная терапия после трансплантации органов (саркома Капоши), а также у взрослых после проведенной в детском возрасте химиотерапии. Относительно редко саркома может развиваться на фоне длительно существующего выраженного хронического лимфатического отека конечности (лимфангиосаркома).
5. Клинические проявления сарком мягких тканей
Обычно саркома характеризуется появлением беспричинной, как правило, безболезненной медленно растущей опухоли (пальпируемого образования на конечностях и др. частях тела).
Общее состояние может оставаться удовлетворительным даже при наличии саркомы больших размеров, поэтому при наличии любой длительно существующей небольшой припухлости, особенно глубоко расположенной, необходимо срочно обратиться к онкологу для уточнения диагноза. Течение саркомы мягких тканей зависит главным образом от ее степени злокачественности.
Саркомы принято делить на высокозлокачественные (низкодифференцированные) и низкозлокачественные (высокодифференцированные).
Высокозлокачественные саркомы характеризуются выраженной склонностью к развитию отдаленных метастазов (печень, легкие и др.) и относительно редким метастазированием в регионарные лимфатические узлы.
Низкозлокачественные саркомы метастазируют реже, но они склонны к упорному местному развитию рецидивов.
6. Как выявляются саркомы мягких тканей
Диагностика саркомы проводится путем осмотра онкологом, применения средств современной медицинской визуализации (ультразвуковое исследование, рентгеновская компьютерная и/или магниторезонансная томография) с последующей биопсией опухоли (трепано — или открытая биопсия). Необходимость других дополнительных методов обследования определяется индивидуально.
Профилактика и раннее выявление сарком мягких тканей
Специфической профилактики сарком мягких тканей нет. С целью раннего выявления сарком, пациенты, входящие в группу риска (нейрофиброматоз 1-го типа, синдром Ли-Фраумени, синдром Гарднера, иммуносупрессивная терапия после трансплантации органов, лимфедема конечности) должны проходить ежегодные контрольные осмотры.
Причины и симптомы внешних и подкожных жировиков
Врачи не могут назвать причины появления доброкачественных новообразований из жировой ткани. Одной из возможных причин возникновения липом называют нарушение эмбрионального развития человека. При этом образуются нетипичные жировые клетки. Врачи не исключают нарушение метаболических процессов в организме, психосоматический и инфекционный, паразитарные факторы. Определенную роль играет наследственность.
Определенное влияние на появление кист оказывает гормональный фактор. Большинство пациентов с липомой – это женщины в постклимактерическом периоде.
Провоцирующими факторами развития липоматоза, являются патологии эндокринной системы, гипофиза, щитовидной железы. Появляются жировики при сахарном диабете, алкоголизме. Но при этом резкое снижение веса вплоть до истощения не приводит к уменьшению размера или исчезновения болезни.
Симптоматика подкожного жировика:
- мягкое образование;
- содержимое дольчатое, гной отсутствует;
- размеры жировика под кожей – от 15 до 50 мм, в редких случаях может достигать размеров яблока, нескольких десятков сантиметров;
- отсутствует сращение с кожей;
- безболезненное образование;
- структура мягкая, эластичная, но при наличии фиброзной ткани уплотняется;
- болезненность возникает при сдавливании соседних органов, нервных узлов.
Липомы внутренних органов имеют индивидуальные симптомы. Они являются результатом синдрома сдавливания тканей. Такие жировики сопровождаются болями, при локализации в грудной клетке – отдышкой, ощущением нехватки воздуха. Если опухоль обнаружена в почке, то может присутствовать кровь в моче. При непосредственной близости с кишечником развиваются различные нарушения дефекации.
Лечение липом
Липома, образованная в подкожном слое, не представляет серьезной опасности и не несет риска перерождения в злокачественную опухоль, так как она развивается в своей оболочке из соединительной ткани и не проникает в соседние органы.
Однако липомы, образовавшиеся в подкожно-жировой клетчатке, хоть и редко, но могут перерождаться в злокачественные опухоли (липосаркомы), у которых отсутствует оболочка. Они могут передавливать сосуды, нервные окончания и прорастать в другие органы. Так как медикаментозных средств лечения не существует, в этих случаях рекомендуется проведение операции.
Если образование незначительных размеров и находится в доступном месте, она проводится амбулаторно под местным наркозом. В осложненных случаях лечение проводится в стационаре с последующей госпитализацией.
” alt=””>
Существуют такие способы удаления опухоли:
- Эндоскопический – делается небольшой надрез, и с помощью специального оборудования разрушается содержимое липомы прямо внутри капсулы. Данный метод не является радикальным, существует вероятность возникновения рецидива.
- Липосакция – отсасывание содержимого капсулы с помощью толстой иглы. При ней не удаляется сама оболочка, что в некоторых случаях может привести к новым образованиям.
- Иссечение опухоли вместе с капсулой. Удаление липомы хирургическим путем является более эффективным методом, чем остальные. Он не вызывает дальнейшего разрастания новообразований. Недостатком хирургического вмешательства является неэстетичный рубец после операции.
Если выявленная липома не причиняет ни малейшего дискомфорта и не затрудняет работу соседних органов, считается, что удалять ее не обязательно. Но человек должен находиться под постоянным наблюдением врача (для контроля размеров опухоли и общего состояния больного). Хотя липома считается безопасным образованием, ни в коем случае нельзя пытаться удалить ее самостоятельно, так как выдавливание или прокалывание опухоли может привести к инфицированию и перерождению в злокачественное образование.