Зачем ИВЛ при коронавирусе?
Сразу успокоим читателя: заболеть ковидом – совсем не значит сразу попасть на ИВЛ и вообще нуждаться в кислородотерапии. Статистика ГКБ №40 в Коммунарке, ведущего медицинского учреждения России, занятого исключительно борьбой с «короной», показывает, что в ОРИТ (отделение реанимации и интенсивной терапии) попадают 25-30% всех госпитализированных с вирусной пневмонией пациентов, причём больше половины их них удаётся стабилизировать с помощью неинвазивной ИВЛ или поточной кислородной поддержки1. С учётом среднетяжелых и лёгких случаев ковида процент ИВЛ при коронавирусе, не превышает трёх-четырёх случаев на сто госпитализированных пациентов. По мере накопления опыта борьбы с инфекцией, массовой вакцинации и формирования популяционного иммунитета, этот процент должен постепенно снижаться, но это вовсе не говорит о том, что болезнь не остаётся смертельно опасной.
Кому требуется ИВЛ при коронавирусе?
Механическая вентиляция лёгких при коронавирусе показана при развитии острой дыхательной недостаточности, приведшей к гипоксии (кислородному голоданию). Внешне она проявляется одышкой, быстрой утомляемостью, бледностью или даже синюшностью кожных покровов. Подробнее про симптомы ОРДС при COVID-19 можно почитать здесь.
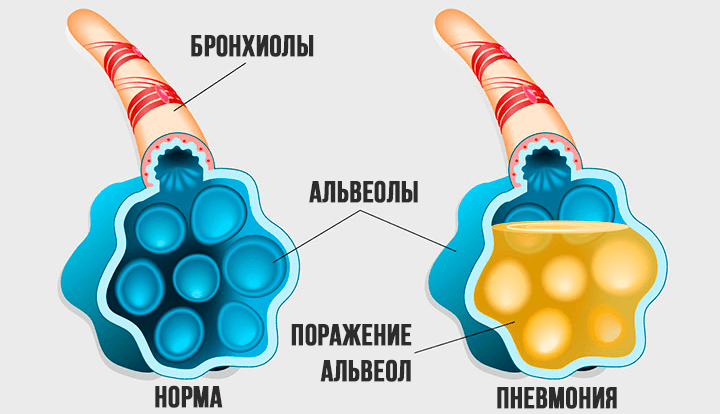
Причина респираторного дистресс-синдрома – в отёке лёгких. Поражённый вирусом эпителий альвеол становится проницаемыми, и они заполняются кровью и межклеточной жидкостью, переставая участвовать в газообмене. Справедливости ради отметим, что поражение лёгких – основная, но не единственная причина гипоксии при коронавирусе. Снабжение тканей кислородом, прежде всего мозга и сердечной мышцы, ухудшается ещё и из-за способности вируса поражать красные кровяные тельца (эритроциты), которые «развозят» по организму кислород.
Это важно! Как отмечает известный американский реаниматолог доктор Пол Марик2, при ковиде отмечены случаи так называемой «счастливой гипоксии».
Из-за нейротоксического эффекта вируса пациент не ощущает дыхательного дискомфорта (состояние сродни высотной болезни альпинистов), между тем быстро прогрессирующее разрушение лёгких делает болезнь необратимой. Вот почему решение о респираторной поддержке и подключении к ИВЛ при коронавирусе принимается после измерения сатурации (содержания кислорода в крови). Обычно такие меры принимаются при снижении оксигенации ниже 90%, однако в каждом конкретном случае врач учитывает комплекс факторов:
- возраст и анамнез пациента (у курильщиков, пожилых людей и лиц с хроническими заболеваниями лёгких сатурация по умолчанию ниже);
- степень поражения лёгочной ткани по результатам компьютерной томографии;
- наличие и степени полиорганной недостаточности и симптомов поражения кровеносной системы;
- технического оснащения медицинского учреждения и квалификации персонала.
Нахождение пациента на ИВЛ требует круглосуточных усилий целой реанимационной бригады (врача анестезиолога-реаниматолога и двух медсестёр или медбратьев). Больные с избыточным весом требуют ещё большего внимания и усилий. Поместить на вентиляцию всех больных технически невозможно, да в этом и нет необходимости.
В то же время весной 2020 года в Европе и в Северной Америке (страны со значительным числом возрастных пациентов) отмечались случаи вынужденной сортировки больных. Из-за дефицита аппаратов ИВЛ на вентиляцию в первую очередь направлялись пациенты с бо́льшими шансами на выживание.
Определение и назначение
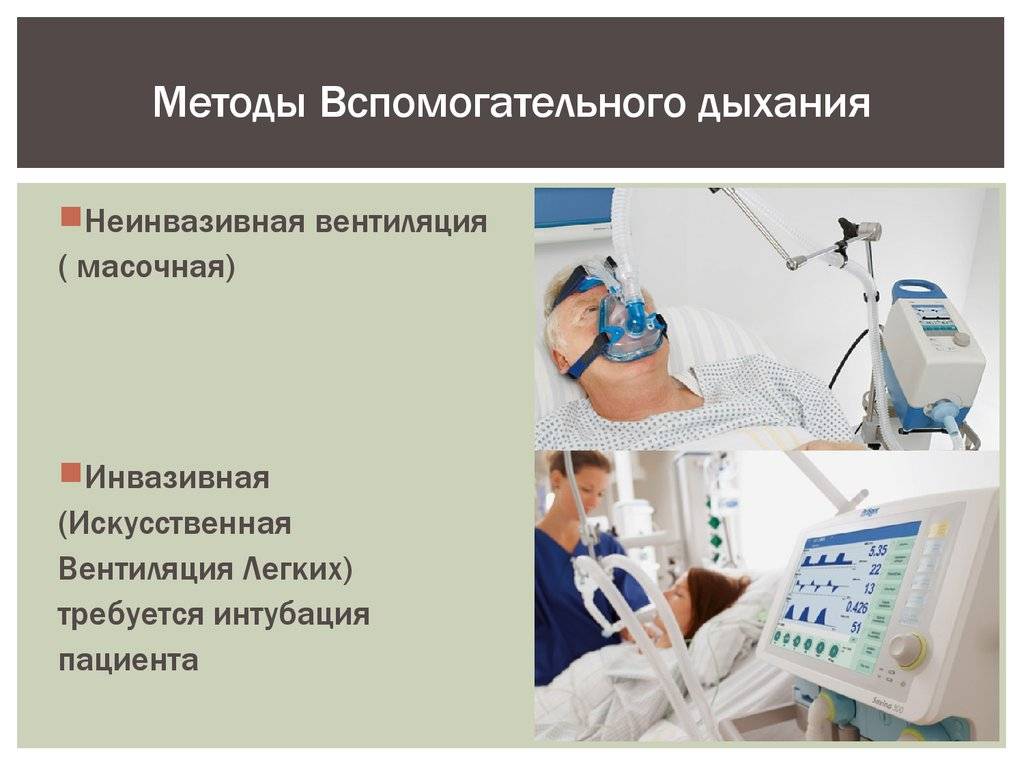
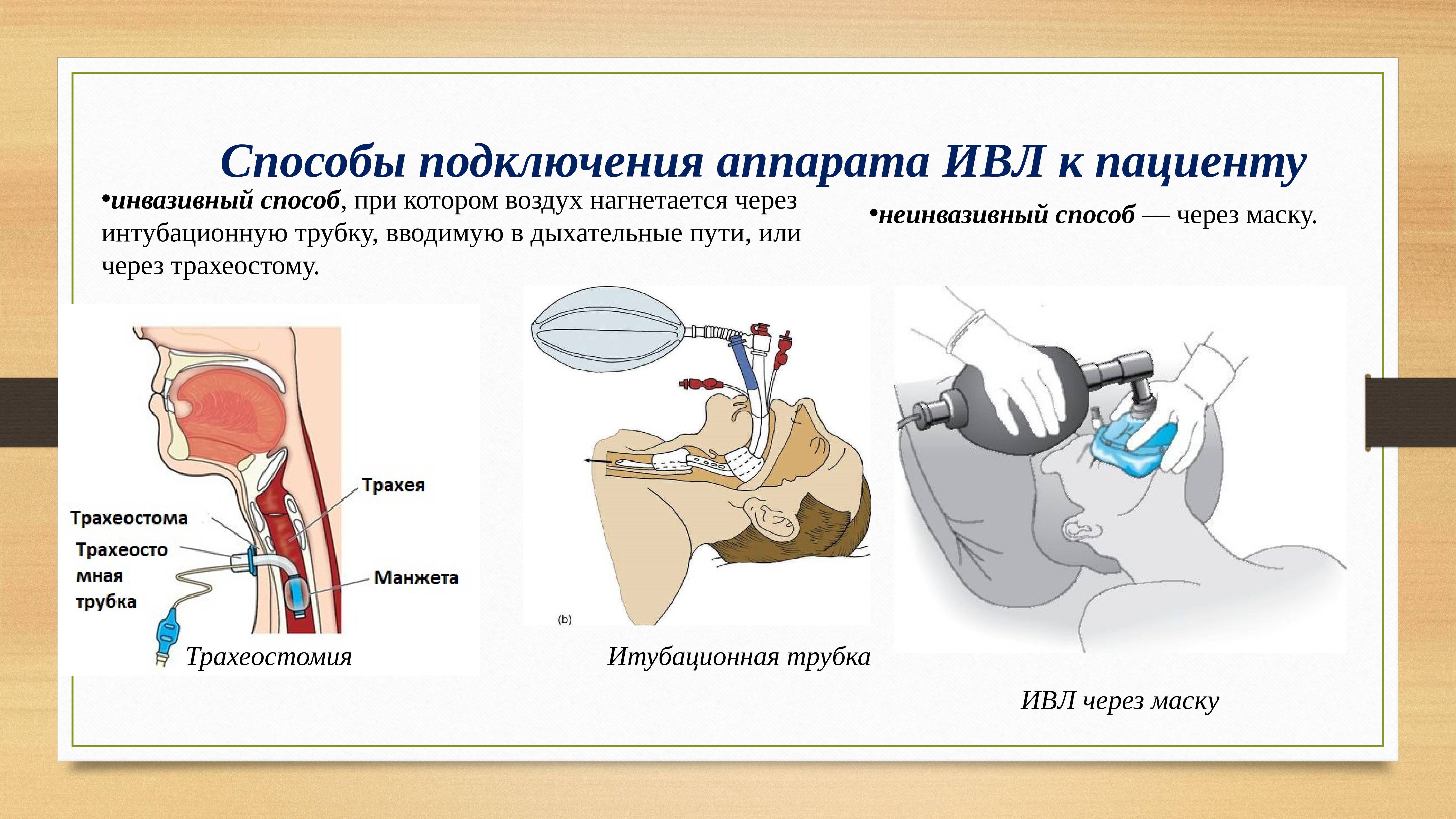
Инвазивная вентиляция легких и кислородная маска являются методами поддержания дыхательной функции и обеспечения адекватного уровня кислорода в организме.
Инвазивная вентиляция легких – это медицинская процедура, при которой воздух или смесь газов поступает в легкие пациента через трахеальный канюлю или трубку, введенные в дыхательные пути. Это специализированный метод, который применяется в случаях, когда пациенту требуется механическая вентиляция и невозможно обеспечить достаточный уровень кислорода и удалить углекислый газ путем обычного дыхания. Инвазивная вентиляция легких может использоваться в реанимации, в отделениях интенсивной терапии, при операциях или в случаях острых или хронических заболеваний легких.
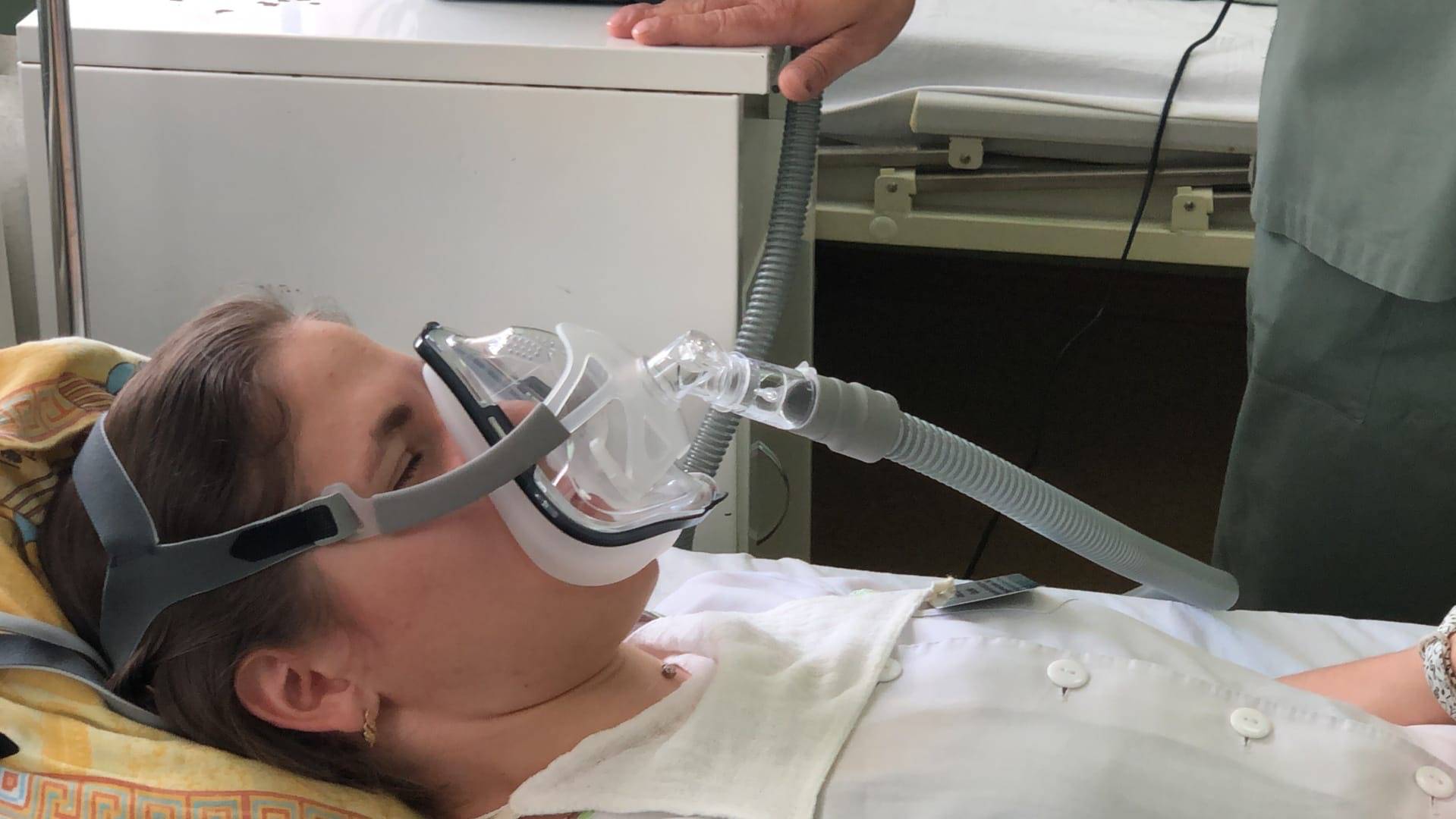
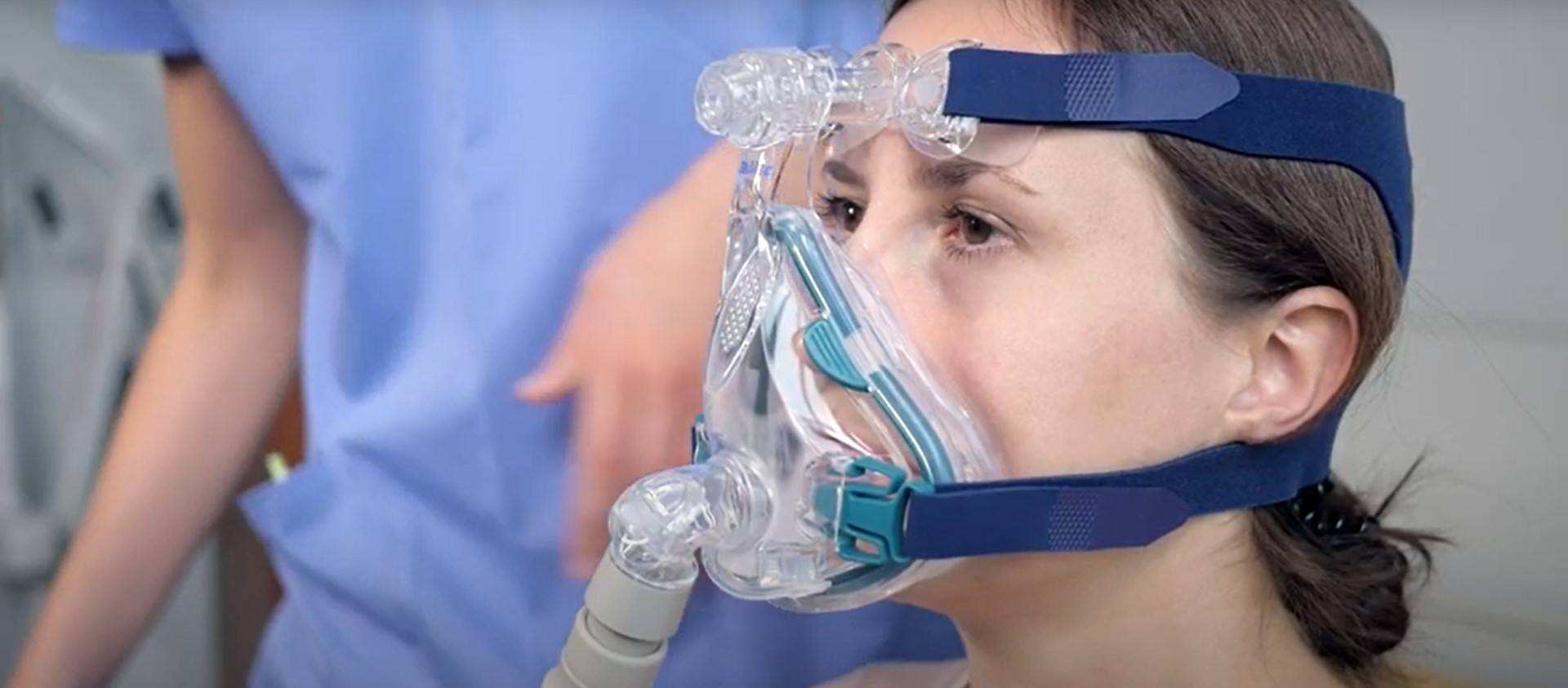
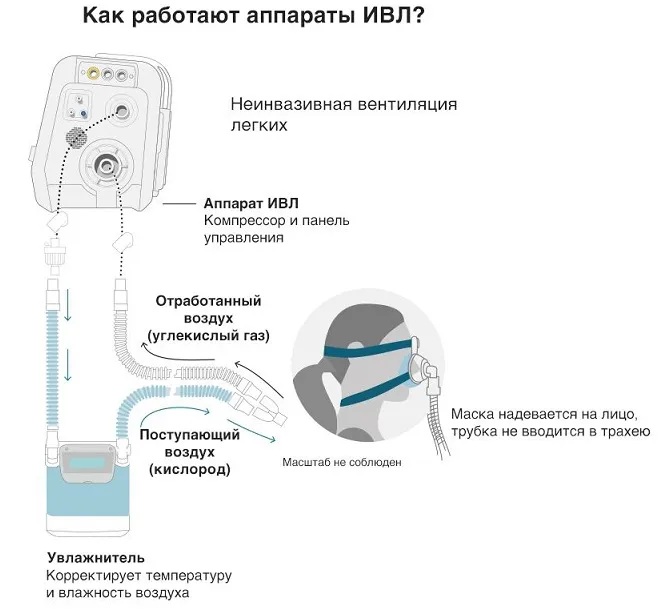
Кислородная маска – это медицинское устройство, которое надевается на лицо пациента и позволяет доставить дополнительный кислород в организм. Кислородная маска обладает неинвазивным характером, поскольку прочно прилегает к лицу пациента, но не требует введения каких-либо инструментов в дыхательные пути. Она может быть использована в различных ситуациях, когда пациенту требуется улучшение снабжения организма кислородом, например, при острой дыхательной недостаточности, острых инфекциях, сердечной недостаточности или любых других ситуациях, когда уровень кислорода в организме снижается и необходимо его увеличение.
Команда медицинских специалистов определяет необходимость использования инвазивной вентиляции легких или кислородной маски, исходя из состояния пациента и требований его организма. Оба метода могут играть важную роль в поддержании дыхательной функции и обеспечении необходимого уровня кислорода в организме для успешного лечения и выздоровления пациента.
Различия в показаниях и противопоказаниях
Инвазивная и неинвазивная искусственная вентиляция легких (ИВЛ) имеют свои особенности в показаниях и противопоказаниях, которые определяют возможность применения каждого метода.
Инвазивная ИВЛ
Инвазивная ИВЛ — это метод искусственной вентиляции легких, при котором воздушный поток подается непосредственно в дыхательные пути через дыхательный тракт пациента.
Показания для инвазивной ИВЛ включают:
- Тяжелое дыхательное и общее состояние пациента, которое угрожает его жизни;
- Отсутствие реакции на неинвазивные методы вентиляции;
- Необходимость обеспечения оптимальной газообменной функции легких, особенно при острой форме респираторной недостаточности;
- Пациенты, перенесшие операцию на легких или другие хирургические вмешательства в грудной полости.
Противопоказания для инвазивной ИВЛ могут включать:
- Отсутствие готовности пациента проходить через процедуру интубации и наличие противопоказаний к инвазивным методам;
- Тяжелая гипоксемия (низкое содержание кислорода в крови) без признаков отсутствия реакции на неинвазивные методы;
- Необратимость или прогрессирование заболевания, которое привело к потребности в инвазивной ИВЛ;
- Терминальная стадия некоторых заболеваний, при которых инвазивная ИВЛ рассматривается как бесполезная или бессмысленная.
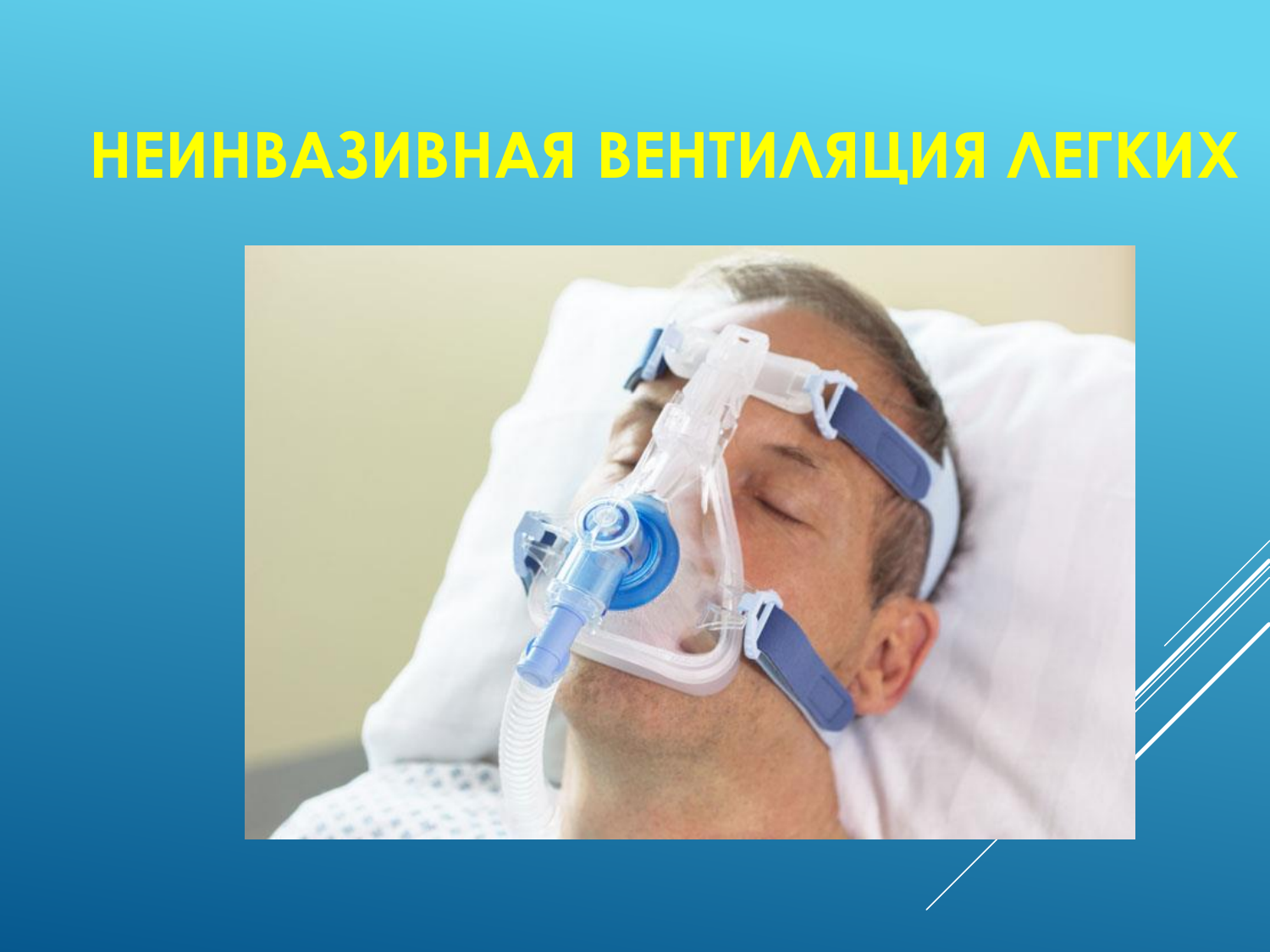
Неинвазивная ИВЛ
Неинвазивная ИВЛ — это метод искусственной вентиляции легких, при котором воздушный поток подается через маску или интерфейс, не проникающий в трахею или дыхательные пути пациента.
Показания для неинвазивной ИВЛ включают:
- Легкая или умеренная форма острой респираторной недостаточности;
- Избегание инвазивных процедур, таких как интубация, при которых может возникнуть риск осложнений;
- Снижение нагрузки на дыхательные мышцы у пациентов с хронической обструктивной болезнью легких или острой эксацербацией этой болезни;
- Пациенты, требующие временной поддержки дыхания, например, после удаления трахеостомии или для улучшения функции легких после операции.
Противопоказания для неинвазивной ИВЛ могут включать:
- Тяжелая респираторная недостаточность или отсутствие реакции на неинвазивную вентиляцию;
- Нарушение психического состояния пациента, не позволяющее ему сотрудничать с процедурой;
- Неспособность гарантировать непрерывное обеспечение воздушным потоком, например, при наличии обструкции дыхательных путей или проблемы с маской;
- Наличие противопоказаний к неинвазивной вентиляции, таких как травма лица или нестабильное кроводавление.
При выборе метода ИВЛ необходимо учитывать показания и противопоказания каждого метода с учетом состояния пациента и диагноза.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию. Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования. Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода. Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Инвазивное и неинвазивное ИВЛ: отличия и преимущества
Инвазивная вентиляция легких (ИВЛ) и неинвазивная вентиляция легких (НИВЛ) – два различных метода механической вентиляции легких, которые применяются для поддержки дыхания у пациентов с различными заболеваниями. Они отличаются способом доставки воздуха в легкие, а также по своим преимуществам.
Инвазивное ИВЛ предполагает введение специальной трубки, называемой интубационной трубкой, в дыхательные пути через рот или нос. Трубка соединяется с аппаратом искусственной вентиляции легких, который контролирует воздушный поток и давление, обеспечивая постоянное дыхание пациента. При этом пациенту обычно необходимо находиться в полусознательном или безсознательном состоянии, чтобы предотвратить непроизвольное удаление трубки.
Основным преимуществом инвазивного ИВЛ является возможность точно контролировать параметры дыхания пациента, что позволяет достичь оптимального уровня газообмена в легких. Кроме того, этот метод обеспечивает эффективную вентиляцию и может быть использован для длительного времени. Однако инвазивное ИВЛ сопряжено с риском осложнений, таких как инфекции и повреждения легких или дыхательных путей.
Неинвазивное ИВЛ выполняется без необходимости интубации и введения трубки. Вместо этого пациенту надевается маска, которая плотно прилегает к лицу, и через нее подается воздух с заданным давлением. Неинвазивное ИВЛ обычно применяется для пациентов с относительно легкими формами респираторной недостаточности, например при обструктивных заболеваниях легких или синдроме обструктивного апное во сне (СОАС). Также этот метод может быть использован в качестве временной меры до инвазивного ИВЛ или для предотвращения его развития.
Преимуществом неинвазивного ИВЛ является отсутствие необходимости интубации и риска, связанного с этой процедурой. Он более комфортен для пациента и может помочь предотвратить некоторые осложнения, возникающие при инвазивном ИВЛ. Однако неинвазивное ИВЛ имеет свои ограничения и не всегда может обеспечить достаточную поддержку дыхания в сложных случаях или при наличии определенных патологических состояний.
| Инвазивное ИВЛ | Неинвазивное ИВЛ |
|---|---|
| Требует интубации и использования специальной трубки | Не требует интубации, используется маска |
| Позволяет точно контролировать параметры дыхания | Менее точный контроль параметров дыхания |
| Может быть использован для длительного времени | Часто применяется как временная мера |
| Сопряжено с риском осложнений | Меньший риск осложнений |
В зависимости от показаний и состояния пациента врач решает, какой метод ИВЛ будет наиболее эффективным в конкретном случае. В некоторых ситуациях может быть необходимо комбинированное применение обоих методов
Важно помнить, что оба метода требуют использования специального оборудования и наблюдение со стороны медицинского персонала для достижения наилучшего результата в лечении пациента
Различия между кислородной маской и ИВЛ
ИВЛ (инвазивная вентиляция легких) — это метод поддерживающей дыхательной терапии, при котором пациенту вводится специальная трубка в дыхательные пути через рот или нос. Эта трубка подсоединяется к искусственной системе дыхания, которая предоставляет пациенту необходимое количество кислорода и помогает ему выдыхать углекислый газ.
Основные различия между кислородной маской и ИВЛ:
- Способ подачи кислорода: кислородная маска подает кислород непосредственно во время вдыхания через нос и рот, в то время как при ИВЛ кислород подается через трубку, к которой подключена система искусственной вентиляции легких.
- Степень поддержки дыхания: кислородная маска предоставляет пациенту дополнительную поддержку во время вдыхания, но не помогает ему выдыхать углекислый газ. В то же время, ИВЛ обеспечивает полную поддержку дыхания, регулируя вдыхание и выдыхание пациента.
- Использование кислородной маски и ИВЛ: кислородная маска может быть использована для лечения различных состояний, таких как хроническая обструктивная болезнь легких, пневмония или просто для предоставления дополнительного кислорода во время непродолжительного заболевания. ИВЛ обычно используется в случае критических состояний, таких как острой респираторной недостаточности или синдром дистресса дыхания у новорожденных.
- Уровень комфорта и инвазивность: кислородная маска является менее инвазивной и более комфортной для пациента, так как она не требует введения трубки в дыхательные пути. ИВЛ, с другой стороны, является более инвазивным процедурой, так как требует введения трубки через гортань или носовую полость.
- Продолжительность использования: кислородная маска может использоваться как несколько минут, так и несколько часов в зависимости от потребностей пациента. ИВЛ часто применяется в течение продолжительных периодов времени, иногда даже днями или неделями.
При выборе между кислородной маской и ИВЛ важно учитывать состояние пациента, длительность лечения, степень поддержки дыхания, а также желание и комфорт пациента. Необходимо обсудить вопрос с медицинским специалистом, чтобы определить наилучшую опцию
Назначение
Искусственная вентиляция легких (ИВЛ) назначается в ситуациях, когда пациент не способен самостоятельно дышать или его дыхательная функция настолько ослаблена, что требуется вмешательство для поддержания жизненных функций организма. Эта важная медицинская процедура находит применение в различных клинических контекстах, включая острые заболевания легких, травмы, послеоперационные состояния, а также хронические заболевания, которые оказывают серьезное воздействие на способность организма поставлять достаточное количество кислорода в кровь.
ИВЛ выполняется при помощи специальных медицинских аппаратов, таких как аппараты искусственной вентиляции легких. Эти устройства создают давление в дыхательных путях пациента, обеспечивая поступление необходимого количества кислорода и удаление углекислого газа из легких. Назначение искусственной вентиляции может быть временным, направленным на поддержание пациента в период восстановления, либо постоянным, особенно при хронических заболеваниях легких, таких как хроническая обструктивная болезнь легких (ХОБЛ).
История изобретения
Механическая вентиляция легких – это спасательная терапия, которая катализирует развитие современных отделений интенсивной терапии. Механическая вентиляция легких берет свое начало еще за пять столетий до первой письменной работы Андреаса Везалия, в которой он описывал метод наложения трахеостомы для проведения искусственной вентиляции легких у животного. Одним из великих достижений в области вентиляторной поддержки в течение последних нескольких десятилетий было развитие защитной стратегии легочной вентиляции. Данная стратегия основана на понимании ятрогенных последствий механической вентиляции, таких как травма легких, вызванная аппаратом. Эти стратегии значительно улучшили клинические исходы у пациентов с респираторной недостаточностью.
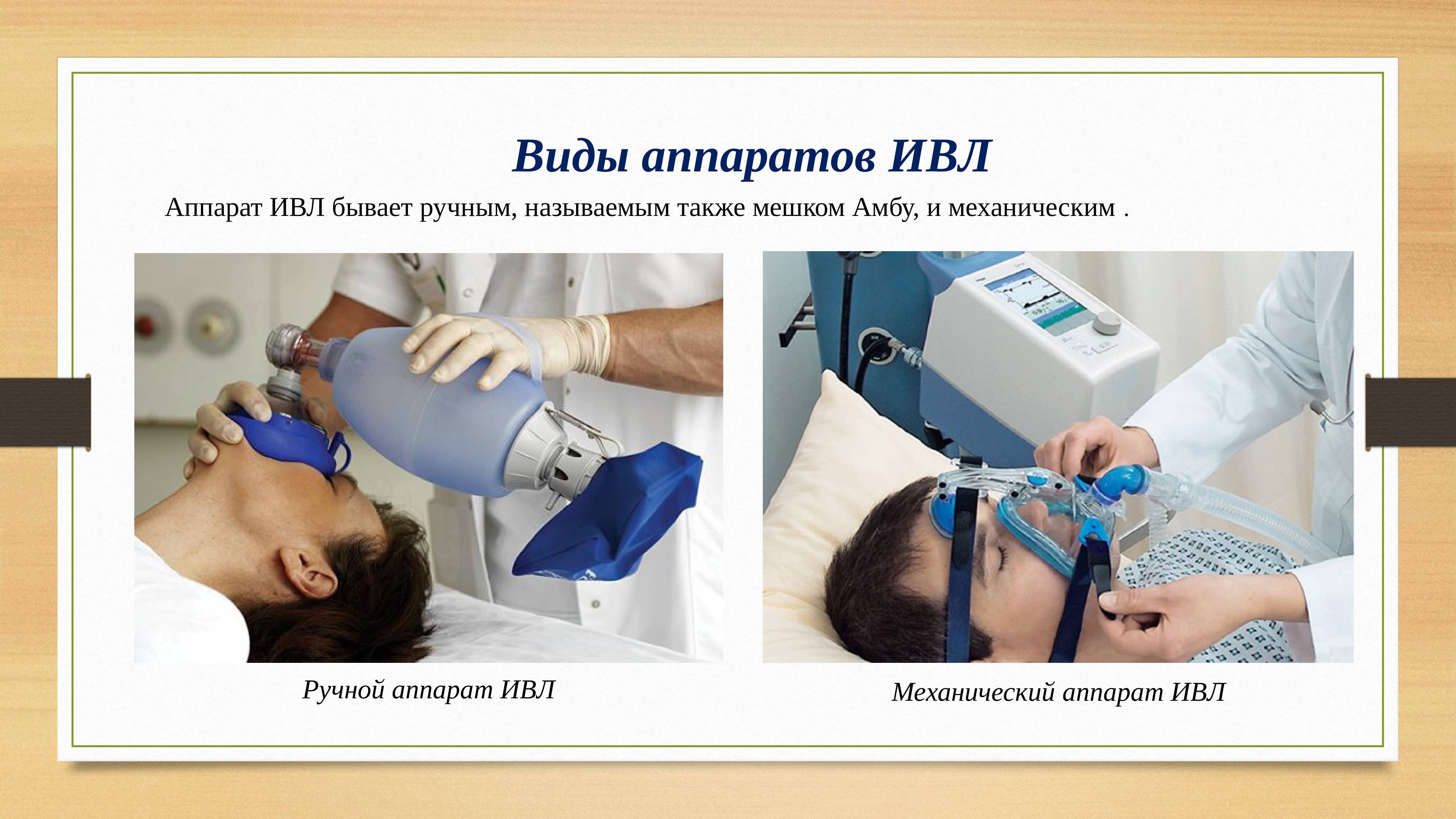
Аппарат искусственной вентиляции легких – по существу устройство, которое заменяет или дополняет функцию инспираторных мышц, необходимое количество энергии для обеспечения потока газа в альвеолы во время вдоха. В самых ранних сообщениях об искусственной вентиляции, этот механизм был обеспечен дыхательными мышцами другого человека, как реанимация изо рта в рот. Ученые проследили ссылки на реанимацию новорожденного еще в 1472 году. Также есть данные о проведенной реанимации шахтера, которого было спасено после проведения искусственной вентиляции легких методом «рот в рот» в 1744 году. В восемнадцатом веке искусственная вентиляция стала принятым методом первой линии помощи для жертв утопления.
Автоматические искусственные вентиляторы появились спустя 150 лет. Впервые они были выпущены в 1907 году. Внедрение искусственных вентиляторов в анестезию продолжались медленно. Новый этап в разработке автоматических искусственных вентиляторов начался в 1952 году, после катастрофической эпидемии полиомиелита в Дании. Тогда, из-за очень большого количества бульбарных поражений, 316 из 866 пациентам с параличом в течение 19 недель требовался постуральный дренаж, трахеостомия или респираторная поддержка. Используя трахеостомию и ручную вентиляцию с принудительным давлением датские медики снизили смертность от полиомиелита с 80% в начале эпидемии до 23% в конце. Искусственная вентиляция выполнялась полностью вручную, всего 1400 студентов университетов работали для того, чтобы держать пациентов вентилируемыми. Страх, что другая эпидемия может затронуть Европу, ускорил развитие аппаратов искусственной вентиляции легких.
Инвазивная вентиляция легких
Для проведения инвазивной вентиляции легких необходимо выполнить несколько этапов. Сначала врач, используя местное наркозное средство, вводит канюлю или трубку в трахею пациента, чтобы обеспечить проход воздуха в легкие. Затем трубка подсоединяется к вентилятору, который создает положительное давление воздуха в легких, позволяя им раздуваться и сжиматься. Настройки вентилятора, включая частоту дыхания, объем вдоха и другие параметры, индивидуально подбираются для каждого пациента и его особенностей. Врачи могут также использовать дополнительные методы, такие как седация или паралич мышц, чтобы облегчить процесс вентиляции и обеспечить максимальную эффективность лечения.
Инвазивная вентиляция легких имеет несколько преимуществ
Во-первых, она позволяет обеспечить высокую степень контроля над дыхательной функцией пациента, что особенно важно в случаях тяжелых заболеваний или после операций на грудной клетке. Во-вторых, данный метод может быть использован в критических ситуациях, когда необходимо быстро восстановить адекватную газообмена и предотвратить гипоксию или гиперкапнию
В-третьих, инвазивная вентиляция легких является эффективным способом обеспечения необходимого количества кислорода и удаления углекислого газа из организма пациента.
Однако, вследствие инвазивной природы этого метода, риск развития осложнений, таких как инфекции дыхательных путей, повреждение трахеи, ателектаз легких или баротравма, также увеличивается. Поэтому, перед применением инвазивной вентиляции легких, врач должен тщательно оценить пользу и риск данной процедуры, а также рассмотреть другие возможные варианты неинвазивной вентиляции.
| Преимущества инвазивной вентиляции легких: |
|---|
| Высокая степень контроля над дыхательной функцией пациента |
| Возможность быстрого восстановления адекватной газообмена |
| Обеспечение необходимого количества кислорода и удаление углекислого газа |
Мониторинг
- Клиническая картина: механика дыхания, цвет кожного покрова, экскурсии грудной клетки.
- Данные физикального обследования: аускультативная картина, состояние периферического пульса.
- АД, ЧСС, ЧД.
- КОС.
- Пульсоксиметрия, транскутанный мониторинг O2 и CO2.
- MAP, Fi02.
- Температура и увлажнение воздушной смеси.
- Рентгенологические данные. В зависимости от объема легких уровень давления снижают (при перераздутии) или повышают (при появлении ателектазов). Купол диафрагмы должен быть расположен ориентировочно между VIII и IX ребром.
- Периодически необходимо проверять состояние канюль и носовых ходов, ВДП и тканей лица.
Различия в способах предоставления
Инвазивная и неинвазивная искусственная вентиляция легких (ИВЛ) являются различными методами обеспечения дыхания пациентам с нарушенной дыхательной функцией. Они различаются как по способу введения, так и по характеристикам использования.
Инвазивное ИВЛ
Инвазивное ИВЛ осуществляется с помощью трахеального введения эндотрахеального трубка или трехкомпонентного маскировочного интерфейса, который подключается к дыхательному аппарату. Этот метод требует прямого доступа в дыхательные пути и может быть реализован только в условиях интенсивной терапии или операционной. Инвазивное ИВЛ обычно применяется в случаях, когда необходима полная и максимальная поддержка дыхания пациента, особенно в случаях артикулирования, обструкции дыхательных путей или недостаточности мышц дыхания.
Неинвазивное ИВЛ
Неинвазивная ИВЛ осуществляется с помощью наружного интерфейса, такого как носовая или маска горла, без необходимости введения трубки в дыхательные пути. Этот метод предпочтителен при достаточной мышечной силе для поддержания дыхания, но с ограниченными способностями легких. Неинвазивная ИВЛ обычно применяется в кардиологии, пульмонологии, отделениях реанимации и терапии, а также в домашних условиях для пациентов с хронической обструктивной болезнью легких, пневмонией, астмой или апноэ сна.
Различия и сравнение
Вот несколько ключевых факторов для сравнения инвазивной и неинвазивной ИВЛ:
Введение:
- Инвазивная ИВЛ требует введения трахеальной трубки или маски соединения прямо в дыхательные пути.
- Неинвазивная ИВЛ применяет наружный интерфейс, обычно носовую или маску горла, без введения в дыхательные пути.
Условия применения:
- Инвазивная ИВЛ преимущественно применяется в интенсивной терапии или операционной.
- Неинвазивная ИВЛ может быть использована как в интенсивной терапии, так и в домашних условиях.
Показания:
- Инвазивная ИВЛ используется в случаях с наибольшими нарушениями дыхания, требующими полной и максимальной поддержки.
- Неинвазивная ИВЛ используется при достаточной мышечной силе для поддержания дыхания, но с ограниченными способностями легких.
Преимущества:
- Инвазивная ИВЛ обеспечивает более полную и эффективную поддержку дыхания.
- Неинвазивная ИВЛ минимизирует риск инфекции и повреждения дыхательных путей.
Осложнения и риски:
- Инвазивная ИВЛ может вызывать инфекции, повреждения тканей и проблемы с управлением секрециями.
- Неинвазивная ИВЛ может быть менее эффективной в сравнении с инвазивной и приводить к неудовлетворительным результатам в некоторых случаях.
Выбор между инвазивной и неинвазивной ИВЛ зависит от состояния пациента, указаний медицинского персонала и доступности ресурсов. Каждый метод имеет свои преимущества и ограничения, и решение принимается врачом на основе индивидуальной оценки ситуации.