Методы лечения
Гипертензия
Основной метод лечения гипертензии – повышенного артериального давления – прием препаратов для его снижения. Вид медикаментозного средства подбирается в зависимости от возраста, пола, сопутствующих заболеваний и показателей АД. Используется несколько типов антигипертензивных средств:
- Тиазидные диуретики (мочегонные средства) – помогают организму выводить натрий и воду, снижать объем циркулирующей крови. Зачастую являются первыми, но не единственными назначаемыми средствами. Среди веществ выделяют гидрохлоротиазид, хлорталидон. Пожилым людям прописывают комбинацию диуретиков и блокаторов кальциевых каналов. Побочное действие – частое мочеиспускание.
- Бета-блокаторы снижают нагрузку на сердце, расширяя кровеносные сосуды, замедляют сердцебиение. Обычно используются в комбинации с другими средствами.
- Ингибиторы ангиотензин-превращающего фермента (АПФ), такие как «Лизиноприл», «Каптоприл», расслабляют стенки сосудов, поэтому особенно подходят людям с заболеваниями почек.
- Блокаторы рецепторов ангиотензина II направлены на подавление синтеза вещества, которое сужает сосуды. Препараты «Лозартан» и «Кандесартан» также подходят при почечной патологии.
- Блокаторы кальциевых каналов расслабляют кровеносные сосуды, замедляют частоту сердечных сокращений.
- Ингибиторы ренина замедляют выработку фермента, продуцируемого почками, – одного из элементов цепочки, которая приводит к росту артериального давления. Препарат нельзя сочетать с ингибиторами АПФ и блокаторами рецепторов ангиотензина.
Если показатели АД не стабилизируются, кардиолог назначает дополнительные препараты:
- Альфа-блокаторы («Доксазозин» и «Празозин»)– снижают поток нервных импульсов к клеткам кровеносных сосудов, подавляя активность веществ, которые вызывают их сужение.
- Альфа-бета-блокаторы («Карведилол») действуют аналогично альфа-адреноблокаторам, но также замедляют сердцебиение, чтобы снизить объем прокачиваемой крови.
- Препараты центрального действия («Клонидин», «Метилдопа») подавляют функцию нервной системы, направленную на повышение частоты сердечных сокращений и сужение сосудов.
- Вазодилататоры («Миноксидил») работают внутри мышечных стенок артерий, предотвращая сосудистые спазмы.
- Антагонисты альдостерона блокируют работу вещества, которое приводит к задержке натрия, отекам и повышению артериального давления.
Гипертония
При лечении гипертонической болезни требуется устранение других факторов, которые сопутствуют повышенному артериальному давлению:
- Использовать назначенные врачом антигипертензивные препараты.
- Принимать нитровазодилататоры (сиднонимины и источник оксида азота – амилнитрит) при стенокардии, к которым относится нитроглицерин.
- Корректировать липидный профиль крови с помощью статинов.
- Принимать аспирин или низкомолекулярный варфарин для предотвращения тромбообразования.
Некоторые классы антигипертензивных препаратов, такие как ингибиторы АПФ, бета-блокаторы и блокаторы кальциевых каналов, улучшают эхокардиографические параметры при симптоматической и бессимптомной диастолической дисфункции левого желудочка. Диуретики назначают также при систолической дисфункции.
Формы артериальной гипертензии
Специфика гипертонии
Гипертония – самостоятельная патология. Ей характерно стабильно высокое давление, не связанное с развитием иных заболеваний. Гипертония считается неизлечимой, поскольку недостаточно изучена ее этиология. По происхождению различают два вида патологии:
- эссенциальная (первичная). Ее основной признак и первопричина – высокое давление крови (гипертензия);
- симптоматическая (вторичная). Кровяное давление повышается из-за прогрессирования соматических заболеваний (сердца, почек, щитовидной железы, легких).
Не всякая гипертензия – гипертония, однако при любой гипертонической болезни она выступает в качестве основного признака. Строго говоря, гипертония – это первичная гипертензия.
Причины развития патологии
Точные причины развития гипертонии не выявлены. Считается, что толчком к патологическому повышению давления служит эмоциональное перенапряжение, которое свойственно людям напряженного умственного труда и жителям мегаполисов. К группе риска относят мнительных пациентов, которым присуща повышенная концентрация гормонов стресса в крови. Существуют и другие провоцирующие факторы:
- наследственная расположенность;
- чрезмерное употребление соли;
- табакокурение;
- злоупотребление алкоголем;
- излишний вес;
- недостаточная физическая активность;
- высокая концентрация холестерина в крови;
- климакс.
Гипертонии более подвержены пожилые мужчины.
Симптоматика болезни
Повышенное давление при гипертонии сопровождается характерными признаками:
- головная боль;
- «мушки», потемнение в глазах;
- покраснение кожных покровов;
- утомляемость;
- одышка, более интенсивная при нагрузке;
- шум в ушах;
- отечность;
- повышенная потливость;
- немота в конечностях;
- загрудинная боль;
- плохой сон;
- раздражительность;
- тревожность.
Нормализовать высокое давление при диагностированной гипертонии возможно только приемом соответствующих лекарственных препаратов.
Диагностирование гипертонии
При диагностировании гипертонии в первую очередь измеряют давление крови. Затем проводят ряд исследований:
- анализ мочи (на концентрацию фосфатов, белков, мочевой кислоты, сахара);
- анализ крови (на уровень сахара, кальция, гемоглобина, холестерина);
- ЭКГ;
- рентгенография.
При проведении исследований от гипертонической болезни дифференцируют кратковременную гипертензию.
Международная классификация заболеваний регулярно претерпевает изменения. Гипертония – это прежнее название эссенциальной гипертензии. По сути понятия артериальная гипертензия и гипертоническая болезнь равнозначны. Различия следует искать в первичной и вторичной гипертензии.
Что такое гипертония
Гипертония – это заболевание, которое характеризуется постоянным увеличением артериального давления и мышечным напряжением на протяжении длительного времени. Это считается хроническим состоянием, которое невозможно полностью вылечить. Патология развивается из-за поражения кровеносных сосудов (усиление их стенок, нарушение их эластичности и проходимости). Эти признаки вызваны несколькими факторами.

Существует множество причин возникновения гипертонии. Среди них следует выделить:
- генетическая предрасположенность;
- неправильное питание;
- чрезмерное употребление кофе и крепкого чая;
- избыточный вес;
- эмоциональные напряжения (стрессы, депрессии);
- заболевания нервной системы;
- травмы головного мозга;
- инфекционные и вирусные заболевания;
- возрастные изменения в кровеносной системе;
- повышенный уровень холестерина;
- период климакса у женщин после 45 лет;
- вредные привычки;
- малоподвижный образ жизни;
- недостаток свежего воздуха.
Путем исключения определенных факторов человек может существенно снизить вероятность развития гипертонии.
Возможные осложнения
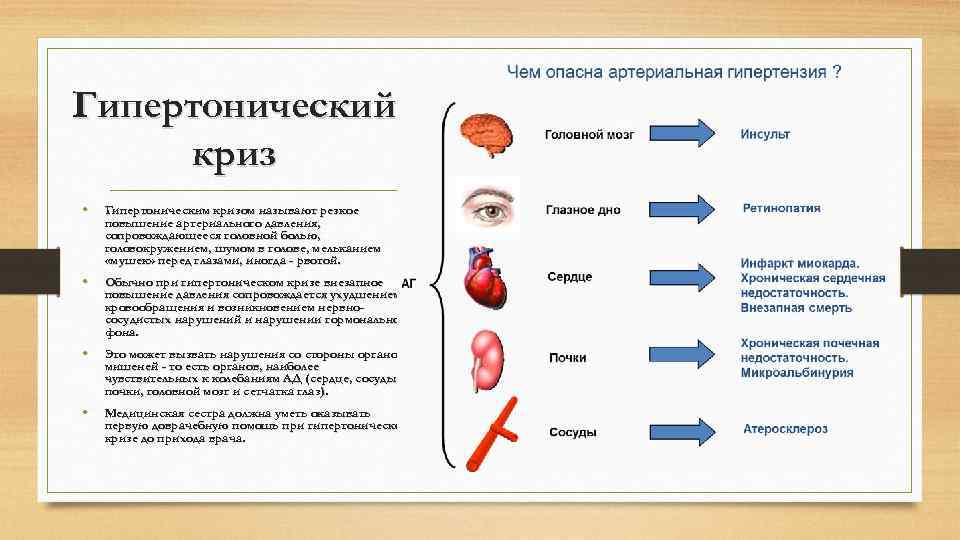
Чем опасна артериальная гипертония? Главные осложнения гипертонической болезни – это вовлечение в процесс сердца, сосудистого русла, почечной системы, глазных яблок и головного мозга. Если поражается сердце, последствия могут быть печальными от сердечной астмы и стенокардии до отека легких и инфаркта миокарда. Когда затронуты органы зрения – это грозит отслоением сетчатки и наступлением необратимой слепоты.
Также на фоне стойкой гипертензии возникают острые кризы заболевания. Это состояние напрямую угрожает жизни человека, и, если ему не оказать своевременную помощь, пациент может погибнуть. Симптомы гипертонического криза:
- головные боли выраженного характера;
- головокружение вплоть до потери сознания;
- нарушение ориентации в пространстве;
- нарушения зрительной функции;
- неправильный ритм сердечных сокращений.
В период криза в разы возрастает риск развития инфаркта, инсульта, отека легких, поэтому нужно наблюдаться у врача при поставленном диагнозе артериальной гипертензии и регулярных скачках давления. Показатели нужно фиксировать ежедневно при помощи тонометра.
Диагностика данных заболеваний
Для получения наиболее точных показаний артериального давления рекомендуется применять ртутный сфигмоманометр с использованием стетоскопа. Однако из-за габаритов, потенциальной опасности для окружающих и сложностей с транспортировкой этот прибор практически не применяется, и вместо него используют более удобные электронные или механические тонометры. Также существуют специальные устройства для измерения давления в амбулаторных условиях, которые позволяют отслеживать динамику артериального давления в течение суток.
Методы обнаружения артериальной гипертензии в клинике:
- Перед началом процедуры пациент должен удобно усесться на стул и провести некоторое время в спокойном состоянии;
- Также перед измерением артериального давления рекомендуется воздержаться от курения и употребления кофе;
- Через несколько минут после первого измерения давления необходимо провести второе измерение и вычислить средний показатель;
- После применения лекарства требуется дать ему время для проявления эффекта. Поэтому следующее измерение следует провести не ранее, чем через 15 минут.
При соблюдении указанных принципов, человек достигнет более эффективного лечения высокого кровяного давления.
Измерение давления дома
В случае возникновения проблем с уровнем артериального давления, важно обладать домашним аппаратом для его измерения и умение проводить эту процедуру самостоятельно. Измерить артериальное давление дома довольно просто
Для этого вам понадобится тонометр с фонендоскопом и человек, у которого нужно измерить давление. Процедура проводится в сидячем положении, рука должна быть расслабленной. Манжету прибора следует закрепить на предплечье правой руки. Головку фонендоскопа нужно прижать к выемке с обратной стороны локтя и начать накачивание воздуха. Если стрелка прибора уже достигла отметки 200, плавно открутите кольцо на груше, чтобы она опустилась вниз. Со временем можно услышать звук пульсации. Он скоро исчезнет. Данные в момент появления пульса – это верхнее (систолическое), а в момент его исчезновения – нижнее (диастолическое) значение
Измерить артериальное давление дома довольно просто. Для этого вам понадобится тонометр с фонендоскопом и человек, у которого нужно измерить давление. Процедура проводится в сидячем положении, рука должна быть расслабленной. Манжету прибора следует закрепить на предплечье правой руки. Головку фонендоскопа нужно прижать к выемке с обратной стороны локтя и начать накачивание воздуха. Если стрелка прибора уже достигла отметки 200, плавно открутите кольцо на груше, чтобы она опустилась вниз. Со временем можно услышать звук пульсации. Он скоро исчезнет. Данные в момент появления пульса – это верхнее (систолическое), а в момент его исчезновения – нижнее (диастолическое) значение.
Как устанавливается диагноз?
При обследовании каждого отдельного пациента с симптомами гипертонии, кардиолог должен выявить:
увеличение скорости и частоты увеличения давления;
отрицательные изменения во внутренних органах (особое внимание уделяется почкам, сердцу и головному мозгу);
выявить причину повышения артериального давления.
Для проведения указанных процедур пациент направляется в стационар, где в течение не менее 3 недель отслеживается работа его кровеносной системы. В этот период выполняются различные лабораторные исследования:
- оценка уровня содержания глюкозы, креатинина и азота в крови;
- анализ уровня фосфатов и мочевой кислоты;
- электрокардиография сердца;
- оценка уровня глюкозы и белка в моче;
- рентгеновское обследование грудной клетки;
- оценка уровня холестерина и кальция в организме;
- анализ уровня триглицеридов.
В зависимости от выявленных результатов, некоторые исследования могут проводиться неоднократно, а также использоваться другие подходы, которые помогут выявить причину хронического повышения давления. После этого будет назначено наиболее подходящее индивидуальное лечение.
Гипертония и гипертензия: отличия
| Параметры отличий | Гипертония | Гипертензия |
|---|---|---|
| Определение | Системное заболевание с комплексом симптомов | Симптом |
| Причины | Четких причин нет, есть сбой в регуляции сосудистой деятельности и патологические изменения в сосудах | Есть конкретные причины и их много. Может быть проявлением разных болезней, не только гипертонии |
| Лечение | Требует длительного и сложного лечения | Лечится не само состояние, а причина его вызвавшая |
| Продолжительность | Заболевание остается с человеком на всю жизнь | Временное явление |
| Указание на патологию | Гипертония – это патология, нарушение здоровья всего организма | Иногда это признак нормы |
https://youtube.com/watch?v=1u4bgDbJxnI
Отличия гипертонии от гипертензии в таблице
| Гипертония | Гипертензия |
|---|---|
| Термин, обозначающий болезнь | Термин, который обозначает состояние человека |
| Заболевание | Симптом заболевания или состояние при определённых условиях (физическое напряжение, стресс) |
| Повышены не только показатели АД, но и тонус | Повышенные показатели АД |
| Возникает в не здоровом организме | Может возникать в здоровом организме и на фоне других заболеваний, состояний |
| Появление обусловлено гипертонусом кровеносных сосудов | Появление может быть обусловлено различными причинами |
| Необходимо соответствующее лечение | Не лечится, так как не является патологией. Терапии требует причина, которая обусловила гипертензию. |
Лечение
Для снижения повышенного давления следует обратить внимание на признаки гипертонии

Если вы замечаете постоянное увеличение артериального давления, то важно обратиться за помощью к квалифицированному специалисту. Обычно, помимо основного обследования, требуется также измерить уровень холестерина в крови, проверить уровень калия и натрия в организме, а также провести ЭКГ, которое поможет выявить возможные противопоказания к использованию определенных препаратов
Обычно, помимо основного обследования, требуется также измерить уровень холестерина в крови, проверить уровень калия и натрия в организме, а также провести ЭКГ, которое поможет выявить возможные противопоказания к использованию определенных препаратов.
Важно отметить, что основная цель лечения этого заболевания заключается в предотвращении поражения органов, таких как сердце, мозг и почки. Именно они страдают от высокого артериального давления в первую очередь
Не стоит думать, что если нет симптомов поражения этих органов, то они не подвержены негативному воздействию высокого давления. Это не так.
На данный момент существует несколько принципов лечения гипертонии:
- ограничение потребления соли, суточная доза которой не должна превышать четырех грамм;
- избавление от избыточного веса;
- ежедневные умеренные физические упражнения (бег, ходьба и лечебная физкультура);
- применение успокаивающих препаратов на растительной основе при чрезмерной эмоциональной возбудимости;
- полный отказ от некоторых вредных привычек, отравляющих организм.
Если повышенное артериальное давление не лечить, то это в конечном итоге может привести к инсульту или инфаркту с летальным исходом.
Для того, чтобы излечить это заболевание, важно понять разницу между артериальной гипертензией и гипертонической болезнью. Как можно понять из данной статьи, гипертензия является симптомом гипертонии, который необходимо устранить
Классификация заболевания
По всему миру распространена единая классификация недуга под названием гипертония. Она необходима для выбора подходящей тактики лечения и оценки возможных последствий для больного
Особое внимание врачей привлекает заболевание 1 степени, поскольку оно диагностируется у большого количества пациентов, а с течением времени повышение уровня давления фиксируется такое же, как у больных старше 50 лет
Разделение артериальной гипертензии по стадиям предполагает и разные подходы к лечению. Если на начальной стадии вылечить патологию можно, соблюдая диету и изменив образ жизни, но на последней не обойтись без сильнодействующих гипотензивных препаратов.
Разделение по уровням и степеням болезни
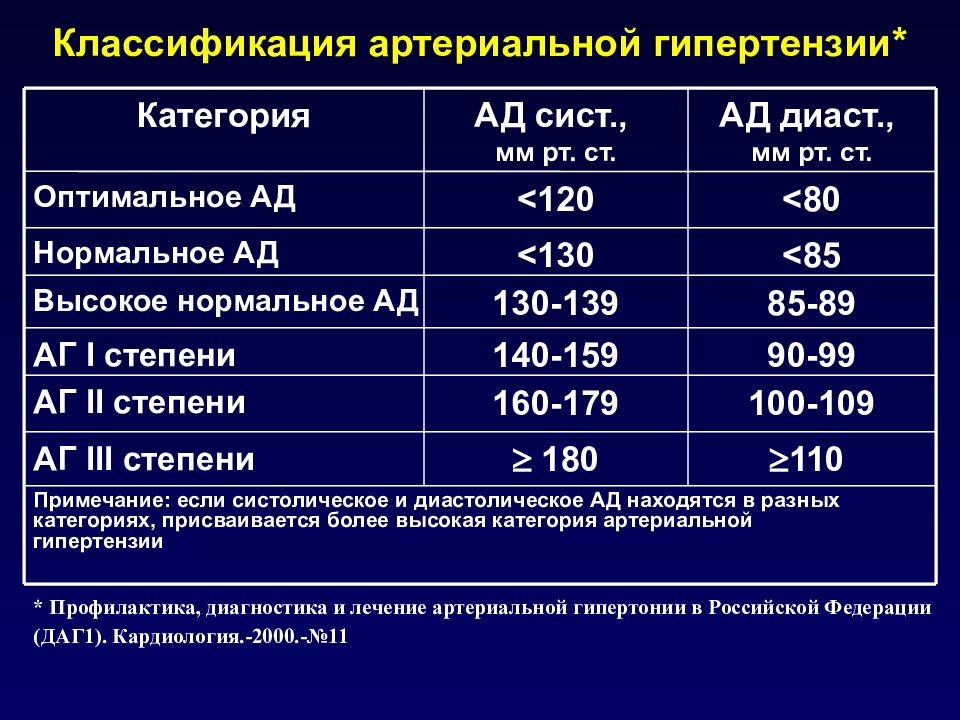
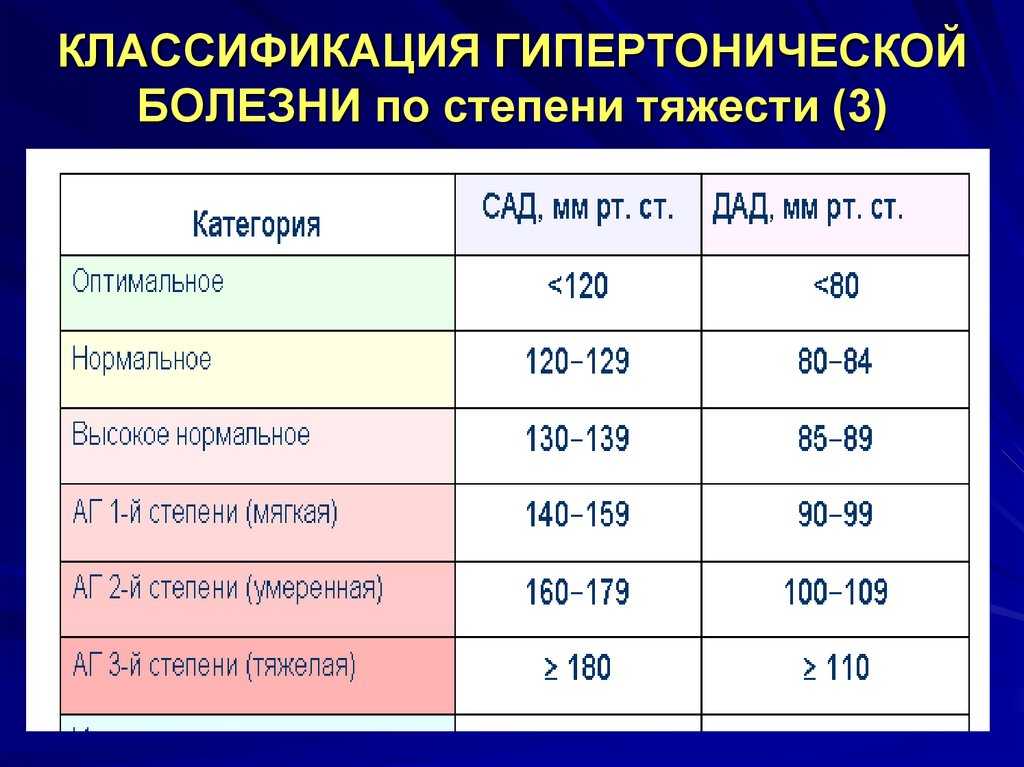
Уровни артериального давления, согласно общей классификации, выделяются следующие:
- оптимальный – показатели тонометра составляют менее 120/80;
- нормальный – верхний показатель находится на уровне 120-129 мм рт.ст., нижний 80-84 мм рт.ст.;
- повышенный – давление фиксируется в пределах верхнего 130-139 мм рт.ст., нижнего 85-89 мм рт.ст.;
- склонность к артериальной гипертонии – систолический показатель выше 140 мм рт.ст., диастолический выше 90 мм рт.ст.;
- изолированный систолический вариант – верхнее давление за пределами 140 мм рт.ст., нижнее ниже 90 мм рт.ст.
Далее разделение идет по степеням заболевания. Так, для гипертонии 1 степени характерны отметки тонометра 140-159/90-99 мм рт.ст. У больных со 2 степенью недуга фиксируются показатели 160-169/100-109 мм рт.ст., а при 3 степени они достигают величин 180/110 и выше.
Классификация по происхождению и факторам риска
Согласно данному разделению, гипертензивный синдром разделяется на первичный и вторичный. Первичная гипертония протекает со стойким характером, происхождение ее до конца не изучено. Вторичная гипертензия возникает в результате патологических изменений в системе артерий, которые и приводят к постоянному повышению давления. Вторичная или симптоматическая гипертензия может пройти самостоятельно при устранении провоцирующих факторов и излечении основного заболевания.
Первичный тип патологии развивается по нескольким вариантам:
- Заболевания почечной системы – поражение сосудистой системы почек либо паренхимальной ткани.
- Патологии эндокринной системы – болезни щитовидной железы и надпочечников.
- Вовлечение в процесс нервной системы – давление повышается после серьезной черепно-мозговой травмы либо при росте новообразования в тканях мозга.
- Гемодинамический вариант – гипертония проявляется в результате заболеваний сердечнососудистой системы.
- Лекарственный – проявляется токсическим воздействием на организм большого количества медикаментов, из-за чего происходит поражение всего русла сосудов.
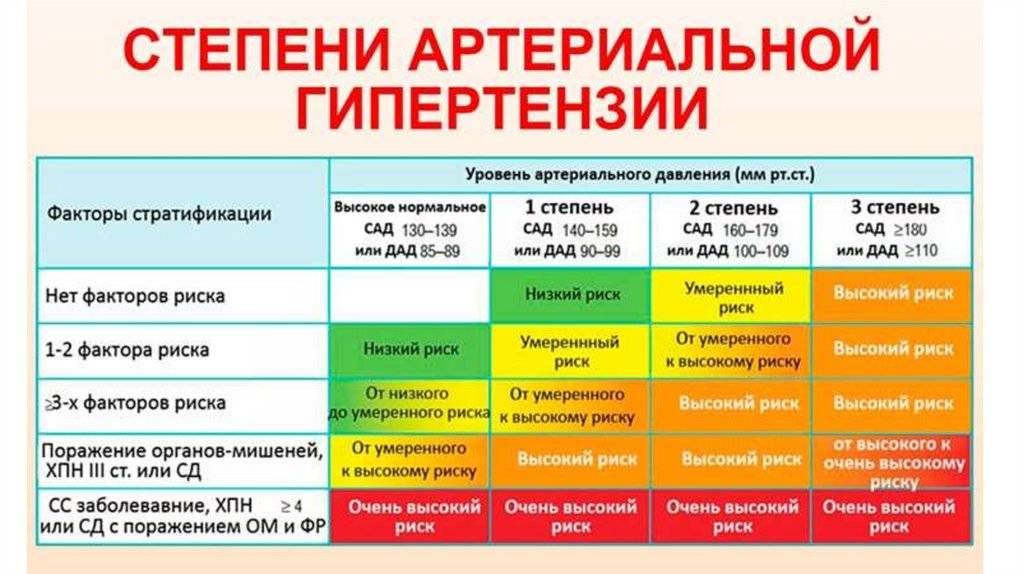
Факторы риска – это вовлечение в патологический процесс органов-мишеней, на которые врачи обращают пристальное внимание. Если вовлекаются другие внутренние органы, то риск летального исхода в течение последующих 10 лет жизни возрастает на 10%
При поражении хотя бы одного органа летальность достигает 10-15% за десятилетие. При присоединении осложнений гипертонии риск смерти возрастает до 25-30%, а при вовлечении всех органов он увеличивается до 35% за 10 лет.
Нет рекламы 2
Стадии и характер патологии
Доктора выделяют три стадии артериальной гипертонии. На 1 стадии у пациента давление повышается на несколько единиц и сохраняется в течение дня. Эта стадия называется транзиторной, поскольку заболевание может проявляться редко, а больной не догадывается о его существовании из-за периодических подъемов показателей тонометра.
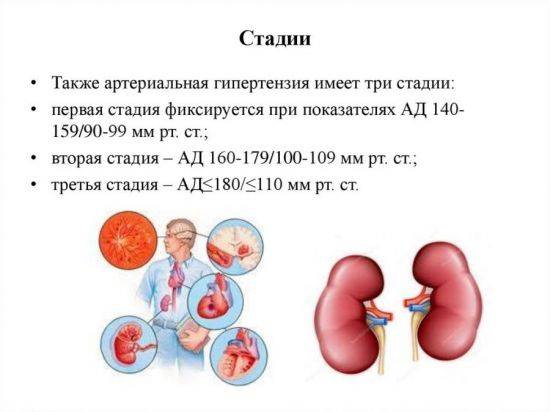
На 2 стадии, или стабильной, человек отмечает ухудшение самочувствия на протяжении всего периода обострения, который может длиться несколько дней подряд. Заболевание прогрессирует, а в процесс вовлекаются органы-мишени, в частности, сердце. На 3 стадии (склеротической) происходит поражение и изменений стенок артерий, из-за чего состояние пациента заметно ухудшается. Страдают также органы-мишени, что требует систематической медикаментозной терапии.
Также выделяют доброкачественный и злокачественный характер протекания гипертонии. В чем разница между этими типами? При доброкачественной форме заболевания симптомы проявляются медленно, обострения сменяются периодами отсутствия симптомов, а сама патология может быть излечена.
Злокачественная же форма с трудом поддается терапии, развивается она быстро, с вовлечением в процесс внутренних органов и систем. Сколько живут пациенты со злокачественной гипертензией – зависит от своевременной диагностики и начатого интенсивного лечения.
Причины повышенного давления
Кровяное давление повышается по многим причинам. Бывает, как самостоятельным заболеванием (первичная гипертензия), так и результатом других недомоганий (вторичная). Первичная появляется при повышении тонуса сосудов. Для выявления факторов, которые провоцируют гипертонию, проводят комплексное обследование. Если причина в тонусе сосудов, пациенту назначают препараты для их укрепления и поддержания нормального давления. Дополнительно подбирают диету и норму физической нагрузки. Вторичная гипертензия может появиться из-за следующего:
- При неправильном питании. Многие продукты содержат вещества, которые повышают давление.
- На фоне гормональных сбоев. В результате неправильной работы желез внутренней секреции может нарушиться водно-солевой баланс, что приводит к изменению состава крови. Это создает нагрузку на сосуды.
- При заболеваниях почек. Когда выделительная система не справляется с функциями, в организме накапливается лишняя жидкость, что повышает давление.
- При остеохондрозе и травмах позвоночника, которые приводят к нарушению кровоснабжения головного мозга, что может стать причиной гипертонии.
- Из-за побочных эффектов при приеме некоторых лекарств.
- При наличии вредных привычек (курение или злоупотребление алкоголем).
- На фоне избыточной массы тела.
- При чрезмерных физических нагрузках.
Диагностика
Для подтверждения диагноза артериальной гипертензии требуется детальное обследование. Оно включает следующий перечень исследований:
- Постоянный контроль кровяного давления с помощью тонометра. Измерения проводятся в спокойном состоянии, когда пациент не движется и не разговаривает.
- Сбор анамнеза. Врач собирает сведения о ближайших родственниках, страдающих от гипертонии, условиях проживания и работы пациента, наличии или отсутствии сопутствующих заболеваний. Также оценивается пристрастие к курению и алкоголю.
- Физикальное обследование. Оно включает выслушивание тонов сердца с помощью фонендоскопа на наличие шумов и характерных звуков.
- ЭКГ. Метод регистрации нарушений сердечного ритма и гипертрофии левого желудочка.
- Артериография. В ходе обследования оценивается состояние артерий и их просветов, наличие бляшек и сужений аорты.
- Допплерография. Метод диагностики кровообращения в артериях и венах, позволяющий оценить состояние сонных и мозговых артерий.
- Биохимический анализ крови. Основными показателями считаются уровень холестерина и сахара, поскольку они имеют влияние на развитие гипертонической болезни.
Также пациенту показано прохождение УЗИ почек и щитовидной железы, если врач подозревает, что патологии этих органов сыграли роль в развитии гипертензии. При подозрении на наличие новообразований и их влияния на общее состояние сердечнососудистой системы назначают прохождение компьютерной или магнитно-резонансной томографии.
Классификация уровней артериального давления
Согласно данной классификации, принятой в 1999 году ВОЗ, к категории «норма» АД относятся следующие показатели:
- Оптимальное – менее 120/80 мм рт. ст.
- Нормальное – менее 130/85 мм рт.ст.
- Нормальное повышенное – 130-139/85-89 мм рт.ст.
А показатели артериальной гипертензии классифицируются по степеням:
- 1 степень (гипертензия мягкая) – 140-159/90-99 мм рт.ст.
- 2 степень (гипертензия умеренная) – 160-179/100-109 мм рт.ст.
- 3 степень (гипертензия тяжелая) – 180 и выше/110 и выше
- Пограничная гипертензия – 140-149/90 и ниже. (Подразумевает эпизодическое повышение АД с последующей спонтанной его нормализацией).
- Изолированная систолическая гипертензия – 140 и выше/90 и ниже. (Систолическое артериальное давление повышено, а диастолическое остается в норме).
Классификация артериальной гипертензии
Рекомендованная экспертами Всемирной организации здравоохранения и Международным обществом по гипертензии (1993, 1996 г.г) классификация выглядит следующим образом:
О первичной и вторичной
По генезу (происхождению) артериальная гипертензия бывает
- Первичной (эссенциальной) – АД повышается при отсутствии очевидной причины.
- Вторичной (симптоматической) – повышение АД связано с определенным заболеванием и является одним из симптомов.
Артериальная гипертензия эссенциального типа встречается в 90-95% случаев. Прямая причина первичной АГ до сих пор не выявлена, но существует множество факторов, которые существенно повышают риск ее развития. Они очень даже всем нам знакомы:
- Гиподинамия (малоподвижный образ жизни);
- Ожирение (у 85% людей с большой массой тела отмечается эссенциальная гипертензия);
- Наследственность;
- Высокий уровень холестерина;
- Дефицит калия (гипокалиемия);
- Дефицит витамина D;
- Чувствительность к соли (натрию);
- Чрезмерное употребление алкоголя;
- Курение;
- Стресс.
Что касается вторичной артериальной гипертензии, то источник проблемы в данном случае можно выявить, так как АГ представляет собой следствие определенных патологических состояний и болезней, связанных с теми или иными органами, участвующими в регуляции давления. Она диагностируется у гипертоников в 5-10% случаев.
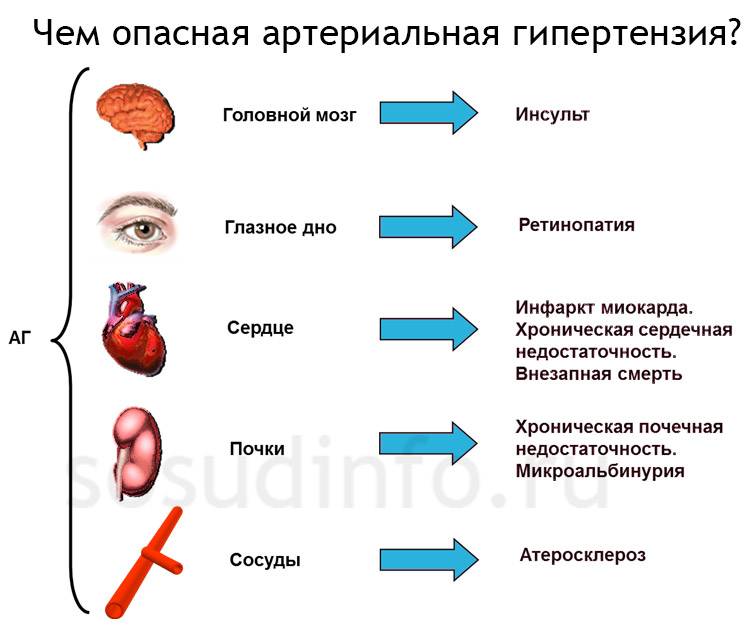
Развиваться симптоматическая АГ может по почечным, сердечно-сосудистым, нейрогенным, эндокринным и лекарственным причинам.
Хронический пиелонефрит, поликистоз почек, атеросклеротическое поражение почечных сосудов, мочекаменная болезнь, кисты, спайки, опухоли могут стать виновниками почечных артериальных гипертензий. Атеросклероз аорты, недостаточность аортального клапана провоцируют сердечно-сосудистые АГ. Внутричерепное давление, воспалительные заболевания центральной нервной системы, полиневриты способствуют развитию нейрогенных гипертензий.
Эндокринные развиваются в результате синдрома Конна, болезни Иценко – Кушинга, акромегалии, гипотиреоза, гипертиреоза, гиперпаратиреоза. Лекарственные артериальные гипертензии связаны с приемом нестероидных противовоспалительных препаратов, контрацептивов, антидепрессантов, амфетаминов.
В зависимости от причины развития вторичной АГ наблюдается ряд особенностей в показателях артериального давления. Например, при заболеваниях почек в большей степени повышается диастолическое, при нарушениях движения крови по сосудам возрастает систолическое, а при поражении органов эндокринной системы артериальная гипертензия приобретает систоло-диастолический характер.
Причины и виды артериальной гипертензии
Механизм, запускающий болезнь, до конца не выяснен. Некоторая доля диагнозов (до 10-15%) спровоцирована патологиями внутренних органов: сосудов, почек, структур мозга, эндокринных желез, др. Такую гипертензию называют вторичной. Для нее характерно внезапное начало и быстрый прогресс. Основные усилия направлены на лечение основного заболевания, положительная динамика которого приводит к нормализации состояния.
Более распространена первичная (или эссенциальная гипертензия), при которой артериальное давление повышается без видимых причин. Однако есть ряд факторов, увеличивающих вероятность ее развития:
- наследственная предрасположенность;
- систематическое курение и злоупотребление алкоголем;
- возрастные изменения кровеносной системы;
- стрессы, избыточный вес, прием гормональных препаратов;
- приверженность к кофе, соленой и жирной пище;
- хроническое недосыпание, малоподвижность.
Первичной форме заболевания больше подвержены люди зрелого возраста. После 40-45 лет эссенциальной гипертонией страдает до половины населения. У женщин она нередко развивается на фоне климакса, когда происходит перестройка гормональной и нервной систем.
Вторичная гипертензия, напротив, выявляется чаще у молодых людей (до 20 лет) либо в пожилом (старше 60 лет) возрасте. При такой форме заболевания артериальное давление плохо поддается коррекции, а изменение образа жизни существенно не влияет на состояние. В некоторых случаях симптомы уходят после операции по поводу основного диагноза.
Степени и стадии артериальной гипертонии
Нормальными значениями АД считаются цифры до 120-129 на 80-84 мм рт. ст. При интенсивных физических или психологических нагрузках эпизодические скачки показателей допустимы. Они не считаются угрожающими, если корректируются самостоятельно. О развитии артериальной гипертензии говорят, когда имеет место стойкое повышение АД более 140/90 мм рт. ст. (замеры производят несколько раз с интервалом в несколько дней).
В зависимости от того, насколько сильно увеличивается давление и какие симптомы этому сопутствуют выделяют следующие степени (формы) артериальной гипертензии:
| 1 (мягкая) АД: 140-159/90-99 мм рт. ст. | Могут присутствовать легкие нарушения сна, эпизодический дискомфорт в области сердца, тахикардия. При нагрузках появляются головные боли. Периоды обострения чередуются с нормальным самочувствием, в котором сохраняется привычная активность. Медикаментозная терапия назначается, если коррекция образа жизни не приводит к улучшению состояния. |
| 2 (умеренная) АД: 160-179/100-109 мм рт. ст. | Головные и сердечные боли беспокоят чаще, нередко по ночам. Могут фиксироваться головокружения, обмороки, одышка, чувство онемения в конечностях. Такое состояние сохраняется до нескольких лет, но кровоснабжение органов-мишеней уже затронуто, что ведет к проблемам в их работе. Необходим постоянный прием антигипертензивных препаратов: иАПФ, БКК, сартаны. Без лечения вероятно развитие осложнений: стенокардии, атеросклероза, ишемии сердца или мозга, др. |
| 3 (тяжелая) АД: более 180/110 мм рт. ст. | Наблюдается нарушение координации движений, фиксируются продолжительные гипертонические кризы. Могут развиваться парезы, параличи, ухудшаться зрение. Повышается риск инсультов, инфарктов, отека легких, осложнений со стороны почек и печени. У человека возникают проблемы с самообслуживанием, передвижением, коммуникациями. Без медикаментозной поддержки высока вероятность летального исхода. |
В отдельную группу выделяют изолированную систолическую гипертензию, при которой поднимается только первый показатель артериального давления, а второй не выходит за рамки нормы. Также АД может повышаться у беременных на фоне преэклампсии, что требует экстренных мер.
Дополнительно болезнь классифицируют по категориям в зависимости от влияния на органы-мишени: зрительный аппарат, почки, мозг, сердце, сосуды. На I стадии они отсутствуют, на II появляются изменения, но без расстройства функций. На III стадии работа органов-мишеней нарушается. Вместе с тем растет вероятность развития тяжелых осложнений: инсульта, инфаркта миокарда, острого коронарного синдрома, почечной недостаточности, слепоты, др.
При постановке диагноза врач указывает стадию артериальной гипертензии (I, II, III), степень (1, 2, 3) и уровень риска сердечно-сосудистых катастроф. Последний может быть: низким, средним, высоким или очень высоким (обозначение от 1 до 4). По мере увеличения стадии и степени растет и уровень риска. Дополнительно указываются сопутствующие осложнения, такие как атеросклероз, сахарный диабет, дислипидемия, хромота и т. п.