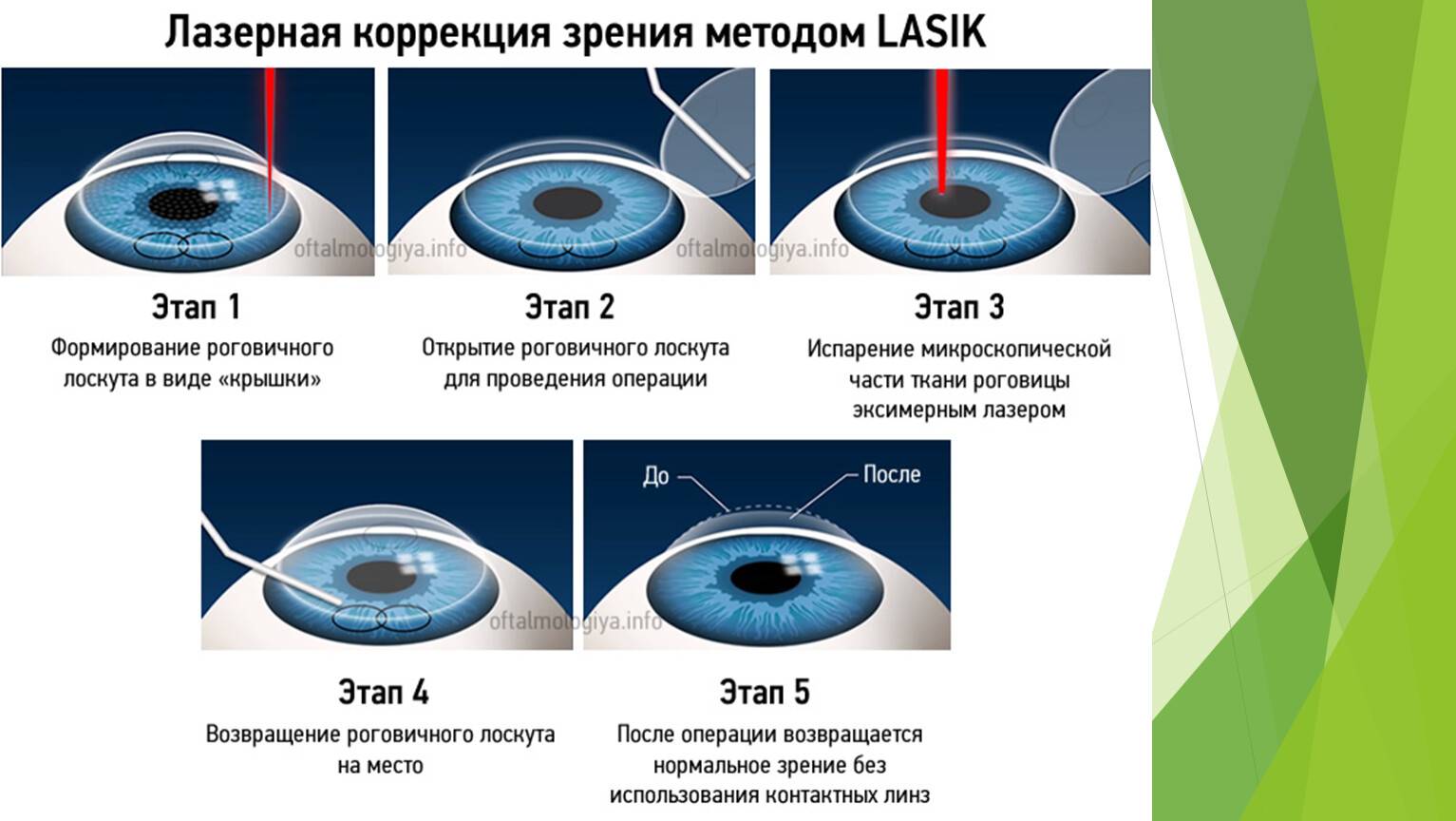
Диагностика
Диагностика катаракты требует проведения ряда исследований с использованием специальных приборов. Стандартные методики:
- визометрия – определение остроты зрения;
- тонометрия – проверка внутриглазного давления;
- периметрия – исследование полей зрения;
- биомикроскопия – исследование переднего отрезка глаза;
- офтальмоскопия – осмотр глазного дна.
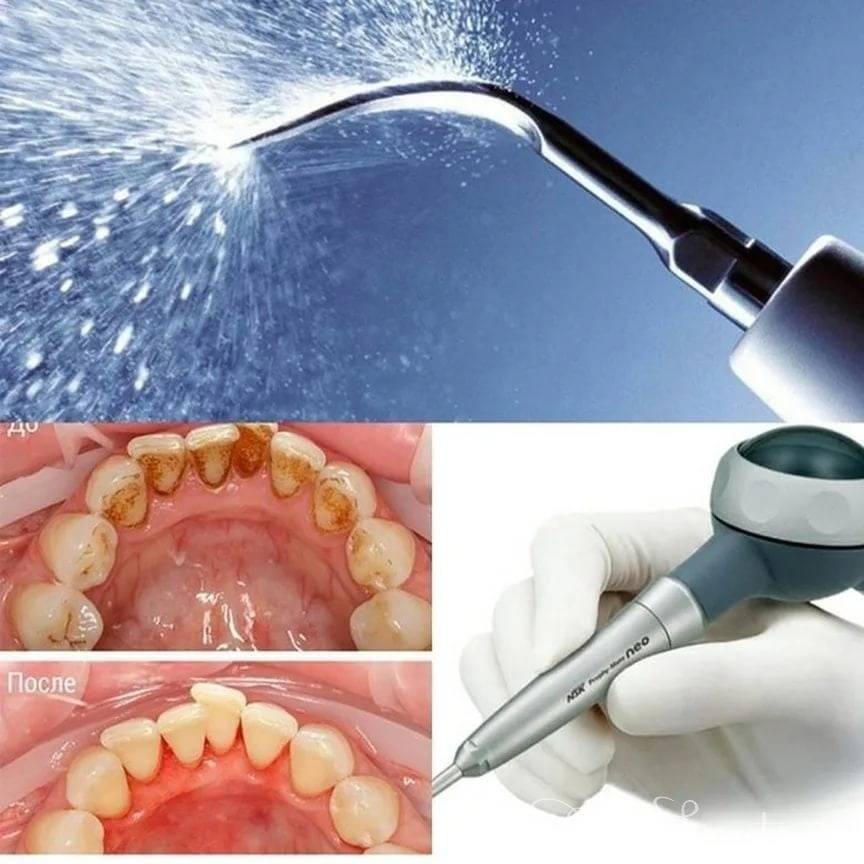
Для проведения биомикроскопии используются специальный прибор – щелевая лампа. Это микроскоп, который дает возможность получить оптический срез хрусталика. Под увеличением можно рассмотреть его структуру и определить размер помутнения.
Дополнительные исследования:
- УЗИ;
- ОСТ;
- ультразвуковая биомикроскопия;
- эндотелиальная биомикроскопия.
Для определения наличия очагов хронической инфекции назначается сдача анализов.
Катаракта: симптомы и причины
Основными симптомами катаракты являются:
- Постепенное ухудшение зрения. Пациенты могут замечать, что у них становится все сложнее различать детали и контрасты. Образы могут казаться размытыми или застиленными, словно через мутное стекло.
- Повышенная чувствительность к свету. Пациенты могут испытывать дискомфорт при ярком свете или при пребывании на солнце.
- Искажение цветового восприятия. Люди с катарактой могут замечать, что цвета становятся тусклыми или менее яркими.
- Снижение ночного зрения. При наличии катаракты, у пациентов может наблюдаться затруднение в видении в темноте или при недостаточном освещении.
Прогрессирование катаракты может отрицательно сказываться на качестве жизни, ограничивая способность выполнять повседневные задачи и приводя к социальной изоляции.
Основной причиной развития катаракты является старение организма. Возрастной фактор связан с накоплением повреждений в структуре хрусталика, которые мешают ему пропускать свет. Кроме того, на развитие катаракты могут влиять генетическая предрасположенность, травмы глаза, хронические заболевания (например, сахарный диабет), длительное применение некоторых лекарственных препаратов и воздействие экологических факторов (например, ультрафиолетовое излучение).
Для уточнения диагноза и определения степени развития катаракты необходимо обратиться к врачу-офтальмологу. Он проведет осмотр глаза, включая проверку зрения и осмотр хрусталика, и расскажет о возможных методах лечения катаракты.
Операция лазером при вторичной катаракте
Лазерные операции показаны при так называемой вторичной катаракте, когда капсула хрусталика снова мутнеет спустя один-два года после проведенного хирургического лечения. Устранить вторичную катаракту помогает операция лазером, импульсно излучающим световую энергию. Данная процедура выполняется амбулаторно и в большинстве случаев обеспечивает полное восстановление зрительной функции. Плюсы лазерной операции по замене хрусталика человеческого глаза Операция лазером имеет ряд преимуществ перед другими способами хирургического лечения катаракты.
Замена глазного хрусталика проводится без разрезов и введения хирургических инструментов, с минимальной травматизацией для пациента.
Большую часть манипуляций на глазах и хрусталике лазер проводит автоматически, обеспечивая точность до 1 микрона. В отличие от скальпеля, лазер не режет, а мягко раздвигает глазные ткани, создавая идеальный по форме разрез. Благодаря фемтосекундному лазеру, можно добиться идеальной центрации и стабильного положения интраокулярной линзы на долгие годы. Такая точность особенно важна при имплантации торических и мультифокальных хрусталиков, любое смещение которых чревато ухудшением зрения.
Современное лазерное оборудование позволяет хирургу видеть на экране оперируемый глаз вплоть до мельчайших деталей в трехмерном изображении. Это обеспечивает контролируемое лечение с минимальной вероятностью ошибки.
Сама операция по удалению катаракты и установке искусственного хрусталика занимает около 10 минут и только в редких случаях сопровождается осложнениями. Поскольку врач не выполняет больших хирургических разрезов, микроотверстия быстро самогерметизируются, и процесс реабилитации занимает короткое время.
Установка в глаза хрусталиков с правильно подобранными характеристиками позволяет получить высочайшее качество зрения.
Дробление хрусталика лазером позволяет максимально сократить степень воздействия ультразвука на глаза или полностью отказаться от его использования. Это сводит к минимуму вероятность послеоперационных отеков роговой оболочки и ее повреждения.
При традиционном лечении катаракты высока вероятность такого осложнения, как послеоперационный астигматизм. Лазерное лечение является практически бесконтактным, не деформирует роговицу, поэтому риск развития послеоперационного астигматизма крайне мал.
Если у пациента в анамнезе имеется глаукома, сахарный диабет или другие серьезные заболевания, то наиболее безопасным, а иногда единственным способом лечения катаракты является фемтосекундное лазерное удаление хрусталика.
Компьютерная точность и автоматизация хирургических манипуляций позволяют с высокой точностью прогнозировать исход лазерной операции.
Таким образом, лазерные операции по замене хрусталика являются наиболее современными, эффективными и щадящими методами лечения катаракты. В медицинской практике широко используются чисто лазерные и комбинированные методики, при которых сочетается воздействие лазером и ультразвуком. Подходящий метод в каждом конкретном случае определяет врач-офтальмолог на основе индивидуальных особенностей пациента.
Последствия удаления катаракты

После проведенного хирургического вмешательства пациенты могут столкнуться с некоторыми проблемами:
- Усиленное слезотечение. Подобный симптом сигнализирует о том, что произошло инфицирование. В процессе операции попадание патогенных микроорганизмов исключено, поскольку процедура проводится в стерильных условиях. А вот при несоблюдении рекомендаций доктора (трение глаз, попадание в орган зрения воды и т.д.) «вредитель» легко мог проникнуть;
- Краснота ока. Является признаком развивающейся инфекции или кровоизлияния;
- Отечность роговой оболочки. В течение трех часов после операции небольшая опухлость — это нормальное явление. Обычно они рассасываются без посторонней помощи;
- Болевые ощущения. Иногда после удаления катаракты повышается внутриглазное давление. Чаще всего причина в растворе, который используют в процессе вмешательства. Если он не может беспрепятственно выйти через дренажную систему наблюдаются побочные эффекты;
- Отслоение сетчатки. В группу риска входят пациенты, страдающие от близорукости;
- Смещение имплантата. Это происходит очень редко. Чаще всего подобное осложнение вызывает разрыв капсулы;
- Эндофтальмит. Обширный абсцесс глазного яблока – одно из самых опасных последствий хирургического вмешательства по удалению катаракты. Может привести к слепоте;
- Помутнение капсулы. Причина кроется в нарастании эпителиальных клеток на заднюю стенку. Снижает остроту зрения, встречается очень часто (примерно в 25% случаев).
| Осложнения после удаления катаракты может спровоцировать ошибка врача, сопутствующие патологии или несоблюдение реабилитационного режима. |
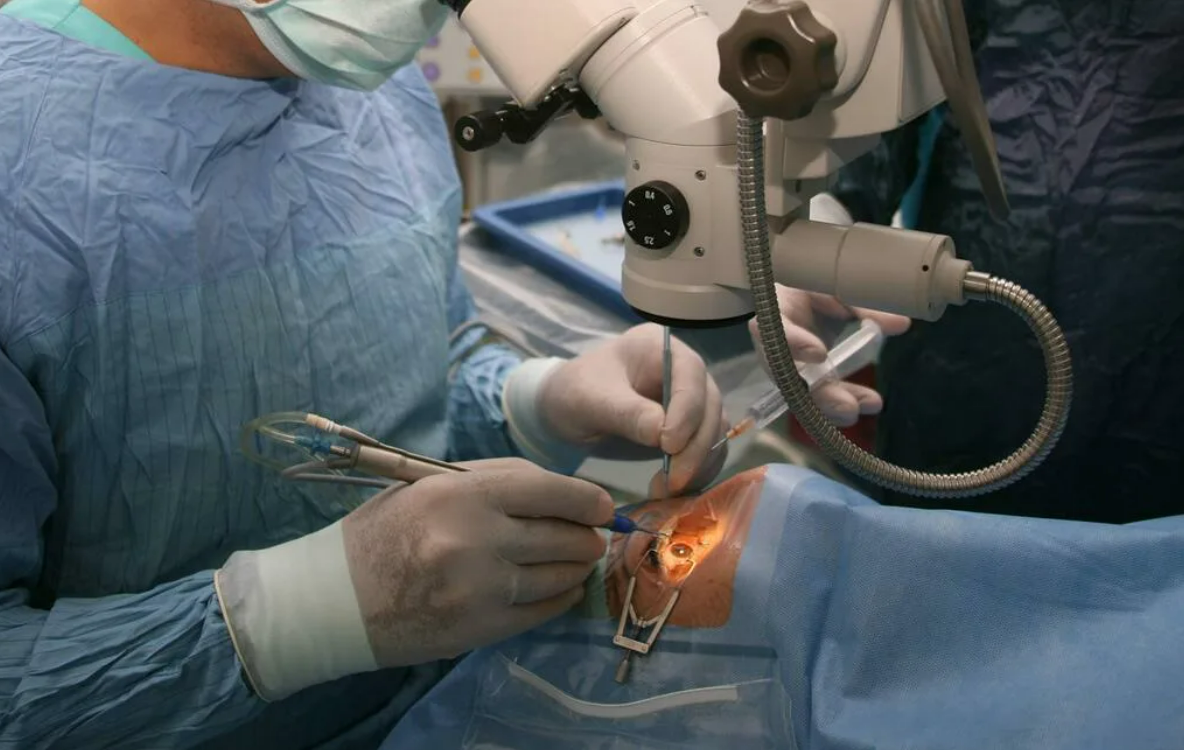
Удаление катаракты ультразвуком
Своим пациентам мы предлагаем наименее травматичное, бесшовное удаление катаракты глаза с использованием технологии факоэмульсификации. Хирургия катаракты детально отработана, мы располагаем самой совершенной хирургической техникой, и в подавляющем большинстве случаев операция дает положительный результат. Уже на следующий день после хирургического вмешательства Вы сможете вернуться к привычному образу жизни!
Факоэмульсификация — это новейшая технология в офтальмохирургии и самый качественный способ удаления катаракты с заменой хрусталика. Все этапы оперативного лечения выполняют через тоннельный разрез роговицы длиной всего лишь 1,8-3,2 мм с помощью ультразвука. Под действием ультразвука вещество хрусталика разрушается до состояния эмульсии, которую затем удаляют через специальный канал.
Удаление катаракты ультразвуком получило широкое распространение, так как хирургический разрез глаза настолько мал, что не требует наложения швов. Завершается операция имплантацией искусственного хрусталика (интраокулярной линзы).
| Удаление катаракты глаза | Имплантация мягкой ИОЛ | Завершающий этап операции |
Факоэмульсификация характеризуется минимумом осложнений и в 97-98% случаев позволяет получить гарантированный результат. Удаление катаракты ультразвуком имеет ряд существенных достоинств по сравнению с другими методиками хирургии катаракты:
- хирургическое лечение проводится амбулаторно, в условиях местной анестезии;
- факоэмульсификация безболезненна, безопасна и малотравматична;
- удаление катаракты с помощью ультразвука длится всего 15-20 минут;
- операция выполняется без наложения швов;
- удаление катаракты глаза возможно проводить даже при начальной стадии катаракты и минимальном зрительном дискомфорте у пациента;
- пациенты возвращаются к привычному образу жизни в течение ближайших дней после операции;
- минимум ограничений в послеоперационном периоде, отсутствие ограничений зрительных нагрузок;
- более чем у 95% пациентов зрение после операции возвращается к тому состоянию, которое было до развития катаракты.
Возможности фемтосекундного лазера
Раньше фемтосекундные лазеры применялись только для лазерной коррекции зрения, но сейчас их возможности значительно расширили. Технологию активно используют в катаральной хирургии. Существуют специальные лазерные системы для лечения катаракты. Они позволяют автоматически рассчитывать все параметры и предварительно составлять детальный план операции с учетом особенностей зрительной системы конкретного пациента. Благодаря встроенному томографу врач во время операции полностью видит рабочую область и может контролировать состояние внутренних элементов глазного яблока.
Фемтосекундный лазер делает операцию почти полностью бесконтактной. С помощью лазера врач может сформировать роговичные микродоступы точно по индивидуальным параметрам. Примечательно, что доступы, полученные бесконтактным путем, быстро герметизируются. Так снижается риск развития послеоперационного астигматизма.
Лазером можно сформировать отверстия в капсульном мешке, куда имплантируют интраокулярную линзу
Если использовать фемтолазер, отверстия получаются ровными и идеально круглыми, а также располагаются точно по центру, что очень важно для правильной имплантации искусственного хрусталика
Еще один этап, который можно осуществить лазером – предварительная фрагментация ядра хрусталика. Это дает возможность использовать ультразвук на минимальной мощности, что значительно сокращает сроки реабилитации.
Каждая лазерная операция является уникальной, поскольку учитывает все индивидуальные особенности пациента. Фемтосекундный лазер обеспечивает точность и безопасность хирургического лечения катаракты.
Факоэмульсификация — какой способ выбрать?
Катаракта — заболевание хрусталика глаза, когда он частично или полностью мутнеет. Если ее не лечить, то со временем катаракта приводит к слепоте. Современная офтальмология достигла больших успехов в лечении этой болезни. Сегодня существует два способа замены хрусталика — с помощью ультразвука и лазера. Расскажем подробней об этом.
В этой статье
Катаракта — «болезнь пожилых» — так ее называют медики. 90 % всех случаев заболеваний приходится на людей в возрасте старше 70 лет, что связано с тем, что хрусталик теряет эластичность с течением времени. От природы он прозрачный, и его функция — роль естественной линзы, которая преломляет световые лучи, попадающие на сетчатку. При помутнении хрусталик перестает пропускать свет должным образом, зрение начинает ухудшаться, вплоть до полной потери. Также существует катаракта посттравматическая, когда хрусталик повреждается в результате внешнего воздействия на глаз (примерно 4%), и катаракта новорожденных (3% от всех случаев). Причиной естественной катаракты могут быть разные факторы: нарушение работы эндокринной системы, в том числе сахарный диабет, недостаток витаминов в организме, некоторые глазные заболевания, долгое употребление определенных лекарственных препаратов. Недавно было доказано, что даже курение может стать причиной недуга.
Ультразвуковая факоэмульсификация (ФЭК)
Ультразвуковая факоэмульсификация – фактический стандарт микрохирургии катаракты за последние десять лет. Ее впервые ввел в клиническую практику американский ученый офтальмолог Чарльз Келман в начале 70-х годов прошедшего века.
Принцип операции строится на том, что через микроразрез (обычно не более 3 мм) в переднюю хрусталиковую камеру вводят рабочую часть ультразвукового прибора – факоэмульсификатора. Ультразвуковые колебаний производимые прибором, дробят вещество хрусталика до эмульсионного состояния. Затем, отработанные массы выводят из глаза по системе специальных трубок.
Главным повреждающим фактором в процессе операции является воздействие энергии ультразвука на внутриглазные структуры, а также задний эпителий роговицы. При этом, чем больше мощность ультразвука и время его воздействия, тем выше степень повреждающего эффекта.
Постоянное совершенствование техники факоэмульсификации способствовало появлению новых методик подобного вмешательства, применение которых позволяет свести к минимуму операционную травму. Как правило, это достигается сокращением времени работы ультразвука, что значительно уменьшает его травмирующее воздействие на структуры органа зрения, обеспечивает более высокие функциональные результаты, делает течение послеоперационного периода спокойным и неосложненным.
Основные этапы проведения факоэмульсификации катаракты:
- Базисные моменты подготовки к операции не отличаются от подобных при операции экстракапсулярной экстракции катаракты. Нужно отметить, что сегодня факоэмульсификацию, как правило, проводят под местной анестезией (капельной), контактируя с больным в процессе операции.
- Операционный разрез бывает роговичным, лимбальным (выполненным в области перехода прозрачной роговицы в зону непрозрачной склеры) и склеральным (туннельный разрез склеро-роговичного пространства). Ширина разреза зачастую составляет примерно 3,2мм.
- Непрерывный круговой капсулорексис – сделанное с помощью особых хирургических приемов круговое отверстие передней капсулы хрусталика.
- Гидродиссекция – специальное «раскачивание» хрусталика в капсуле – достигается путем впрыскивания струи жидкости в пространство между капсулой и хрусталиком. Эта манипуляция значительно облегчает дальнейшее дробление хрусталика, позволяя хирургу перемещать его при необходимости внутри капсулы.
- Выведение остаточных масс хрусталика.
- Герметизация разреза.
Видео о современном методе удаления катаракты – факоэмульсификации
Собственно, эмульсификация – это дробление хрусталика при помощи энергии ультразвука происходит на этапе разбивания ядра. Обычно оно дробится на несколько частей, которые в последствии аспирируются (отсасываются) с помощью аспирационной системы.
Удаление остаточных масс хрусталика осуществляют при помощи одномоментного действия систем ирригации (подающей жидкость в глаз) и аспирации (ее отсасывающей). Примерно в это же время выполняют «полировку» задней капсулы, а также экваториальной зоны хрусталика для полного удаления клеток эпителия разрушенного хрусталика. Эту манипуляцию проводят с целью профилактики поздних осложнения операции – развития вторичной катаракты.
Следующим этапом выполняют имплантацию ИОЛ – гибкого искусственного хрусталика. Завершающий этап – герметизация разреза без наложения швов.
Если в ходе хирургического вмешательства вживляется жесткий хрусталик, либо по иной причине требуется расширение первоначального разреза, операцию иногда заканчивают наложением швов.
Какая методика удаления катаракты является предпочтительной
На сегодняшний день существует две основные методики удаления катаракты: лазерное и ультразоновое. Каждая из них имеет свои преимущества и недостатки, и выбор зависит от конкретной ситуации и рекомендаций врача.
Лазерная факоэмульсификация является одной из самых инновационных и эффективных методик удаления катаракты. В процессе операции лазерным лучом разрушаются твердые элементы катаракты, а затем они удаляются с помощью аспиратора. Преимуществами этого метода являются точность действий хирурга, минимальная инвазивность и короткий период реабилитации. Однако стоимость такой операции обычно выше, а доступность ограничена.
Ультразоновая факоэмульсификация также широко используется для удаления катаракты. Этот метод основан на использовании ультразвуковых волн для разрушения катарактальной линзы. После этого остатки катаракты удаляются с помощью аспиратора. Преимуществами этого метода являются низкая травматичность, широкая доступность и доказанная эффективность. Однако поскольку операция выполняется с помощью трения и нагрева катарактальной линзы ультразвуком, существует риск повреждения окружающих тканей.
Во многих случаях, выбор методики удаления катаракты будет зависеть от медицинских показаний и предпочтений пациента. Лазерная факоэмульсификация может быть более эффективной и предпочтительной для пациентов с высокой степенью катаракты или сопутствующими заболеваниями. В то же время, ультразоновая факоэмульсификация может быть предпочтительной для пациентов, которым важна доступность процедуры и минимальные осложнения после операции.
| Лазерное удаление катаракты | Ультразвуковое удаление катаракты | |
|---|---|---|
| Преимущества | Точность действий хирургаМинимальная инвазивностьКороткий период реабилитации | Низкая травматичностьШирокая доступностьДоказанная эффективность |
| Недостатки | Высокая стоимостьОграниченная доступность | Риск повреждения окружающих тканей |
В итоге, выбор методики удаления катаракты должен быть основан на индивидуальных особенностях каждого пациента. Консультация с опытным офтальмологом и обсуждение всех возможных вариантов помогут принять правильное решение и достичь наилучших результатов.
Послеоперационный период
Как правило, отмечается спокойное течение послеоперационного периода. Уже в 1-е сутки после операции по удалению катаракты отсутствует видимая реакция глаза на хирургическое воздействие. В этом случае необходимые лечебные мероприятия минимальны и включают 3-4 кратные инстилляции антисептических и противовоспалительных препаратов и 1-2 субконъюнктивальных инъекции стероидного гормона. Не требуется длительного пребывания в стационаре. Выписка проводится через 2-4 дня после операции.
Послеоперационное наблюдение по выписке из стационара проводится в амбулаторных условиях. Вам будет необходимо несколько раз посетить офтальмолога в поликлинике для того чтобы оценить состояние глазного яблока и внести коррективы в процесс лечения. Длительность амбулаторного лечения пациентов составляет 1-1,5 месяцев.
Процесс лечения сопровождается постепенным повышением остроты зрения до максимального уровня, соответствующего функциональному состоянию сетчатки оперированного глаза. Максимально высокая острота зрения 0,7-1,0 достигается у 92-98% оперированных пациентов. Высокие зрительные функции сохраняются в течение всего последующего периода наблюдения, и лишь в отдельных случаях через 6-12 месяцев после экстракции катаракты может наблюдаться снижение остроты зрения в связи с прогрессированием сопутствующих заболеваний глаза (сахарный диабет, возрастная макулодегенерация сетчатки, дистрофические изменения периферических отделов сетчатки).
При снижении зрения может потребоваться проведение дополнительных лечебных мероприятий, направленных на профилактику осложнений отдаленного периода наблюдения.
У отдельных пациентов через 6-12 месяцев после операции может возникнуть вторичная катаракта. Это осложнение, обусловленное избыточной пролиферацией хрусталикового эпителия, который постепенно распространяется на всю поверхность задней капсулы хрусталика, существенно снижая при этом способность глаза к фокусировке изображения на сетчатке. Наиболее эффективным методом лечения вторичной катаракты является хирургическое удаление продуктов пролиферации эпителия методом их аспирации. Альтернативный подход состоит в рассечении стенки капсульного мешка при помощи излучения Nd:YAG лазера. Обе методики позволяют полностью восстановить утраченные зрительные функции.
В отдельных, достаточно редких случаях, которые составляют не более 2-8% от всех оперированных пациентов, удаление мутного хрусталика не приводит к существенному повышению остроты зрения по сравнению с исходным уровнем. Причиной тому является наличие сопутствующих изменений со стороны оперированного глаза. В категорию риска входят следующие случаи:
- наличие сахарного диабета, в связи с возможным прогрессированием диабетической ретинопатии оперированного глаза;
- глаукомы в развитой и далеко зашедшей стадиях
- возрастной макулодегенерации сетчатки;
- дистрофических изменениях роговицы;
- псевдоэксфолиативном синдроме;
- амблиопиии оперированного глаза;
- последствий травм глаза, и др.
Возможный исход операции по удалению катаракты, факторы риска, препятствующие восстановлению зрительных функций, оговариваются лечащим врачом в ходе предоперационного обследования. Вы имеете возможность получить полную информацию о состоянии Вашего глаза и всех трудных моментах, осложняющих прогноз будущей операции. Если прогноз получения высокой остроты зрения после экстракции катаракты неблагоприятен, лечащий врач может все же рекомендовать Вам проведение факоэмульсификации катаракты, с лечебной целью.
Лазерные системы в катарактальной хирургии
Ниже перечислены примеры лазерных систем для проведения операции по экстракции катаракты:
LenSx
Система LenSx производства компании Alcon предназначена для выполнения разрезов роговицы, капсулотомии и фрагментации хрусталика глаза (катаракты).
LensAR
Лазерная система LensAR производства компании LensAR, Inc. предназначена для выполнения разрезов роговицы, капсулотомии и фрагментации хрусталика глаза (катаракты). Аббревиатура “AR” расшифровывается как “Augmented Reality (англ. — «дополненная реальность»)” и относится к запатентованной технологии визуализации, которая, согласно данным компании, собирает широкий спектр биометрических данных, а затем реконструирует комплексную 3D модель анатомии каждого глаза пациента.
Victus
Фемтосекундная лазерная система Victus производства компании Bausch + Lomb также предназначена для выполнения разрезов роговицы, капсулотомии и фрагментации хрусталика при проведении операции по лазерной экстракции катаракты. По данным компании, система Victus оснащена запатентованной усовершенствованной технологией стыковки Advanced Docking Technology, позволяющей минимизировать возможность наклона или искажения глаза и обеспечивающей точное выравнивание для поддержания естественной формы глаза во время операции по удалению катаракты с лазерным сопровождением.
Femto LDV
По данным компании, фемтосекундная лазерная система Femto LDV производства компании Ziemer Ophthalmic предлагает более высокую частоту повторения лазерных импульсов с целью ускорения проведения процедур, использование низкой энергии лазерного луча с целью смягчения лечения и перекрывающихся лазерных импульсов с целью обеспечения высокой точности и предсказуемости.
Все вышеперечисленные системы для проведения лазерной операции по удалению катаракты показали отличные результаты в клинических исследованиях. Лазерная система, используемая вашим хирургом в своей практике, является вопросом личных предпочтений, основанных на конкретных характеристиках и других факторах.
Как правило, мастерство вашего хирурга играет бо́льшую роль, чем марка лазера, используемого для выполнения процедуры по удалению катаракты с лазерным сопровождением.
Катарактальные хирурги, использующие лазеры, отмечают, что преимущества лазерных технологий особенно очевидны при имплантации высокотехнологичных линз, таких как мультифокальные ИОЛ и аккомодирующие ИОЛ для коррекции пресбиопии. Это связано с более точным размещением линз, что приводит и к более высоким рефракционным результатам.