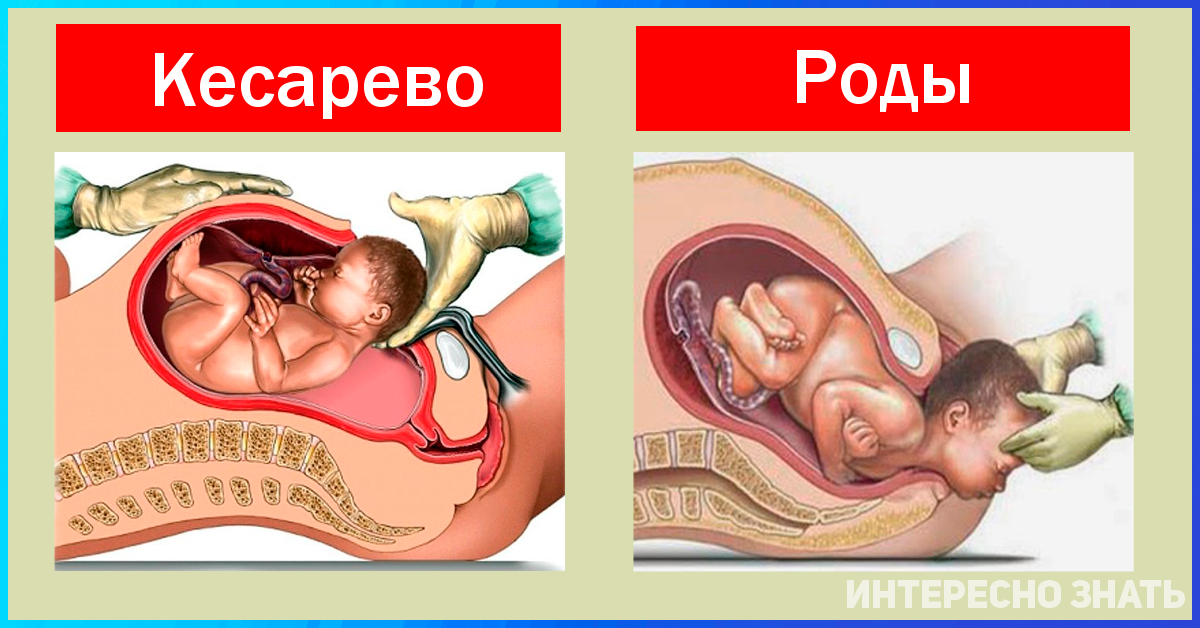
В быстром темпе
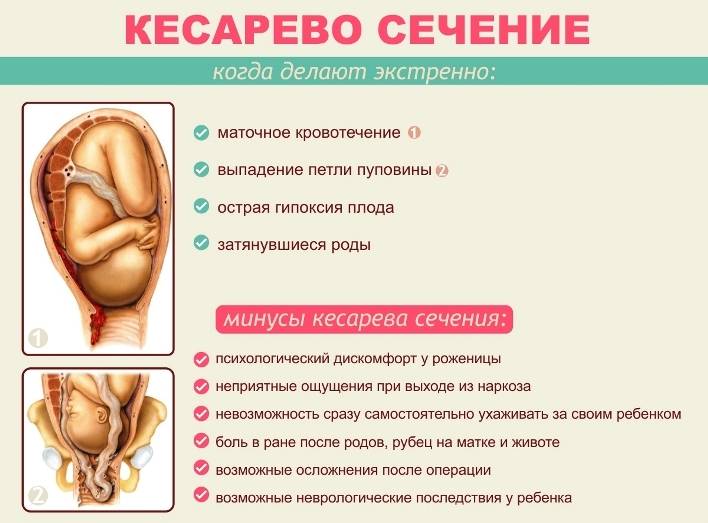
Экстренное кесарево сечение всегда проводится по срочным показаниям в интересах жизни мамы или ребенка. Подобную операцию делают как в период беременности, так и во время родов, которые начались естественным путем. Во время беременности может внезапно начаться кровотечение, например, в связи с преждевременной отслойкой плаценты. В родах экстренное кесарево сечение производят при внезапно развившихся осложнениях: слабой родовой деятельности, кровотечении, угрозе разрыва матки, острой гипоксии плода. Однако если инцидент случится на этапе, когда головка должна вот-вот появиться на свет, извлечь ее через разрез на матке будет сложно. В этом случае вместо кесарева сечения врачи прибегнут к акушерским щипцам или вакуум-экстрактору.
Экстренное кесарево сечение производится в любое время суток. Поскольку на подготовительные мероприятия времени нет, риск послеоперационных инфекционных осложнений будет выше, но эту погрешность исправит антибактериальная терапия. Врачи успеют провести только минимальную гигиеническую обработку, куда входит обтирание всего тела влажным полотенцем, подмывание и бритье лобковой зоны. Очистительную клизму в чрезвычайных ситуациях обычно не делают: она может усугубить осложнения (в частности, кровотечение), которые и становятся поводом для срочной операции.
Однако положительную сторону можно отыскать и в экстренной ситуации. Так, если кесарево сечение производится во время родов, в послеоперационный период матка сокращается лучше, а шов заживает быстрее. Это связано с тем, что, пока не разыгрался форс-мажор, процесс шел естественным образом и регулировался собственными гормонами женщины. Среди них есть и окситоцин, оказывающий сокращающее действие на мышцы матки как во время, так и после родов. Тем не менее после операции кесарева сечения, как экстренной, так и плановой, для подстраховки всем женщинам два раза в день вводят дополнительную порцию этого гормона.
Больше интересных и полезных материалов о правильном воспитании детей — в нашем канале на .
Когда назначается и проводится кесарево сечение?
Хирургическое родоразрешение может быть плановым и экстренным. Плановое кесарево дает лучшие результаты в плане отдаленных последствий для матери. Связано это с хорошей подготовкой, возможностью предупредить вероятные осложнения. Результаты при планово проведенных операциях значительно лучше, чем при экстренных.
Предоперационная подготовка заключается в создании комфортных психических условий, предупреждение невротических реакций, профилактике послеоперационных трудностей. Накануне операции женщина выполняет гигиенические процедуры, очищает кишечник. С вечера ограничивается прием пищи, перед операцией вводят лекарства, способствующие снижению страха, боли.
При экстренном вмешательстве делают местную гигиеническую обработку, промывают желудок, предупреждают риск дыхательных расстройств.
Проводится кесарево сечение под наркозом, в основном ингаляционном или с перидуральной анестезией.
- Плановое кесарево. Назначается заранее по показаниям, дата выбирается врачом в соответствии с результатами обследований, определения ПДР, анамнеза жизни и беременности. Как правило, госпитализация в роддом проходит за 1-2 дня до операции, в это время сдаются необходимые анализы, проводится подготовка к анестезиологии, подписываются необходимые документы, в том числе информированное согласие пациентки. В зависимости от причин КС может быть проведено на 38-39 неделе или после появления схваток. Продолжительность операции 45-60 минут, ребенок появляется на свет в первой ее половине.
- Внеплановое или КС по экстренным показаниям. На долю таких вмешательств приходится большая часть хирургического родовспоможения. Самая частая причина их — внезапно развившееся ухудшение состояния плода.
Этап восстановления
После операции на область брюшной полости укладывается пузырь со льдом. Это позволяет снизить риск кровопотери и ускорить сокращения матки.
На протяжении суток после операции женщина пребывает под наблюдением врача, находится в послеоперационной палате. Отслеживаются жизненно важные показатели: давление, пульс, дыхание, общее состояние. Врач контролирует тонус матки, оценивает количество выделений, работу мочевого пузыря.
На протяжении 2-3 суток после операции женщине вводят обезболивающие препараты, лекарственные средства для сокращения матки, нормализации работы органов ЖКТ. Чтобы восполнить утрату жидкости, вводится физраствор. С целью предотвращения развития инфекций назначаются антибактериальные препараты.
Вставать можно спустя 6 часов. Если это сделать раньше, возможна сильная кровопотеря. По истечению этого времени нельзя резко подниматься. Необходимо сначала сесть, побыть некоторое время в таком положении, затем уже вставать.
После кесарева сечения рекомендовано использовать бандаж. Он помогает передвигаться, выполнять определенные движения, что способствует скорейшему восстановлению. После нормализации состояния роженицу переводят в послеродовую палату. В послеоперационный период ребенок находится под наблюдением медицинских работников детского отделения.
Восстановительный период после операции чаще всего занимает около 5 дней. После этого проводится ультразвуковое исследование, и, если нет никаких осложнений, на 6-й день снимают швы. Спустя сутки после снятия, при нормальном самочувствии женщины и малыша, их выписывают из роддома.
Во время восстановления может беспокоить область разреза, присутствует боль, быстрая утомляемость. Запрещено на протяжении 1,5 месяца принимать ванну, посещать бассейн. Допускаются только гигиенические процедуры в душе. Занятия спортом возможны спустя 2 месяца, интимная близость не ранее, чем через 1,5 месяца.
Планировать следующую беременность можно не раньше, чем через два года. При этом женщина имеет все шансы родить естественным образом, если процесс восстановления пройдет нормально и не будет противопоказаний к самостоятельному родоразрешению.
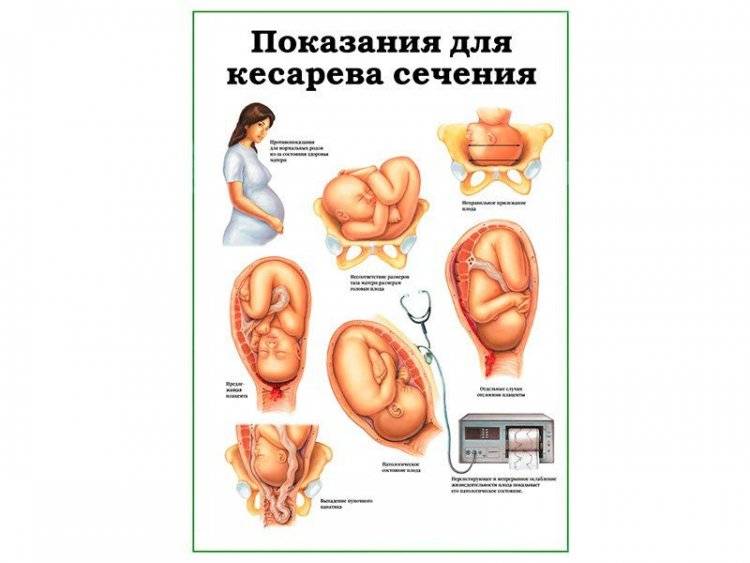
Показаниями к экстренному кесареву сечению:
– слабость родовой деятельности, не поддающаяся медикаментозной коррекции,- преждевременная отслойка нормально или низко расположенной плаценты,- клинически узкий таз,- острая гипоксия плода,- выпадение петель пуповины,- разгибательные вставления головки, – преждевременные роды в тазовом предлежании плода,- угрожающий или начинающийся разрыв матки,- дискоординация родорвой деятельности, не поддающаяся консервативной терапии,- декомпенсированная и субкомпенсированная хроническая фетоплацентарная недостаточность.При проведении кесарева сечения необходимо письменное согласие пациентки на операцию и анестезию.
Последствия операции кесарева сечения
Последствия можно разделить на 2 вида: для матери, в связи с хирургическим вмешательством, и для ребенка, в связи с неестественным рождением.
Последствия для мамы:
- боль в швах, в последствие шрам на животе;
- ограничения физической активности, невозможность принять ванну и возабновить интимные отношения в течении нескольких месяцев;
- психологическое состояние.
Последствия для ребенка:
- психологические; существует мнение, что дети, появившиеся на свет путем операции, хуже приспосабливаются к окружающему миру. Стоит отметить, что мнения ученых по этому поводу расходятся, да и опыт мам показывает, что в большинстве случаев опасения по отставанию детей в психическом развитии надуманы, и беспокоится по этому поводу не следует. Однако нельзя и отрицать тот факт, что ребенок не проходит путь, уготовленный ему природой, и помогающий подготовиться к новой среде существования;
- возможность остатка околоплодной жидкости в легких новорожденного;
- попадание в кровь ребенка препаратов наркоза. Подробнее о последствиях кесарева сечения читайте и смотрите видео в нашей статье→
Растущая популярность кесарева сечения – всегда ли оправдано применение оперативных родов
В последние десятилетия стало втрое больше операций кесарева сечения: сегодня тринадцать малышей из ста рождаются таким способом.
В дальнейшем, такая тенденция будет сохраняться, так как многие женщины рожают своих первенцев уже после 30 лет. В таком возрасте роды часто бывают с осложнениями, поэтому необходимо делать кесарево сечение.
Когда не хватает женских гормонов, формируется слабая родовая деятельность.
Женщины, у которых уже было кесарево, изменяют статистику в сторону увеличения. Второй ребенок увидит свет так же, как и первый, при помощи операции — если на роды не был заключен платный контракт.
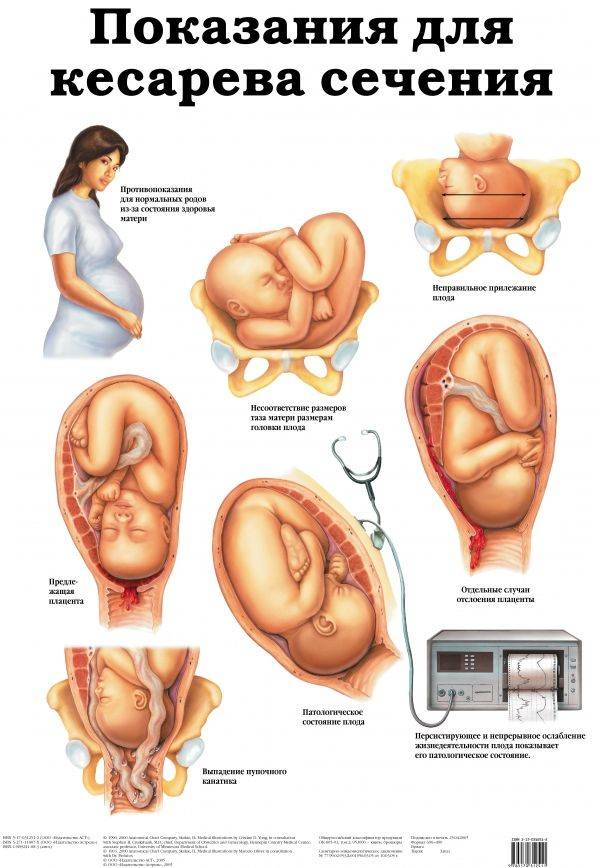
Показания к проведению
Кесарево сечение назначают роженице при:
- отслойке плаценты или ее предлежании;
- рубцах на матке в результате предыдущего кесарева сечения или других операций;
- новообразованиях или деформациях костей таза;
- анатомически узком тазе;
- аномальном развитии таза или влагалища;
- весе ребенка более 4 кг;
- миоме матки;
- расстройствах нервной системы;
- тяжелом течении гестоза;
- патологиях сердечно-сосудистой системы;
- выраженной близорукости;
- расхождении костей в области лобка (выраженная степень, сопровождающаяся болями во время ходьбы);
- расширении вен в районе влагалища;
- злокачественных опухолях;
- гипотрофии плода;
- сильных герпетических поражениях гениталий;
- разрывах промежностей во время предыдущих родов (включая повреждения анального сфинктера, прямой кишки);
- хронической гипоксии плода;
- поперечном расположении плода.
Иногда необходимость в кесаревом сечении возникает во время процесса родоразрешения, если возникают определенные проблемы. Операцию проводят:
- в случае отхода околоплодных вод раньше установленного срока;
- при отсутствии ответа на родовую стимуляцию;
- при слабой родовой деятельности;
- петли пуповины выпадают наружу;
- наблюдается гипоксия плода в острой форме.
В зависимости от причин различают экстренную или плановую операцию. В первом случае решение о хирургическом вмешательстве принимается во время родов. Плановое кесарево сечение назначается заранее, проводится в установленную дату. Как правило, день проведения выбирается за несколько суток до предположительной даты естественных родов. Перед проведением операции женщине рекомендовано заблаговременно лечь в стационар, где будут выполнены дополнительные обследования. В условиях стационара, при необходимости, проводится медикаментозное лечение. Перед выполнением операции роженица дает согласие на процедуру в письменном виде. Если решение принимается во время родов, разрешение подписывают родные.
Кесарево без показаний
Кесарево сечение — это полостная операция, при которой вскрывается брюшина. Она сопряжена со многими опасностями операционного и послеоперационного периода. Во время операции существуют сложности с подбором наркоза, особенно при экстренном кесарении.
Осложнения бывают также в виде кровотечений и травм внутренних органов, расположенных вблизи матки.
К операционным осложнениям относится несоответствие головки или тела малыша сделанному разрезу.
Наркоз, введенный матери, так или иначе проникает к малышу, и оказывает на него токсическое действие.
Послеоперационный период имеет свои осложнения. При полостных операциях существует:
- высокая степень риска занесения инфекции в брюшную полость и инфицирование внутренних органов;
- кровотечения внутри брюшины;
- отторжение шовного материала, расхождение швов, и прочие.
Полостные операции имеют также послеоперационное осложнение в виде спаек — появление соединительной ткани, сращивающей внутренние органы со стенками брюшины.
Они нарушают проходимость фаллопиевых труб и кишечника. Вследствие этого развивается вторичное бесплодие и заболевания пищеварительной системы.
Малыш, рожденный при помощи кесарева, не обременяется микрофлорой матери и у него не формируется тотчас после рождения иммунитет. Он не испытывает разницу давлений при прохождении родовых путей, которая призвана запустить его процессы жизнедеятельности.
При естественном родоразрешении ребенок проходит тесные родовые пути и при этом включаются в работу:
- его легкие, почки;
- пищеварительная и нервная системы;
- второй круг кровообращения;
- закрывается отверстие между предсердиями.
Разновидности операции чревосечения
В зависимости от особенностей оперативной техники, выделяют различные типы кесарева сечения. Так, доступ может быть путем лапаротомии или через влагалище. В первом случае разрез идет по брюшной стенке, во втором — через половые пути.
Влагалищный доступ чреват осложнениями, технически сложен и не подходит для родоразрешения после 22 недель беременности в случае живого плода, поэтому его сейчас практически не используется. Жизнеспособные младенцы извлекаются из матки только путем лапаротомного разреза. Если срок гестации не превысил 22 недель, то операцию назовут малым кесаревым сечением. Оно необходимо по медицинским причинам — тяжелые пороки, генетические мутации, угроза жизни будущей мамы.
варианты разреза при КС
Расположение разреза на матке определяет разновидности вмешательства:
- Корпоральное кесарево сечение — срединный разрез маточной стенки;
- Истмикокорпоральное — разрез идет ниже, начинаясь от нижнего сегмента органа;
- В нижнем сегменте — поперек матки, с/без отслойки стенки мочевого пузыря.
Непременным условием хирургического родоразрешения считается живой и способный к жизнедеятельности плод. При внутриутробной гибели или пороках, не совместимых с жизнью, кесарево сделают в случае высокого риска смерти беременной.
Относительные показания со стороны матери и плода
Со стороны беременной:
- клинически суженный таз;
- гестоз, продолжающийся с 20 недели беременности и плохо поддающийся лечению;
- экстрагенитальные заболевания, которые при естественном родоразрешении приведут к значительному ухудшению здоровья;
- слабая родовая деятельность, патологически протекающий родовый процесс;
- врожденные патологии половых органов;
- перенашиваемая беременность;
- возраст за 30, особенно у рожающих впервые.
Со стороны плода:
- хроническое нарушение кровообращения между плодом и плацентой;
- раннее отхождение вод в при тазовом предлежании или возрасте первородящей за 30 лет;
- вес более 4 кг.
Показания для кесарева сечения по зрению относятся к относительным показаниям со стороны матери:
- дистрофия глазного дна;
- травма глаз;
- пережитая операция по причине отслоения сетчатки;
- миопия;
- сильная близорукость в минус семь диоптрий и больше.
Какие роды считают сложными? Классификация
Роды — это естественный физиологический процесс, но порой он протекает с различными осложнениями. В этой ситуации говорят о тяжелых или сложных родах. К ним относятся роды:
- при многоплодной беременности;
- у беременных женщин с тяжелой нефропатией, преэклампсией, эклампсией;
- сопровождающиеся акушерскими операциями — ручное обследование полости матки, использование для извлечения плода вакуум-экстракции, поворот на ножку, кесарево сечение;
- сопровождающиеся значительным кровотечением, с развитием у матери вторичной анемии;
- во время которых у женщины произошло расхождение лонного сочленения, разрывы промежности и/или шейки матки III степени;
- у женщин с заболеваниями сердечно-сосудистой системы — врожденные и приобретенные пороки сердца, ревматизм в стадии обострения, недостаточность кровообращения, гипертоническая болезнь, нарушения сердечного ритма;
- у женщин с тяжелыми экстрагенитальными заболеваниями — хронические болезни легких с проявлениями дыхательной недостаточности, амилоидоз, острая и хроническая почечная или печеночная недостаточность, болезни единственной почки, гипопластические анемии, хронический лейкоз, системная красная волчанка, активный туберкулез, ВИЧ-инфекция, среднее и тяжелое течение болезней эндокринной системы;
- которые произошли раньше 38-й недели беременности;
- после экстракорпорального оплодотворения⁵.
Кроме того, послеродовой период у некоторых женщин может протекать с развитием гнойных осложнений:
- гнойного мастита — воспаление ткани молочной железы с последующим ее гнойным расплавлением;
- сепсиса — опасное для жизни состояние, при котором происходит быстрое распространение инфекции и вовлечение в воспалительный процесс практически всех органов;
- пельвиоперитонита — воспаление брюшины малого таза;
- тромбофлебита — воспаление вен с образованием в них тромбов (кровяных сгустков);
- эндометрита — воспаление внутренней оболочки матки¹.
При развитии таких осложнений роды также относят к тяжелым.
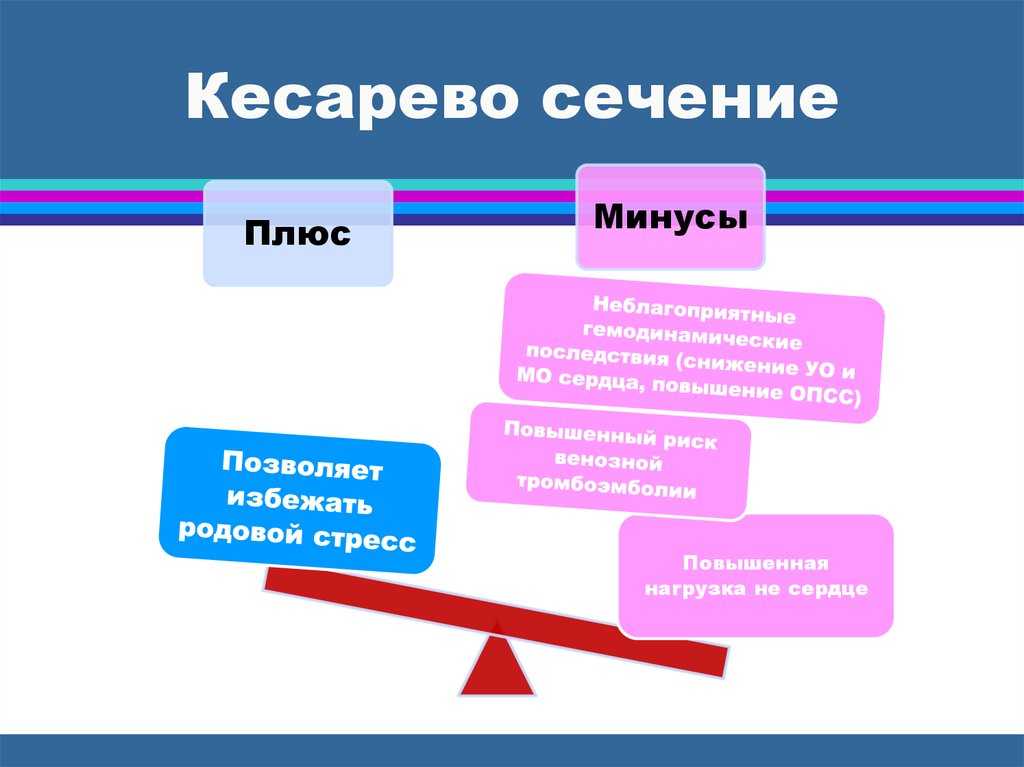
Плюсы и минусы кесарева сечения
При
абсолютных показаниях к оперативным родам сама возможность появления на свет
малыша в условиях патологического состояния матери уже можно считать чудом
медицины. Ведь при естественных родах он мог не появиться вовсе. Каждая
женщина, планирующая стать матерью, хотела бы знать, какие могут быть плюсы и
минусы при кесаревом сечении.
Преимущества
операции
Для ребенка
основной плюс состоит в отсутствии стресса, который он обязательно получит,
если будет проходить по родовым путям.
Плюсы
кесарева сечения для матери и ребенка:
- отсутствие гинекологических травм, разрывов влагалища или промежности, которые обычно сопровождают естественный процесс родов;
- возможность избежать обострения геморроя, которое неизбежно в результате потуг;
- женщине, которой было проведено кесарево сечение, вряд ли грозит опущение органов мочеполовой системы, как это может случиться после родов;
- ребенок не проходит через естественные родовые пути матери, а это значит, что он застрахован от удушья в результате обвития пуповиной или кислородного голодания;
- практически нулевые риски получения родовых травм младенцем;
- кесарево сечение длится не больше 40 минут, а роды могут затянуться на сутки;
- женщина не ощущает никакой боли в момент появления ребенка на свет;
- отсутствуют проблемы, связанные с половой жизнью в послеродовый период, раз нет травм и разрывов, значит, нет и дискомфорта.
Минусы
кесарева сечения
Основные минусы оперативных родов:
Восстановительный
период после операции намного дольше, чем после естественных родов, хотя это
индивидуальный показатель. Все зависит от показаний к проведенной операции,
возраста роженицы, исхода кесарева сечения и соблюдения женщиной всех
необходимых рекомендаций.
Чем плохо
кесарево сечение для женщин, так это возможным развитием эндометрита и
нарушением сократительной способности матки. Эти патологии влекут за собой
воспалительные процессы, чаще всего приобретающие хроническую форму.
Развитие
спаечного процесса, который в дальнейшем может стать причиной образования
опухолей и узловых миом на матке. А также развитие послеоперационной дискинезии
кишечника.
Первые дни
после операции сильно болит шов, женщине ставят обезболивающие препараты, на
фоне этого может пропасть лактация или не появиться вовсе. Для женщины это
нежелательный сценарий, в будущем может развиться опухоль в молочной железе.
Минус
кесарева сечения для ребенка в том, что его не сразу приносят матери и
прикладывают к груди. Его иммунная система еще не совершенна, а молоко матери
обладает бактерицидным свойством.
Естественное
снижение иммунитета женщин в результате оперативного вмешательства может стать
причиной развития инфекционных заболеваний мочеполовой системы.
Нарушение
кровообращения, которое неизбежно при любой полостной операции, может вызвать
образование тромбов. Послеоперационный период требует постоянного контроля
женского здоровья.
Не каждая
женщина понимает, что беременность завершена, ребенок родился и требует
внимания матери. Отсутствие естественного родового процесса может стать
психологической травмой для молодой мамы.
Следующие
роды, скорее всего, будут проведены оперативным путем. А беременеть можно не
раньше чем через два года после кесарева сечения.
Можно
сделать вывод, что при кесаревом сечении плюсы и минусы имеют индивидуальный
характер, а также возможны равные риски, как для матери, так и для ребенка.
Бесспорный
плюс для малыша в том, что для его здоровья, а тем более жизни, опасности
кесарево сечение не представляет. Наоборот, младенец застрахован от получения
родовых травм и развития детского церебрального паралича.
Больше всего
рискует женщина, но это оправданная жертва ради того, чтобы познать радость
материнства.
Рождение ребенка не всегда возможно естественным путем. Нередко акушеры прибегают к кесареву. Стоит отметить, что данный способ родоразрешения имеет положительные и отрицательные моменты. Рассмотрим подробнее кесарево сечение, плюсы и минусы такой операции, назовем показания к ее осуществлению.
Основные риски
Кесарево сечение серьезная операция, решение о которой принимает совет врачей. При положительном ответе, женщина получает на подпись документ, где указано, что она осведомлена о всех возможных рисках.
Риски для матери:
- попадание инфекции в органы малого таза;
- потеря большого количества крови;
- нарушение работы кишечника;
- воспаление легких из-за общей анестезии;
- сильные боли, сохраняющиеся в течение 2-4 недель;
- смерть роженицы.

После операции женщине понадобится много времени на восстановление, в этот период она будет оставаться в стационаре. Может возникнуть необходимость проведение еще одной операции. Например, если при кесаревом сечении был поврежден один из органов женщины.
Дети, рожденные с помощью кесарева сечения, рискуют столкнуться с заболеваниями дыхательной системы или нарушениями работы центральной нервной системы. Иногда отмечается вялость, сонливость и плохой аппетит у новорожденных. В редких случаях дети страдают из-за неаккуратности хирурга, который может поранить малыша.
Сегодня многие специалисты советуют рожать естественным путем, если это не угрожает жизни матери и ребенка. Как правило, этот совет связан с тем, что так будет лучше для малыша. При прохождении через родовой канал, у ребенка вырабатывается ряд гормонов, благодаря которым он рождается подготовленным к новой окружающей среде.

Линия отреза
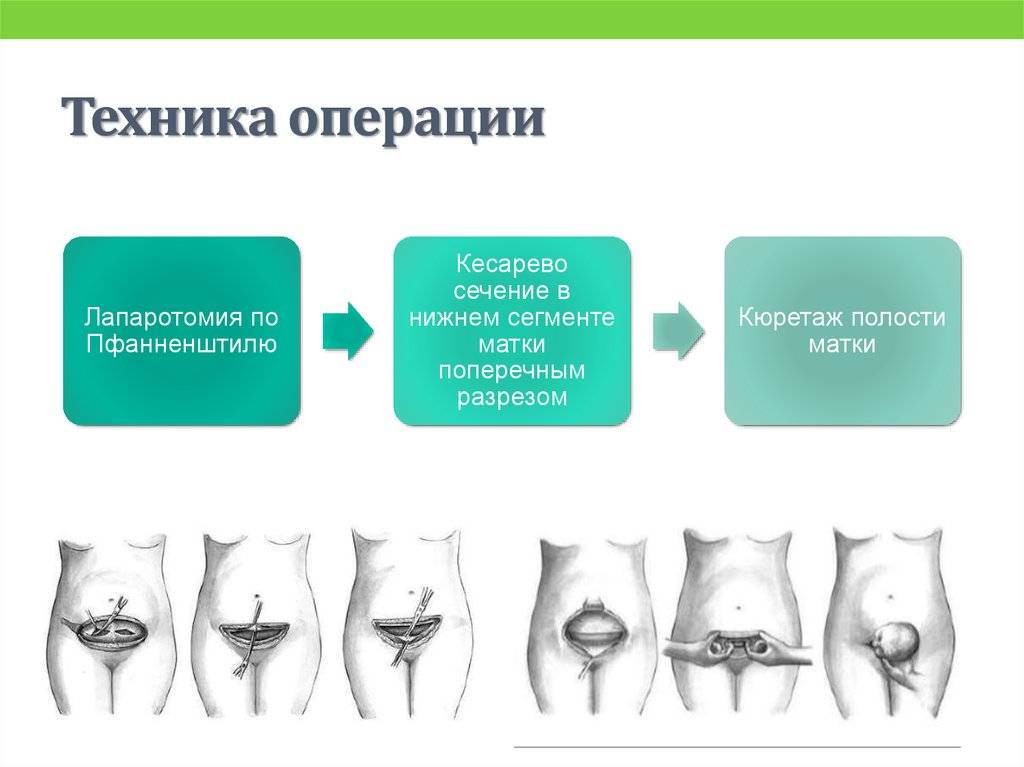
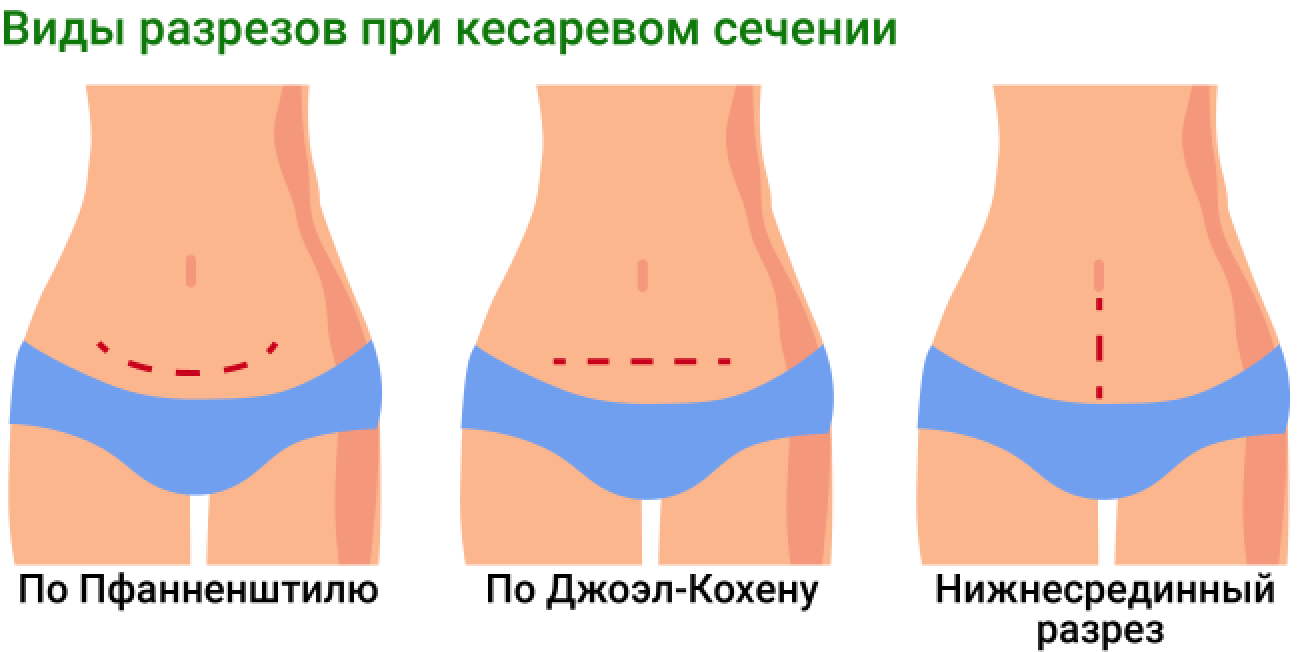
В обоих сценариях суть операции будет одинаковой: ребенка и послед врачи извлекут через сделанный на матке разрез. Однако хирургическая тактика может быть разной. Современные врачи предпочитают делать поперечный разрез (и на коже, и на матке), линия которого пролегает над лоном перпендикулярно пупку. Преимущества этого подхода не только в эстетическом эффекте, ведь такой шов не будет заметен под бикини. Врач делает поперечный разрез в нижнем маточном сегменте, при этом рассекается только соединительная ткань, а мышцы матки не затрагиваются. Шов в этой зоне хорошо заживает и почти полностью рассасывается.
Вторая версия — разрез продольный, линия которого проходит между пупком и лоном. Сделать его врачу гораздо проще, поэтому при экстренной операции он по протоколу должен прибегнуть к этому методу. Но сегодня, учитывая высокий профессионализм российских хирургов, в чрезвычайной ситуации большинство из них так же быстро и легко выполняют поперечный разрез. Все потому, что при продольном варианте рассекаются мышцы матки, поэтому рубец остается навсегда, к тому же заживает хуже и дольше. В ходе повторных родов из-за этого повышается вероятность разрыва матки, поэтому рожать второго ребенка естественным путем женщине, скорее всего, не разрешат. Поперечный же разрез такой шанс сохраняет.
Подготовка и способы обезболивания
Особенности подготовки к оперативному родоразрешению зависят от того, планово оно будет проведено или по экстренным показаниям.
Если назначено плановое вмешательство, то подготовка напоминает таковую при других операциях:
- Легкая диета накануне;
- Очищение кишечника клизмой вечером перед операцией и утром за два часа до нее;
- Исключение любой пищи и воды за 12 часов до назначенного вмешательства;
- Гигиенические процедуры (душ, сбривание волос с лобка и живота) вечером.
Перечень обследований включает стандартные общеклинические анализы крови, мочи, определение свертываемости крови, УЗИ и КТГ плода, исследования на ВИЧ, гепатиты, половые инфекции, консультации терапевта и узких специалистов.
При экстренном вмешательстве вводится желудочный зонд, назначается клизма, анализы ограничиваются исследованием мочи, состава крови и свертываемости. Хирург в операционной помещает в мочевой пузырь катетер, устанавливает внутривенный катетер для инфузии необходимых препаратов.
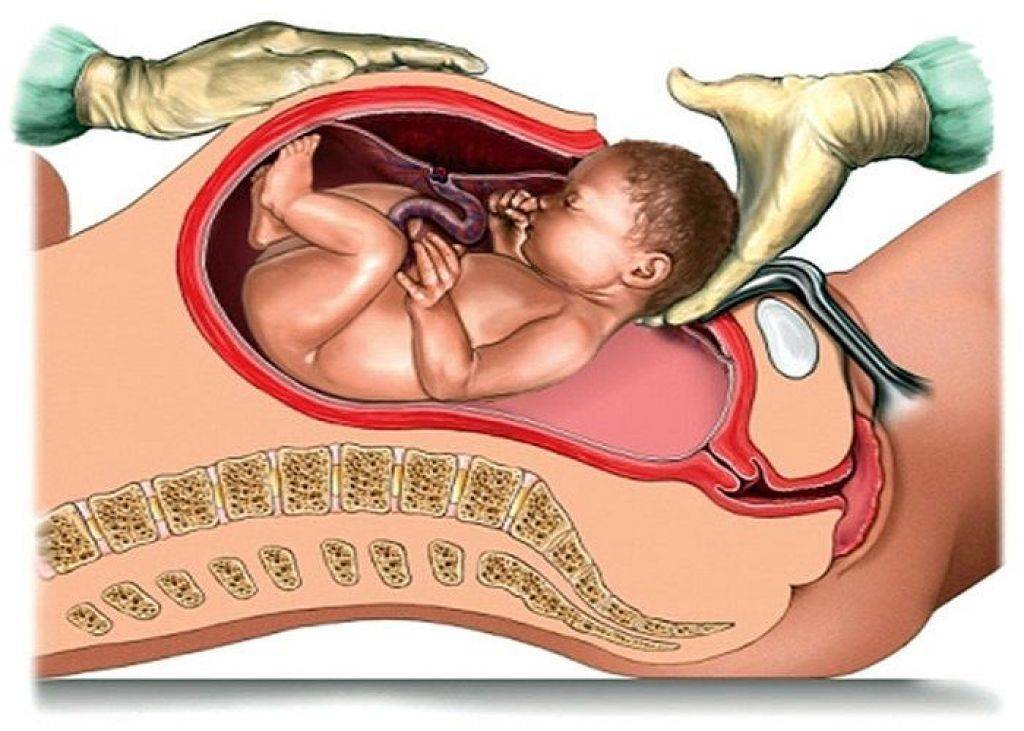
Метод анестезии зависит от конкретной ситуации, подготовленности анестезиолога и желания пациентки, если оно не идет вразрез со здравым смыслом. Одним из лучших способов обезболить кесарево сечение можно считать регионарную анестезию.
спинномозговая анестезия
Однако, не всегда есть возможность провести спинальное обезболивание, и в этих случаях акушеры идут на операцию под общим наркозом. В обязательном порядке проводится профилактика заброса желудочного содержимого в трахею (ранитидин, цитрат натрия, церукал). Необходимость разреза тканей живота требует применения миорелаксантов и аппарата искусственной вентиляции легких.
Поскольку операция чревосечения сопровождаются довольно большой кровопотерей, то на подготовительном этапе целесообразно заранее взять кровь у самой беременной и приготовить из нее плазму, а эритроциты вернуть обратно. При необходимости, женщине будет перелита собственная замороженная плазма.
Для возмещения потерянной крови могут быть назначены кровезаменители, а также донорская плазма, форменные элементы. В ряде случаев, если заведомо известно о возможной массивной кровопотере в силу акушерской патологии, во время операции через аппарат реинфузии женщине возвращаются отмытые эритроциты.
Если во время беременности диагностирована патология плода, при преждевременных родах в операционной должен присутствовать врач-неонатолог, который сможет сразу же осмотреть новорожденного и провести реанимацию в случае необходимости.
При выборе способа обезболивания акушер и анестезиолог обязательно оценивают все имеющиеся факторы риска (течение беременности, сопутствующая патология, неблагоприятно протекавшие предыдущие роды, возраст и т. д.), состояние плода, вид предполагаемого вмешательства, а также желание самой женщины.
В чем разница между экстренным и плановым кесарево сечением
Экстренное – проводится во время естественных родов, если возникли проблемы, и жизнь матери и ребенка находится под угрозой. Плановое – врач назначает плановое кесарево сечение, если подозревает, что естественные роды будут небезопасны.
Между двумя подходами имеются и другие различия:
1. При плановом кесаревом сечении применяется эпидуральная анестезия, благодаря которой роженица может взять новорожденного на руки сразу после окончания операции. При экстренном используется наркоз.
2. Различаются и разрезы: при плановом делается поперечный, а при экстренном – вертикальный, чтобы быстрее достать малыша.
3. При экстренном кесаревом сечении ребенок сразу после родов может испытывать гипоксию, в то время как при плановом это случается редко.
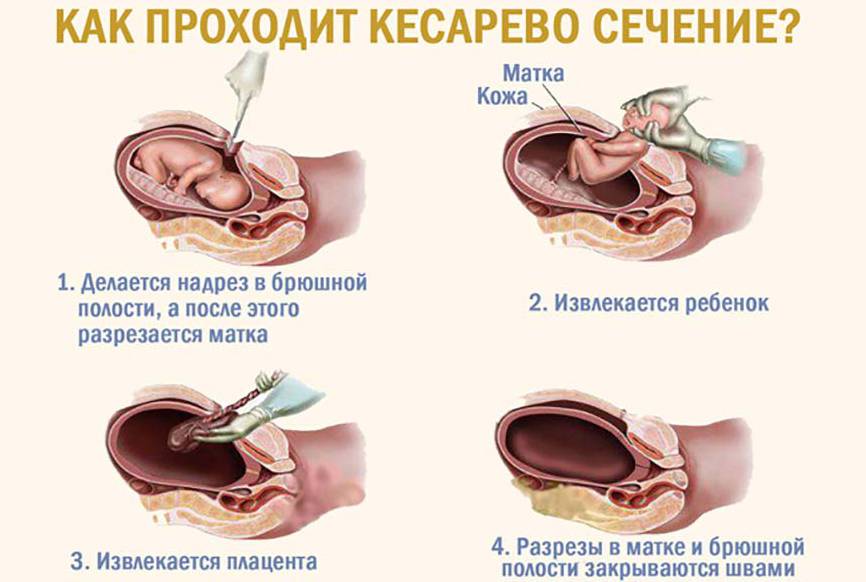
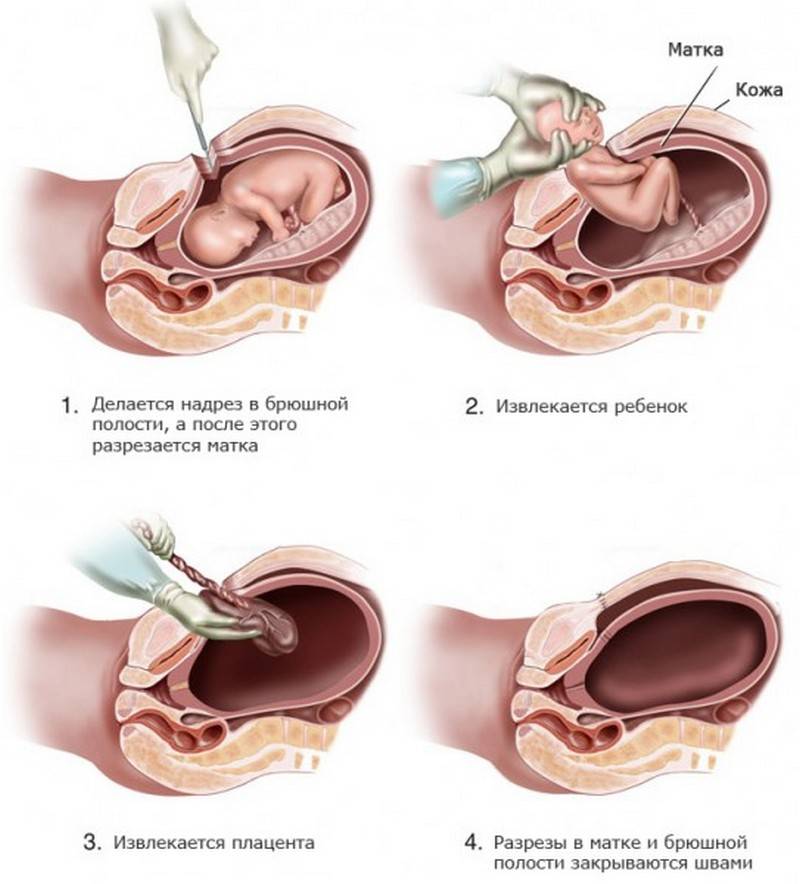
Разрез брюшной полости и извлечение малыша занимает около 10 минут. Однако затем врачам требуется убрать послед, перевязать сосуды и зашить разрез. Для сокращения матки используется окситоцин или любое другое средство, которое подается в капельницу. В целом операция занимает не более часа. Если врачи качественно выполняют свою работу, то проходит она безболезненно. Но не стоит идти на операцию без серьезных медицинских показаний.
Смотрите, как интересно получается в наших примерах: одна и та же операция – удаление желчного пузыря – может быть и экстренной, и срочной, и плановой!
Если человек, почувствовав боль в правом подреберье, быстро обращается за медицинской помощью, есть большой шанс, что снять приступ удастся с помощью консервативного лечения.
А сняв приступ желчнокаменной колики, доктора предложат пациенту удалять желчный пузырь в плановом порядке, после обследования и подготовки.
Если же приступ болей купировать консервативными методами не удалось, и состояние больного не улучшается, ему будет предложена срочная операция удаления желчного пузыря.
Если же пациент поступает в больницу в уже запущенном состоянии, когда уже развился гангренозный холецистит, с разрывом желчного пузыря и излиянием гноя в брюшную полость, ему произведут экстренную операцию удаления желчного пузыря.
Операцию для спасения жизни. И времени на обследование и подготовку к операции практически не будет.
Зачем я все это вам рассказываю? Причина есть и достаточно серьезная. Но об этом – в следующей статье! А пока я желаю вам, чтобы в вашей жизни было все хорошо подготовленным и запланированным. А неожиданности? Конечно, пусть будут и они, но только приятные!
Больничный после сложных родов
После сложных родов женщине предоставляется больничный лист на 86 дней, а в случае рождения ею двух и более детей — на 110 календарных дней.
Перечень родов, которые относятся к сложным, представлен в Федеральном законе № 01–97 «О внесении изменений и дополнений в Кодекс законов о труде» от 23 апреля 1997 года. В случае если роды представляли серьезную угрозу жизни женщины, но не были связаны с перечисленными в документе состояниями, вопрос о предоставлении продленного послеродового отпуска решается комиссией, в состав которой входят лечащий врач, руководитель родильного дома и профильный специалист.
Почему первые роды самые сложные
Существует расхожее мнение, что повторные роды протекают значительно легче первых. Люди, далекие от медицины, объясняют это тем, что организм матери уже хорошо знаком с родовым актом, и поэтому он протекает без «ошибок и сбоев». Но это мнение ошибочно. С каждой последующей беременностью тонус матки снижается. Это становится причиной повышенного риска тазовых предлежаний и кровотечений в послеродовом периоде.
Важно!
При повторных беременностях многие женщины считают себя достаточно опытными и отказываются от регулярного врачебного наблюдения. В результате осложнения беременности остаются своевременно невыявленными, что повышает риск трудных родов.
Между первыми и повторными родами существуют определенные отличия:
- Срок родов. Первые роды обычно наступают на 40–41 неделе гестации, а повторные — на 38–40 неделе.
- Длительность родов. У первородящих раскрытие шейки матки происходит со скоростью 1 см в час. При повторных родах — 1,5–2 см в час, что оказывает существенное влияние на длительность родового акта. При первой беременности он продолжается 9–11 часов, а при повторных — 6–8 часов.
- Вес плода. В большинстве случаев у повторнородящих рождаются более крупные дети. Это может стать причиной сложных родов.
- Болезненность. Повторнородящие женщины во многих случаях отмечают, что схватки носят более интенсивный характер, хотя и продолжаются меньшее время.
- Послеродовой период. При кормлении грудью в организме матери происходит выделение гормона окситоцина. Он способствует усилению лактации, вызывает сокращения матки. После первых родов эти сокращения женщиной практически не ощущаются, а после повторных нередко бывают настолько болезненными, что требуют применения спазмолитических и обезболивающих лекарственных препаратов.
Несмотря на все эти особенности, которые отмечают специалисты, процесс родов всегда индивидуален. Как будут проходить роды в первую очередь зависит не от их количества, а от особенностей развития плода и течения беременности, наличия у женщины соматических заболеваний и предрасположенности к тяжелым родам.
Осложнения после обезболивания
Осложнения родов могут быть связаны с анестезиологическими мероприятиями, в частности, с применением эпидуральной анестезии. К ним относятся:
- недостаточная блокада болевой чувствительности;
- снижение уровня артериального давления у матери;
- постпункционная головная боль — связана с ошибочной пункцией врачом твердой мозговой оболочки.
По данным статистики, эпидуральная анестезия чаще используется у первородящих. Она способствует увеличению продолжительности родового акта, частоты экстренных кесаревых сечений. Эпидуральная анестезия должна проводиться только при условии тщательного мониторинга состояния роженицы и плода на протяжении всего родового акта¹³.
Различие операций
Так как плановое кесарево сечение планируется задолго до родов, а экстренное проводится в срочном порядке, между двумя типами одной и той же операции существуют некоторые различия:
Экстренное кесарево сечение
Плановое кесарево сечение
Анестезия
Требуется быстрое обезболивание, поэтому зачастую выбор падает на общий наркоз.
Чаще используется эпидуральная анестезия
Разрез
Чаще продольный (от пупка к лобковой кости), так как такой тип разреза дает лучший доступ ко внутренним органам.
Практически всегда поперечный.
Инфицирование
Высокий риск инфицирования и осложнений. В ходе и после проведения операции женщине назначаются антибиотики.
Низкий риск инфицирования и осложнений.
Психологическое состояние матери
Нестабильно. Женщина готовилась к естественным родам, поэтому после проведенной операции может начать ощущать себя несостоявшейся женщиной, плохой матерью
Важно, чтобы рядом был близкий человек, способный поддержать. Возможно, потребуется помощь психолога.
Стабильно
У роженицы было время психологически подготовиться к предстоящей операции, осознать необходимость ее проведения.