Что-то из новенького
Последние записи сайта
Частые проблемы
Мигрень
Инфаркт
Артериальное давление
Отравление
Температура: как быстро сбить в домашних условиях
Укусы насекомых: как распознать, что делать
Анафилактический шок
Ожоги
Остановка дыхания, АПНОЭ — симптомы, причины, помощь
Кровотечение
Переломы
Инсульт
Как на самом деле влияет алкоголь на время реакции водителя за рулём
На сайте частного нарколога вы можете узнать много полезной информации и влиянии алкоголя и наркотических веществ на организм человека, в том числе на его реакцию. А также здесь вы можете круглосуточно вызвать в прайсе.
Подробнее

Какое время вывода алкоголя из организма человека и как ускорить вывод спиртного
В среднем время выведения спиртного из организма составляет -12 часов. Однако время может меняться в зависимости от количества выпитого, способности человека перерабатывать компоненты спирта и наличия/отсутствия у него алкогольной зависимости.
Подробнее

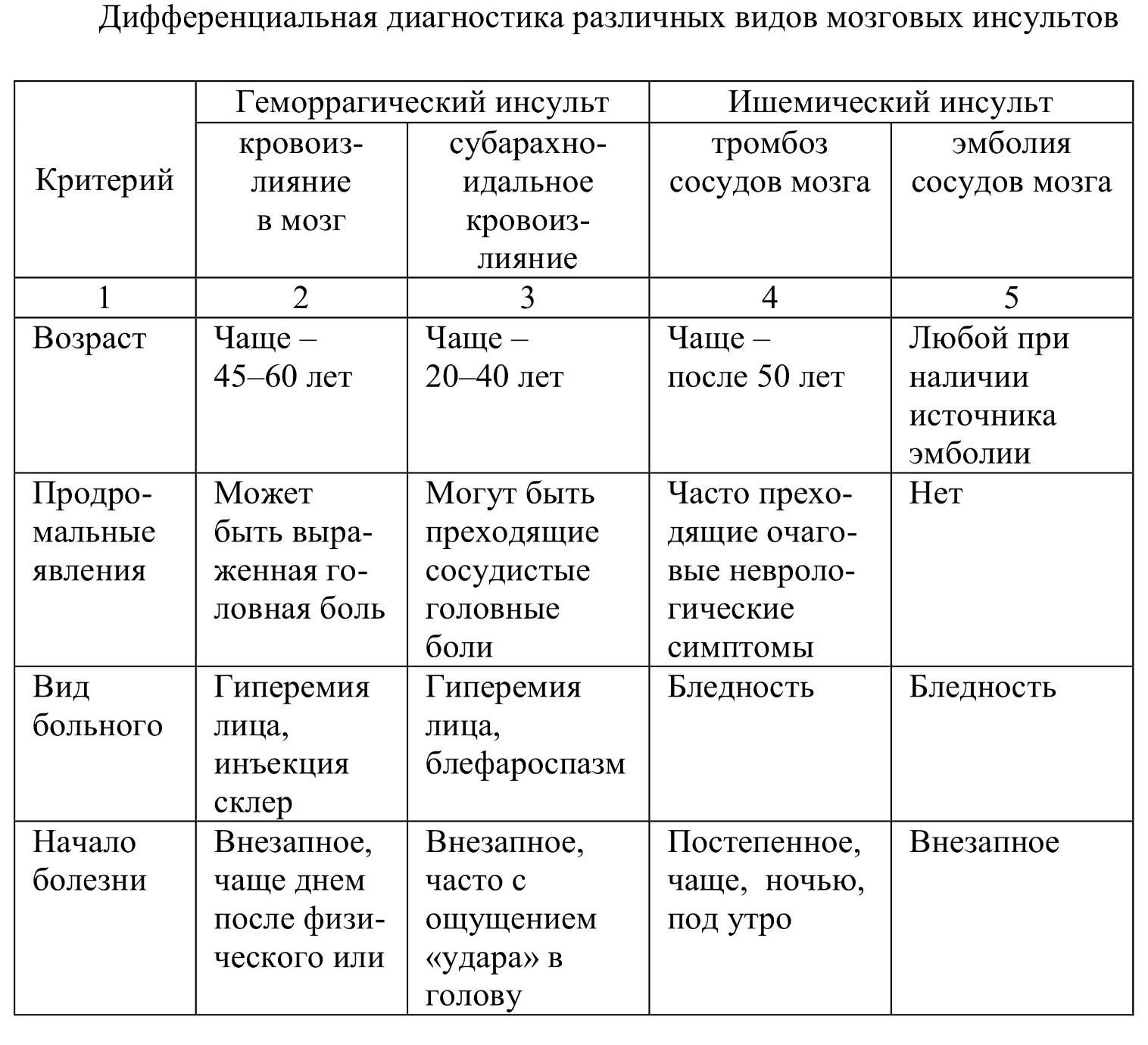
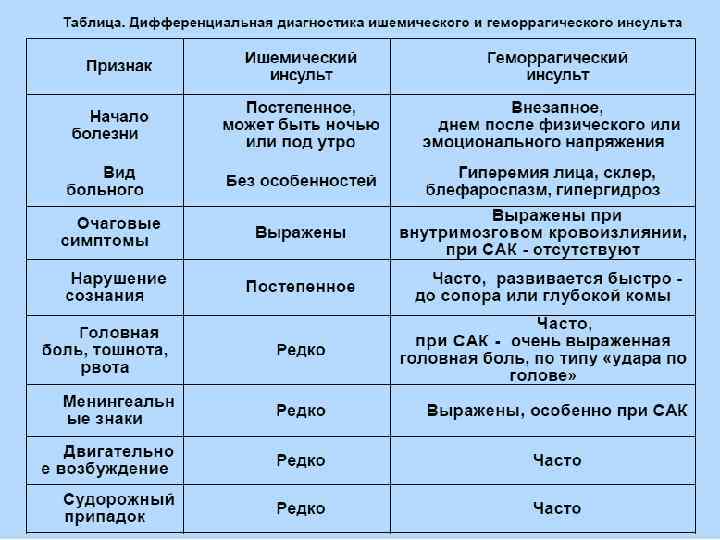
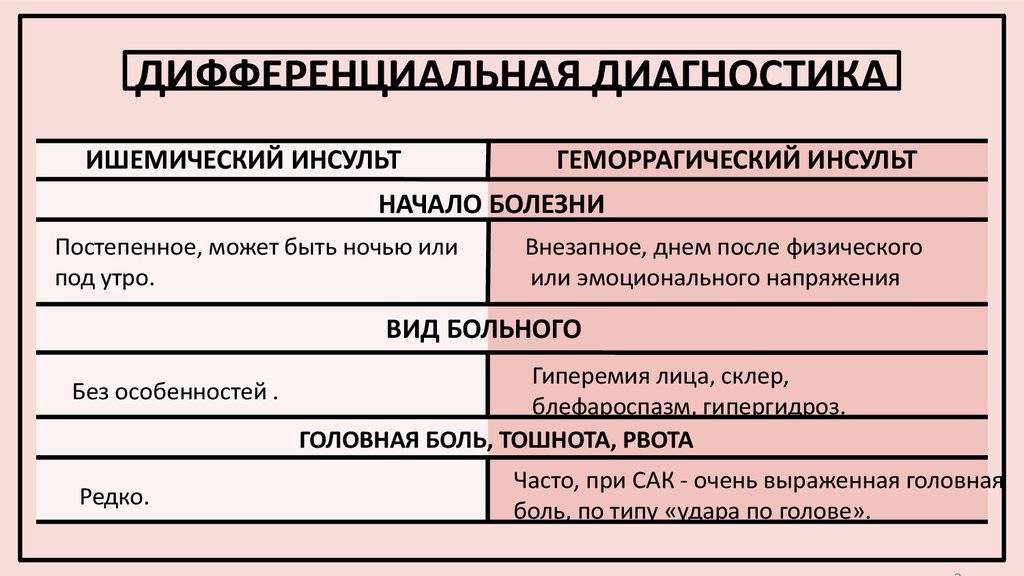
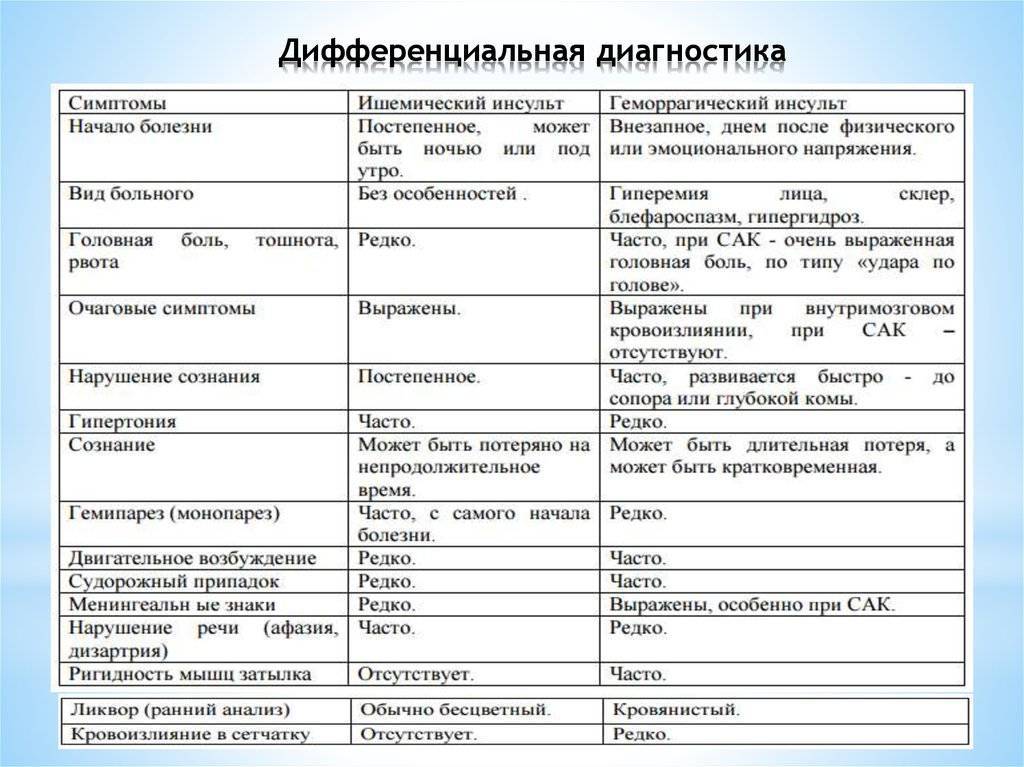
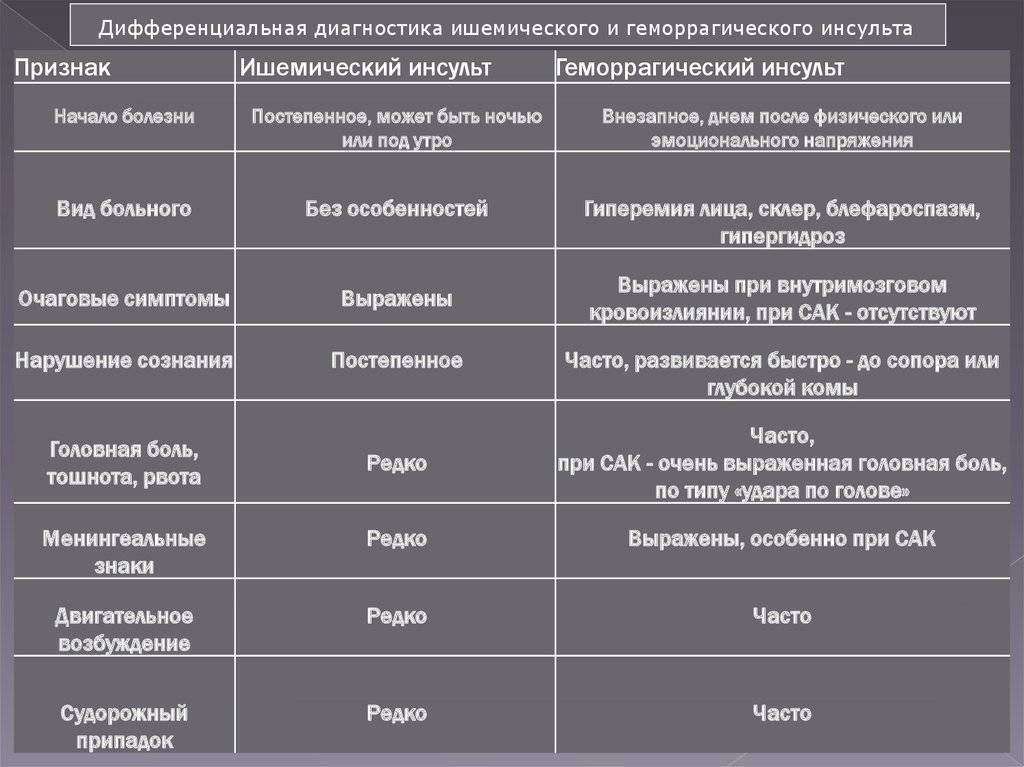
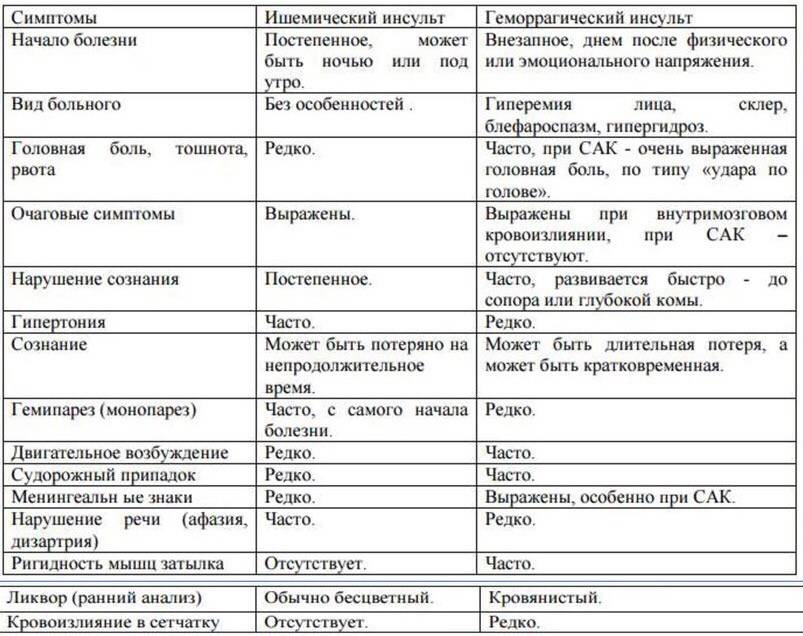
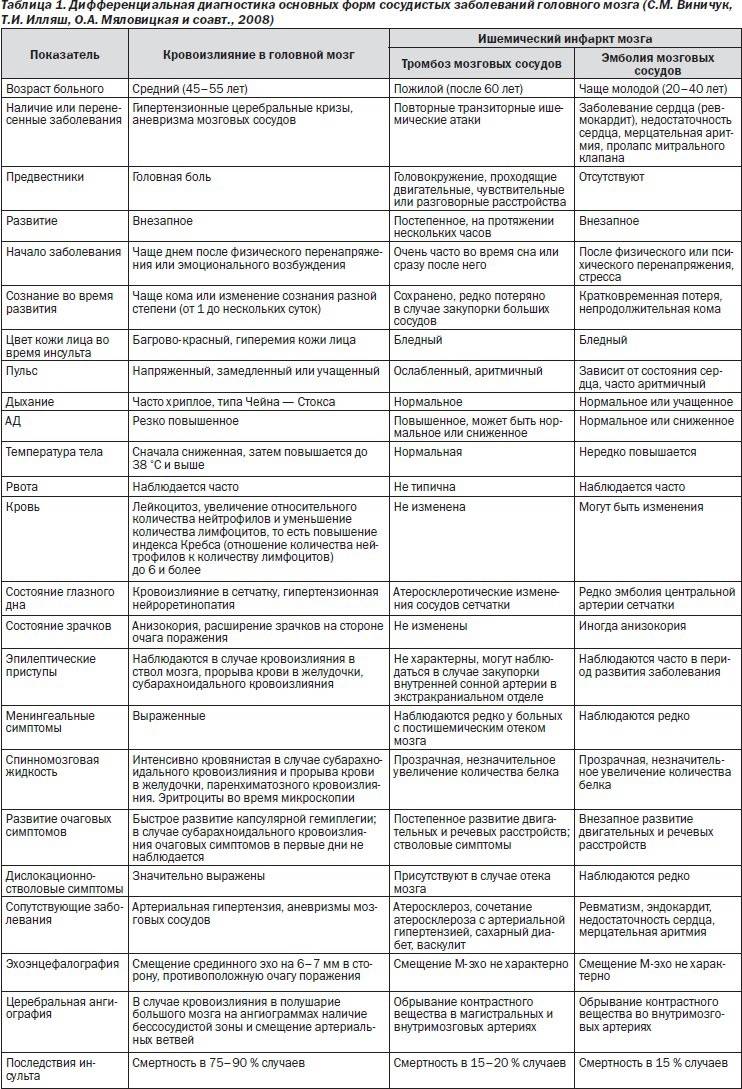
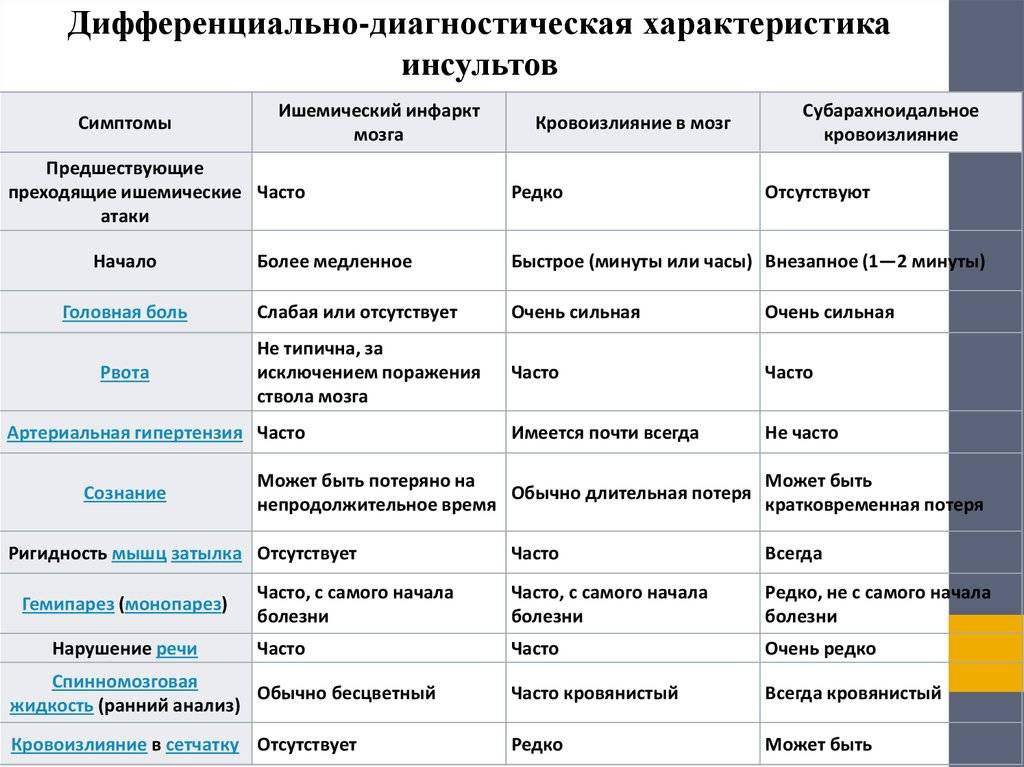
Характеристика понятий
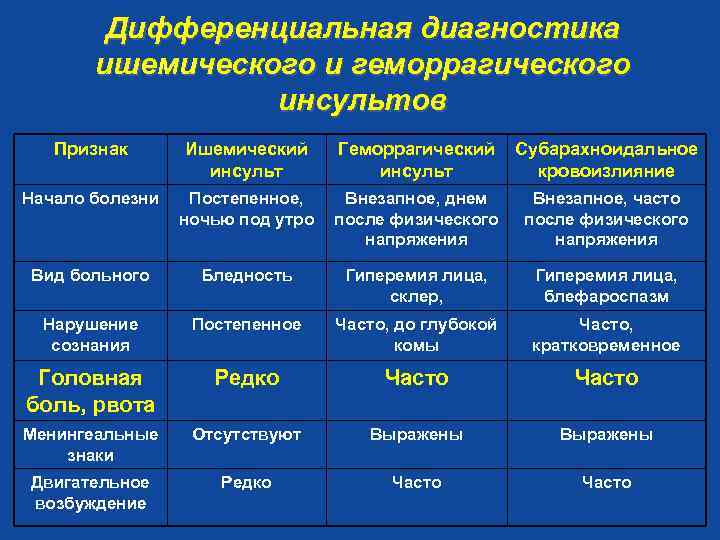
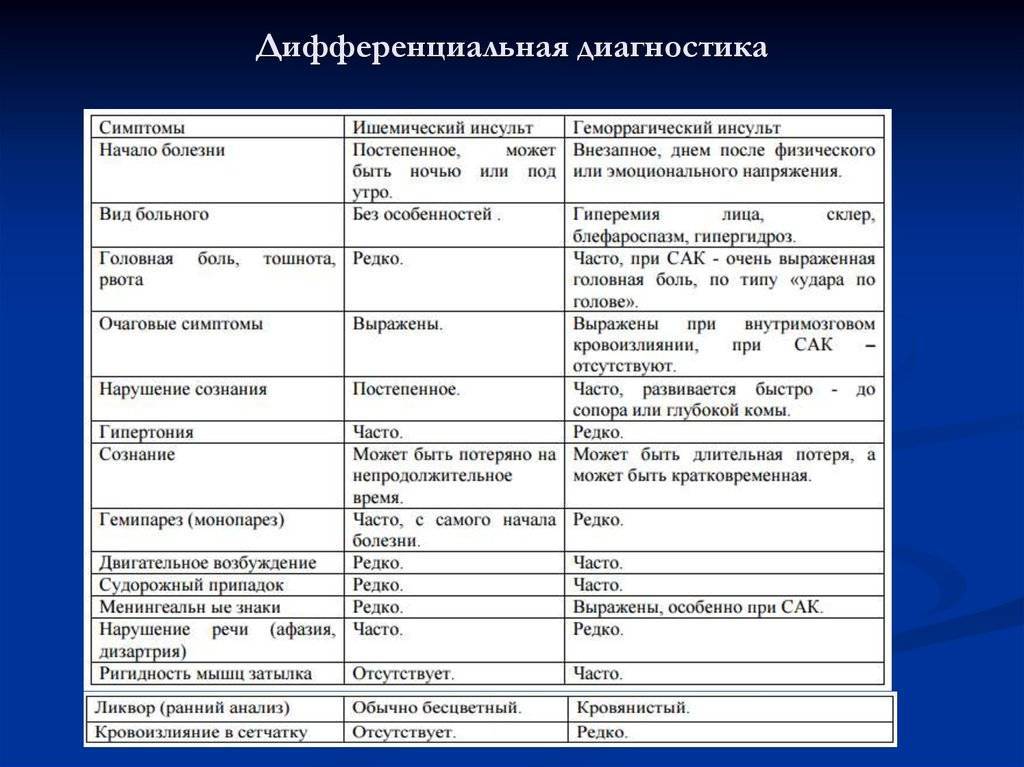
Ишемический инсульт является следствием внезапной закупорки артерии оторвавшимся тромбом, геморрагический – разрыва сосуда с последующим кровоизлиянием в полость мозга. И первое, и второе состояние без своевременно оказанной помощи несет чрезвычайно опасные последствия, самым страшным из которых является летальный исход.
Каждый из видов инсульта имеет свои особенности:
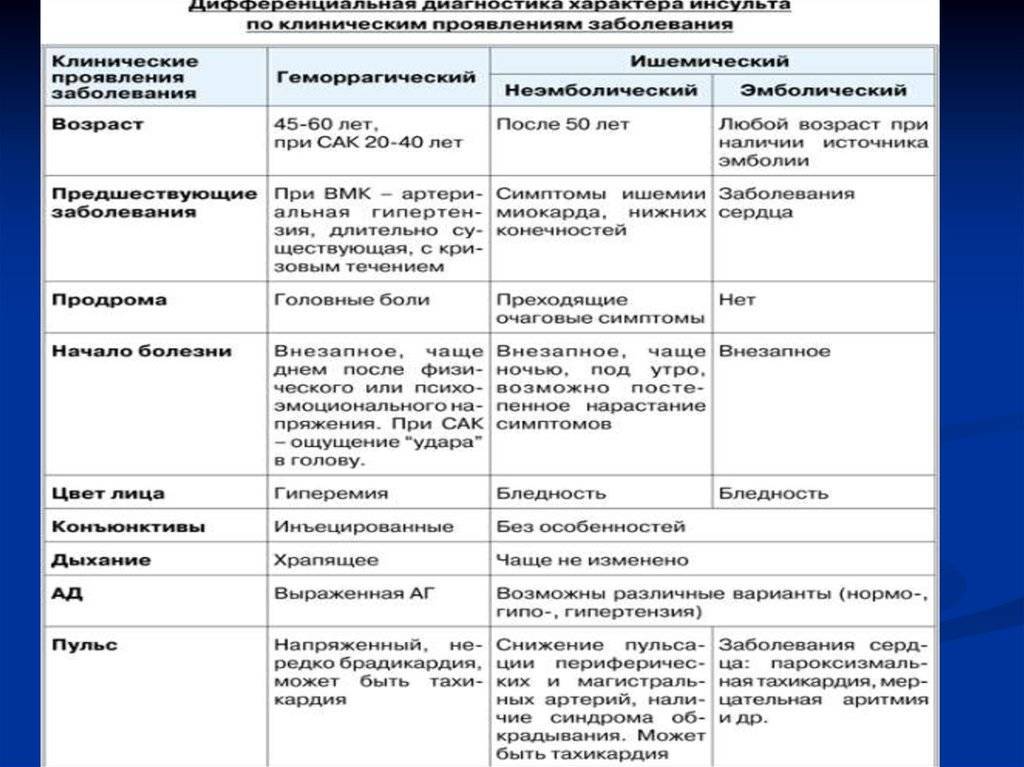
- Ишемический. Распространенное заболевание, которому подвержены в большей степени пожилые люди (от 60 лет). Внезапной закупорке сосудов предшествуют длительно текущие заболевания: сахарный диабет, хроническая гипертония, аритмия, пороки сердечной мышцы. Оторвавшийся тромб перекрывает просвет артерии, в результате чего клетки мозга испытывают кислородное голодание и отмирают. В некоторых случаях инфаркт мозга происходит по причине закупорки сосудов воздушными пузырьками, сдавливания тканей опухолью или нанесения механической травмы.
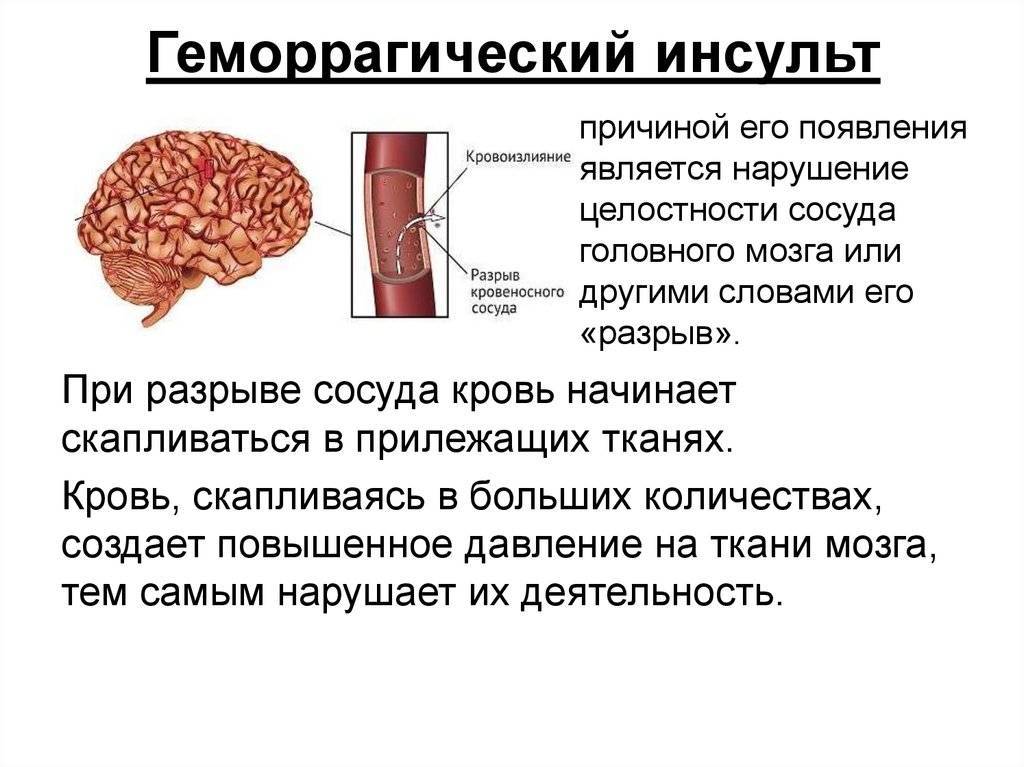
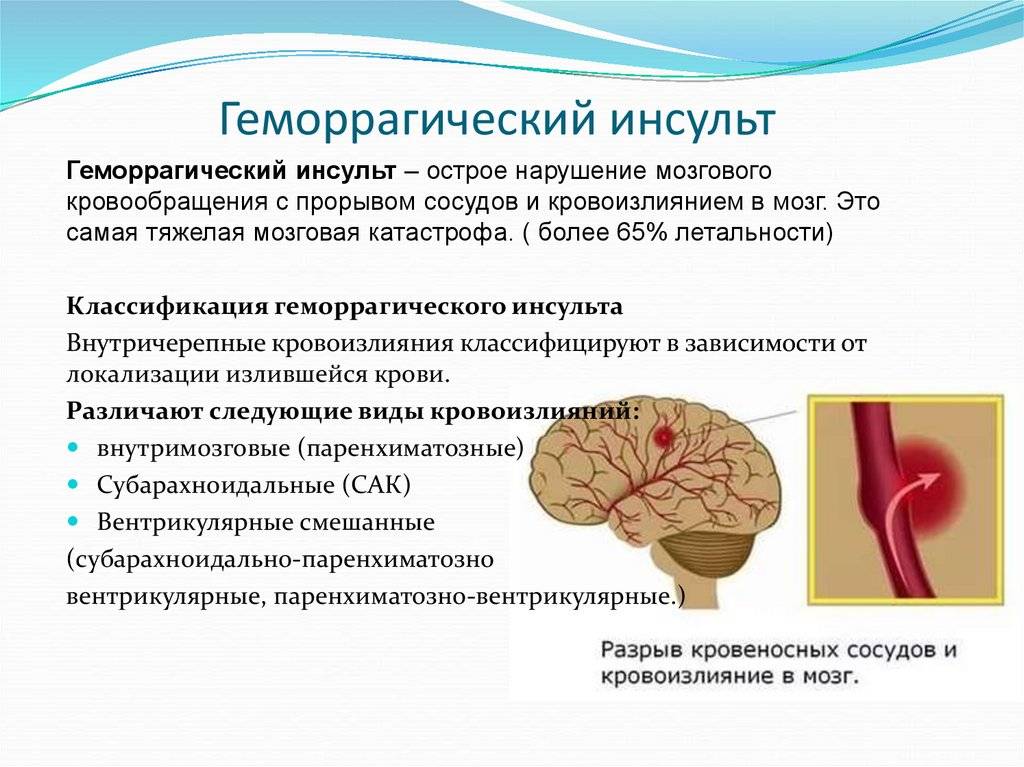
- Геморрагический. Более редкая разновидность инсульта, но намного опаснее – около 50% случаев заканчиваются смертью, большинство выживших остаются инвалидами до конца жизни. От острого кровоизлияния в мозг страдают люди среднего и старшего возраста (от 45 лет). Разрыв сосудов происходит на фоне хронического атеросклероза, гипертонии, других сердечно-сосудистых заболеваний. В зависимости от места локализации прорыва различают несколько разновидностей патологии: паренхиматозный, вентрикулярный, субкортикальный, субрахноидальный и смешанный инсульт.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%. Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года. Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы. В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи. Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия. От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.

При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется. При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление. Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
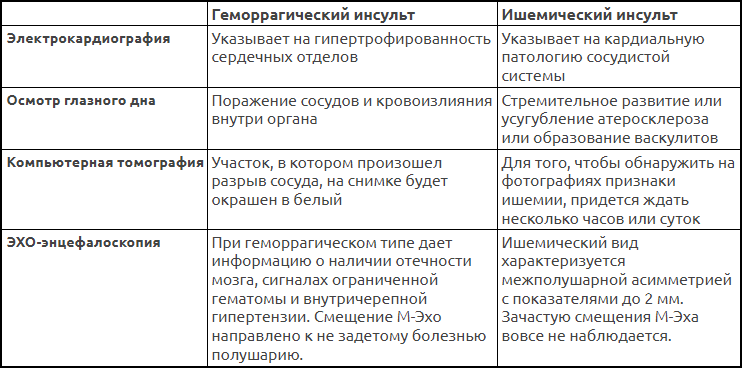
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
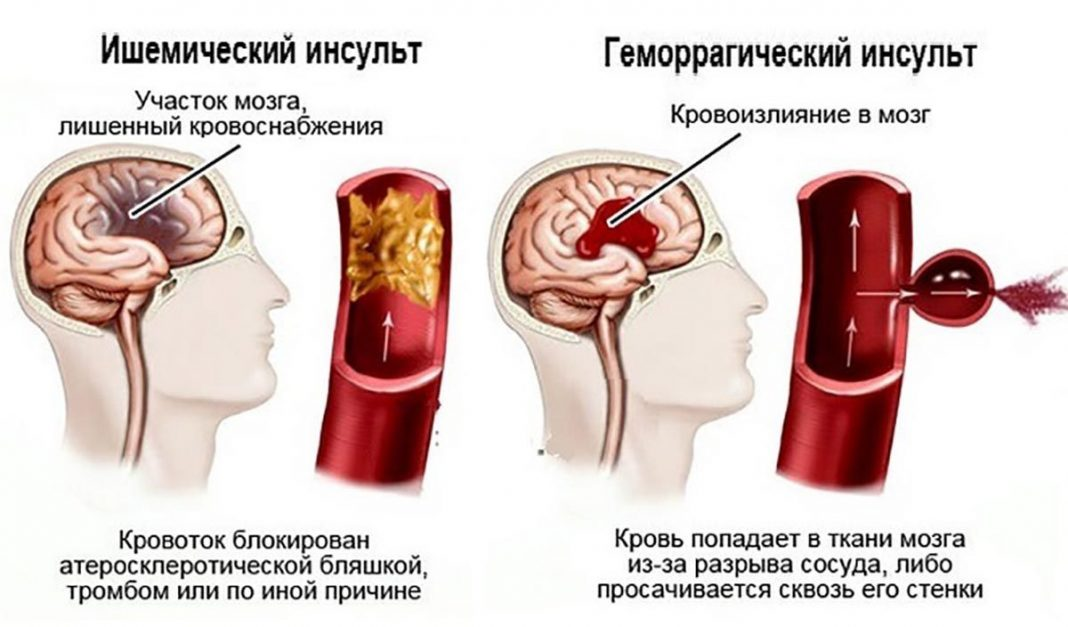
Ишемия
Такой тип мозговой катастрофы как инсульт ишемический, происходит вследствие закупорки сосуда тромбом. В результате остановки кровообращения возникает зона некроза, а вокруг нее – зона пенумбры (ишемической полутени), значительно превышающая зону некроза по размеру. В зависимости от обстоятельств и срочно начатого лечения (эффективного тромболизиса) ишемическая полутень может восстановить свои функции, но может и окончательно погибнуть, присоединившись к зоне некроза. Для ишемического инсульта характерны следующие особенности:
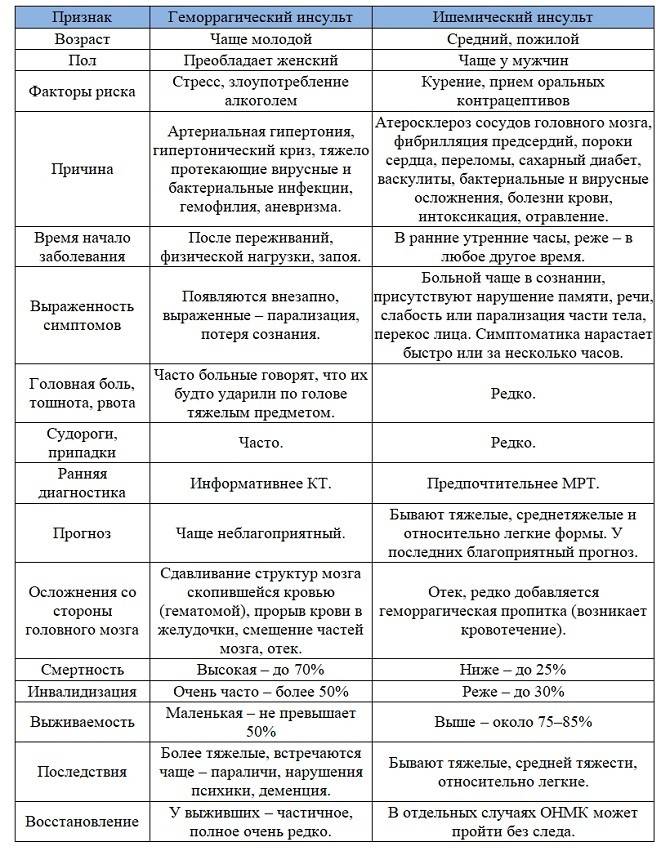
- средний и пожилой возраст пациента;
- сопутствующие заболевания – атеросклероз, артериальная гипертония (гипертоническая болезнь), сахарный диабет;
- повышенное содержание холестерина в крови;
- инсульту могут предшествовать транзиторные ишемические атаки – состояния, при которых нарушения чувствительности, движения и речи полностью восстанавливаются в течение 24 часов.
Как правило, инсульт развивается на фоне повышенного артериального давления, которое способствует отрыву тромба. Тромб «пролетает» из крупных артерий в сосуды более мелкого калибра. Наконец, он застревает в одной из артерий, чаще всего – в средней мозговой артерии, формируя клиническую симптоматику.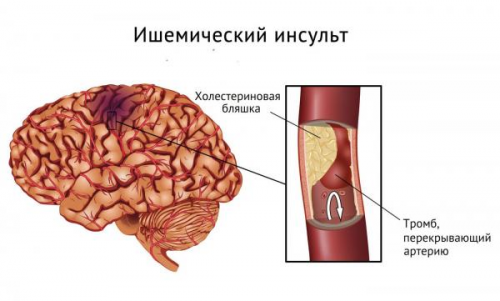
Наиболее частыми источниками тромбов являются бляшки в области бифуркации (разделения) общей сонной артерии на внутреннюю и наружную, крупные отложения холестерина в аорте, а также в ушках предсердий. Последнее место наиболее коварно, поскольку незаметно при проведении УЗИ сердца, и увидеть его можно только при чреспищеводной эхокардиографии.
Первая помощь при инсульте
При инсульте наиболее важно доставить человека в специализированную больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов. Следует учитывать, что не все больницы, а только ряд специализированных центров приспособлен для оказания правильной современной помощи при инсульте
Поэтому попытки самостоятельно доставить больного в ближайшую больницу при инсульте зачастую неэффективны, и первым действием является звонок в экстренные службы для вызова медицинского транспорта.
До приезда скорой помощи важно не давать больному есть и пить, поскольку органы глотания могут оказаться парализованными, и тогда пища, попав в дыхательные пути, может вызвать удушье. При первых признаках рвоты голову больного поворачивают на бок, чтобы рвотные массы не попали в дыхательные пути
Больного лучше уложить, подложив под голову и плечи подушки, так чтобы шея и голова образовывали единую линию, и эта линия составляла угол около 30° к горизонтали. Больному следует избегать резких и интенсивных движений. Больному расстегивают тесную мешающую одежду, ослабляют галстук, заботятся о его комфорте.
В случае потери сознания с отсутствующим или агональным дыханием немедленно начинают сердечно-лёгочную реанимацию. Её применение многократно увеличивает шансы больного на выживание. Определение отсутствия пульса больше не является необходимым условием для начала реанимации, достаточно потери сознания и отсутствия ритмичного дыхания. Ещё больше увеличивает выживаемость применение портативных дефибрилляторов: будучи в общественном месте (кафе, аэропорт, и т. д.), оказывающим первую помощь необходимо осведомиться у персонала о наличии у них или поблизости дефибриллятора.
Как восстановиться после инсульта
Реабилитация — это важный аспект лечения. Она направлена на то, чтобы защитить от разрушения функционирующие участки головного мозга и предупредить повторный приступ.
Физиотерапия
После болезни можно восстановиться с помощью физиотерапевтического лечения и комплекса упражнений. Если после инсульта нарушилась речь, то дополнительно нужно заниматься с логопедом.
Физиотерапия включает в себя:
- массаж;
- иглоукалывание;
- рефлексотерапия
Основная цель процедур — восстановить двигательную активность и вернуть элементарные навыки самообслуживания. Длительность физиотерапевтических процедур и частоту их проведения определяет врач.
ЛФК — реабилитация после инсульта в домашних условиях
ЛФК подразумевает регулярное выполнение упражнений для снятия мышечного тонуса. Вначале больным рекомендуют пассивные упражнения (с помощью близких), а затем уже переходят к более динамичным.
Пассивные упражнения начинают с крупных суставных сочленений. Такая нагрузка показана лежачим пациентам и тем, кто перенес паралич.
Активная нагрузка выполняется в строгой последовательности:
- В положении лежа. Пациенту нужно: сгибать руки в локтях, выполнять круговые движения руками, сжимать и разжимать пальцы рук.
- В положении сидя. Их делают через 1-1,5 месяц после операции. Комплекс включает в себя: сидение на табурет, круговые движения головой, наклоны, медленные прогибания позвоночника, подъем ног (правой и левой поочередно).
- В положении стоя. Целью комплекса является обучения человека ходьбе. Комплекс включает в себя: упражнения на равновесие, махи ногами, приседания, наклоны корпуса вправо и влево.
Диета
Работоспособность сердечно-сосудистой системы зависит от питания. В реабилитационноме периоде нужно соблюдать диету, чтобы улучшить обмен веществ в организме.
Основные правила диеты:
- Отказаться от кофе и крепкого чая.
- Не употреблять жирные и соленые блюда.
- Исключить из рациона маринады, копчености и консерваци.
- Минимизировать потребление сладостей и сахаров.
- Ввести в рацион больше ягод, фруктов и овощей. После инсульта особенно полезна клюква и брусника. На основе ягод делают компоты, морсы и кисели. Ягоды улучшают проходимость сосудов и препятствуют развитию атеросклероза.
- Использовать нерафинированное подсолнечное масло.
- Есть малыми порциями часто.
В реабилитационном периоде важно есть много красных и зеленых овощей. Они содержат витамины и микроэлементы, которые повышают эластичность сосудов
Лечение и реабилитация
Лечение пациент получает в стационаре. Всех больных с подозрением на инсульт госпитализируют в экстренном порядке. Оптимальным сроком для оказания медицинской помощи являются первые 3 часа после случившейся мозговой катастрофы. Человека помещают в реанимационное отделение неврологического стационара. После того как острый период будет преодолен, его переводят в блок ранней реабилитации.
До момента установки диагноза проводится базисная терапия. Больному корректируют артериальное давление, нормализуют сердечный ритм, поддерживают необходимый уровень pH крови. Для уменьшения отека головного мозга назначают диуретики, кортикостероиды. Возможна трепанация черепа, позволяющая уменьшить степень компрессии. При необходимости пациента подключают к аппарату искусственного дыхания.
Обязательно направляют усилия на устранение симптомов инсульта и на облегчение состояния больного. Ему назначают препараты для снижения температуры тела, антиконвульсанты, противорвотные средства. Используют лекарственные средства, обладающие нейропротекторным действием.
Патогенетическая терапия основывается на виде инсульта. При ишемическом поражении головного мозга необходимо как можно быстрее восстановить питание пораженной области. Для этого больному назначают препараты, рассасывающие тромбы. Возможно их удаление механическим путем. Когда тромболизис реализовать не удается, пациенту назначают Ацетилсалициловую кислоту и вазоактивные препараты.
При инсульте крайне важно оказать своевременное лечение поврежденных участков мозга. Курсовое применение препарата ускоряет процесс восстановления клеток мозга после инсульта, даже при нарушенном кровообращении или гипоксии
Это позволяет добиться скорейшего восстановления памяти, мышления, речи, глотательного рефлекса и восстановления других функций повседневной деятельности. Глиатилин положительно влияет на передачу нервных импульсов, защищает клетки мозга от повторных повреждений, что предотвращает риск повторного инсульта.
Препарат хорошо переносится пациентами, противопоказан к применению беременными, кормящими женщинами и людьми с повышенной чувствительностью к холина альфосцерату.
Курсы нужно будет проходить регулярно. Обязательно нужно заниматься лечебной физкультурой, проходить физиотерапию, посещать массажиста. Многим больным после перенесенного инсульта приходится в течение долгого времени восстанавливать двигательные навыки, учиться самостоятельно себя обслуживать.
Родные и близкие должны оказывать больному поддержку, не оставлять его один на один с проблемой. К работе подключают психологов. Часто требуются занятия с логопедом.
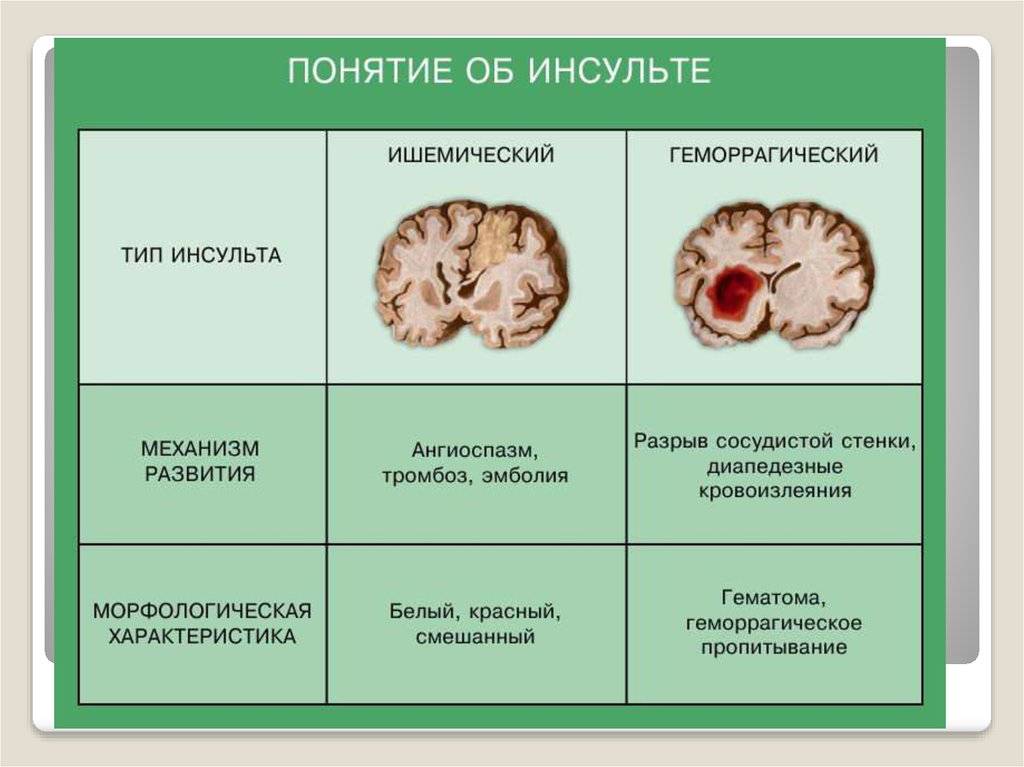
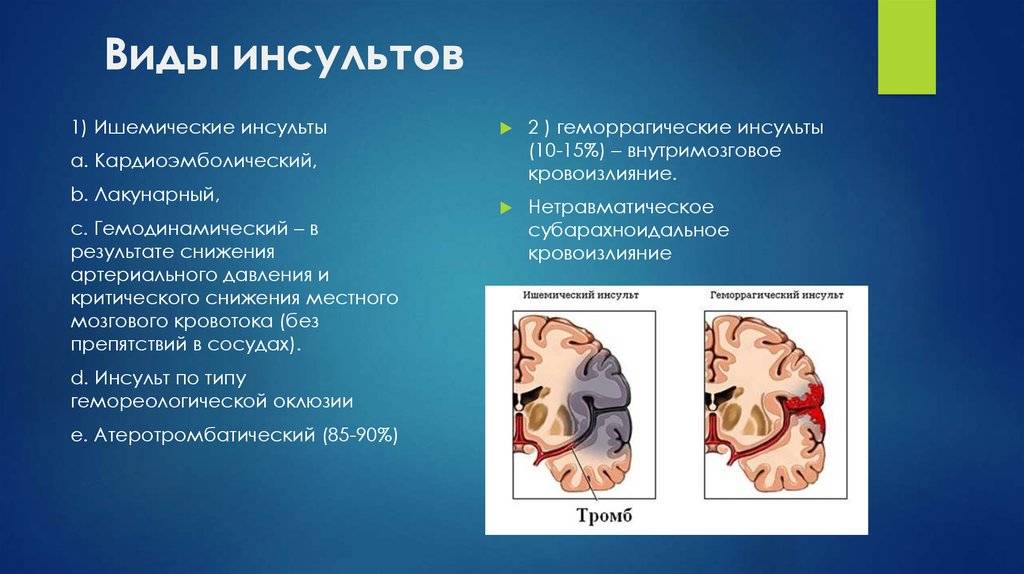
Виды инсульта
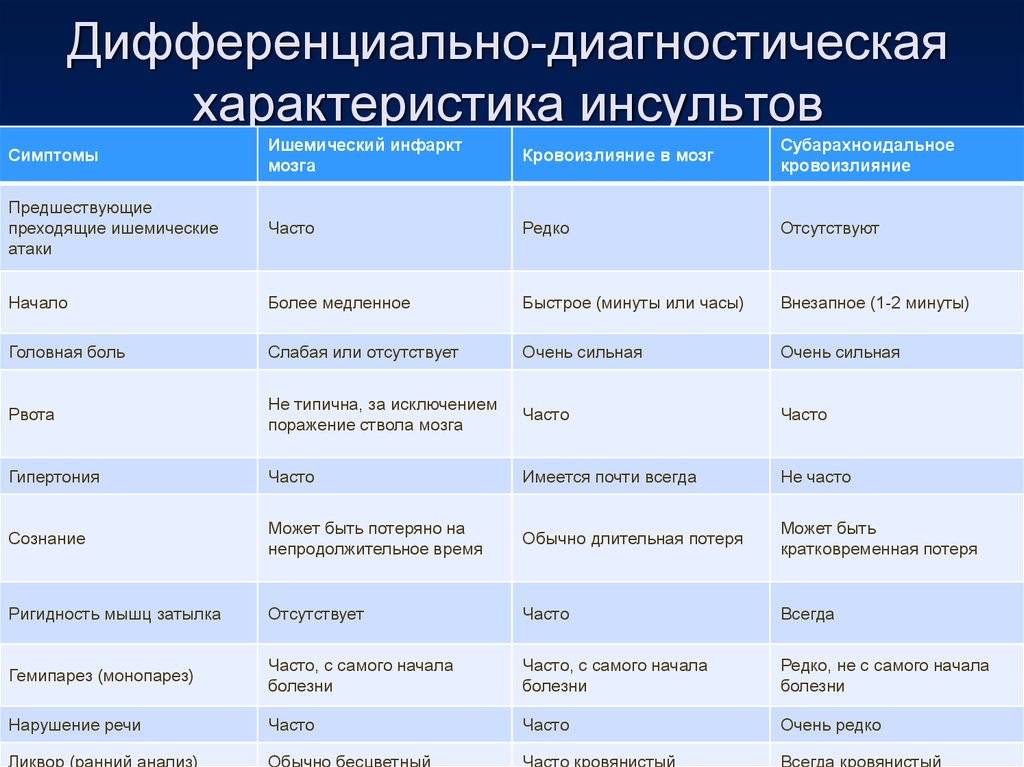
Инсульт – это острое нарушения мозгового кровообращения, симптомы которого сохраняются более одних суток. Если все внезапно возникшие симптомы в течение суток исчезают, то мы говорим не об инсульте, а о транзиторной ишемической атаке (ТИА). Инсульт — одна из ведущих причин смертности и наступления инвалидности в всем мире. Его последствия зависят от того, как быстро пациент получил медицинскую помощь. Если больной был доставлен в стационар в течение трех-шести часов от начала приступа, шансы на благоприятный исход будут высоки. Если время упущено, велика вероятность необратимых неврологических последствий и даже летального исхода. По данным отчета, опубликованного в 2019 году, каждые четвертый человек перенесет инсульт в течение жизни. Ежегодно в мире прогнозируется развитие 9,6 миллионов инсультов, при этом 85% случаев приходится на долю ишемического инсульта.
Расскажем подробнее о том, что такое ТИА, чем отличаются и какие виды инсульта существуют.
Транзиторная ишемическая атака
Транзиторная ишемическая атака – преходящие нарушения мозгового кровообращения, характеризуются внезапным возникновением очаговых неврологических симптомов, которые продолжаются несколько минут, реже – часов, но не более суток и заканчиваются полным восстановлением нарушенных функций. Возникает ТИА вследствие кратковременного локального нарушения кровообращения в сосудах головного мозга. Но патологические процессы, которые происходят в головном мозге при ТИА, могут вызвать инсульт в течение ближайшего времени. Приступ длится до 24 часов, для него могут быть характерны:
- головокружение, головная боль;
- слабость во всём теле или одной ее половине, или только в конечностях;
- спутанность речи и сознания;
- кратковременное ухудшение зрения, двоение в глазах;
- проблемы с координацией движения;
- потеря чувствительности пальцев только с одной стороны;
- нарушение функции глотания;
- судорожный синдром.
Для ТИА характерно отсутствие признаков инсульта по данным МРТ и КТ. Опасность заболевания в том, что оно считается предвестником инсульта: примерно у 30% пациентов с ТИА любого происхождения в последующие 5 лет развивается инсульт. Экстренная госпитализация и оценка состояния пациентов с подозрением на ТИА позволяет впоследствии снизить риск развития инсульта.
Поскольку симптомы ТИА проходят самостоятельно, человек не всегда обращается к врачу и не получает должного лечения. Если вы перенесли ТИА, но не обратились за медицинской помощью в острый период, то обязательно посетите врача общей практики или невролога в плановом порядке. Он назначит профилактическое лечение, направленное на контроль артериального давления, дислипидемии, улучшение кровотока в сосудах мозга и профилактику тромбоза. Профилактика повторных ТИА включает те же рекомендации, что и профилактика инсультов.
Лечение ишемического инсульта
Стандартом в терапии ИИ остается тканевой активатор плазминогена — это белок, который расщепляет тромбы. Применение метода лечения ограниченно временным окном: 3,5-4 часа с момента появления приступа. Тромболитический препарат вводится в окклюзирующий тромб непосредственно. Этот метод эффективен, чем внутривенное введение препаратов, поэтому лекарство требуется в меньшей дозировке.
Благодаря современным достижениям (микрокатетеры, цифровые мониторы) стало возможным лечить тяжелые формы инсульта, которые ранее считались неоперабельными.
Лечение острых ишемических форм инсульта проводится посредством механической тромбэктомии. Пациенту вводят специальный стент через бедренную артерию его по-другому называют ретранслятором. Его перемещают к месту закупоренного сосуда микро проводником. Стент открывается, захватывает сгусток и восстанавливает нормальный приток крови к головному мозгу.
Лечение геморрагического инсульта
Терапия патологии выполняется преимущественно хирургически, чтобы быстрее снять внутричерепное давление. Основная цель — разгерметизировать сосуд и направить кровоток по другому руслу.
После операции часто бывают осложнения в виде субарахноидальных кровоизлияний (СА). Для того, чтобы предупредить отек головного мозга, пациентам назначают комплекс препаратом.
Препараты при инсульте головного мозга
Препараты, разжижающие кровь — Аспирин, Тиклопидин, Дипиридамол. Их назначают при ишемическом инсульте по отдельности или в комбинации
Лекарства с осторожностью нужно принимать тем, кто имеет проблемы с почками и желудочно-кишечным трактом.
Антикоагулянты. Препараты этой группы не способны растворить тромбы, но они могут предотвратить их увеличение в размерах и повторный удар
Больным при инсульте приписываются антикоагулянты первого поколения (Гепарин, Варфарин) и нового поколения Апиксабан, Эдоксабан).
Статины. Препараты уменьшают уровень холестерина в организме. Благодаря этому снижается риск закупорки кровеносных сосудов холестериновыми бляшками.
Селективные ингибиторы, например Флуоксенин. После инсульта в головном мозге нарушаются нейрохимические связи. Из-за этого после приступа отмечается подавленное состояние и затяжные депрессии.
Принимать препараты для лечения инсульта можно только с согласия врача. Самостоятельно нельзя менять лекарства на аналоги и корректировать дозировки.
Провоцирующие факторы
Риск ишемического инсульта выше у людей, страдающих хроническими заболеваниями
Обратите внимание, нужно быть начеку, если в анамнезе присутствуют:
- сахарный диабет;
- сосудистые нарушения;
- эндокринные сбои;
- хронический васкулит;
- аритмии.
Геморрагический инсульт становится следствием:
- аневризмы;
- воспалительных процессов в сосудах мозга;
- хронического авитаминоза;
- тяжелой интоксикации.
Людям, страдающим гипертонией, нужно быть особо внимательными – этот фактор провоцирует развитие обоих видов инсульта.
Одновременно на инсульт оказывает влияние избыточный вес, генетическая предрасположенность; в преклонном возрасте риск его возникновения увеличивается из-за необратимых физиологических процессов в организме.
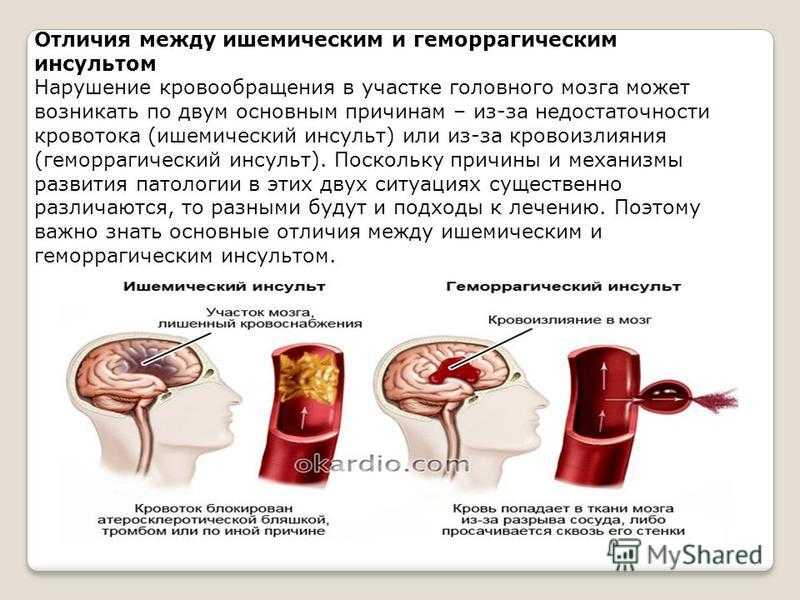
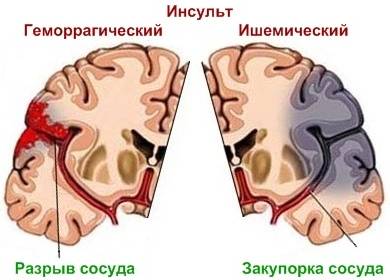
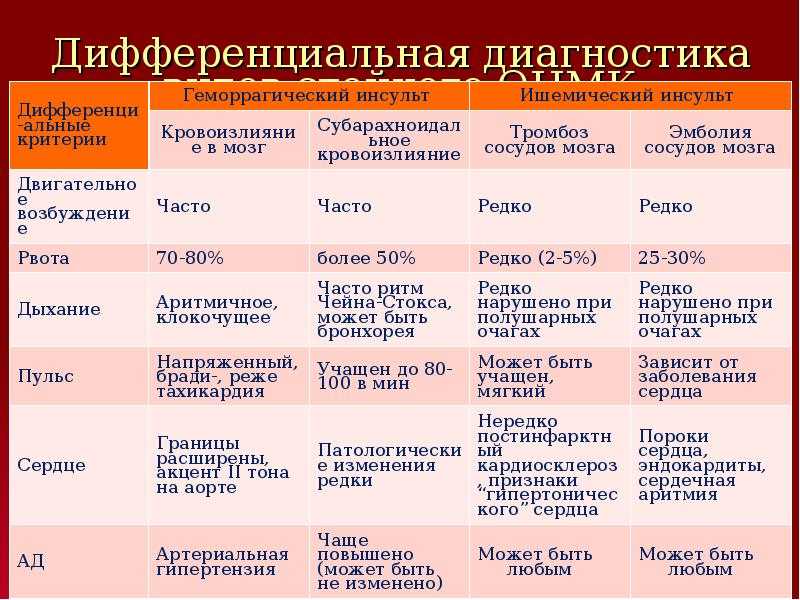
Отличия между ишемическим инсультом и геморрагическим базируются на процессах, происходящих в коре головного мозга. В первом случае кровоснабжение недостаточное, во втором – происходит чрезмерный прилив крови к головному мозгу.
 Своевременное лечение заболеваний
Своевременное лечение заболеваний
Первая помощь и лечение
Разница между геморрагическим и ишемическим инсультами кроется в лечении. При подозрении на инсульт необходимо:
- Вызвать скорую помощь.
- Не давать человеку есть и пить. При дисфагии пища может попасть в дыхательные пути и вызвать асфиксию.
- Снять стесняющую одежду.
- Открыть форточку и обеспечить приток кислорода.
- Придать больному нужную позу. Если человек потерял сознание, но дыхание у него сохранено, то требуется уложить его на бок. При этом голова должна быть приподнята и лежать на руке. Ноги сгибают в коленях.
- Провести реанимационные мероприятия (искусственную вентиляцию легких и непрямой массаж сердца).
- Очистить верхние дыхательные пути от слизи и рвотных масс.
- Контролировать состояние человека до приезда скорой помощи (измерять давление, считать пульс и частоту дыхания).

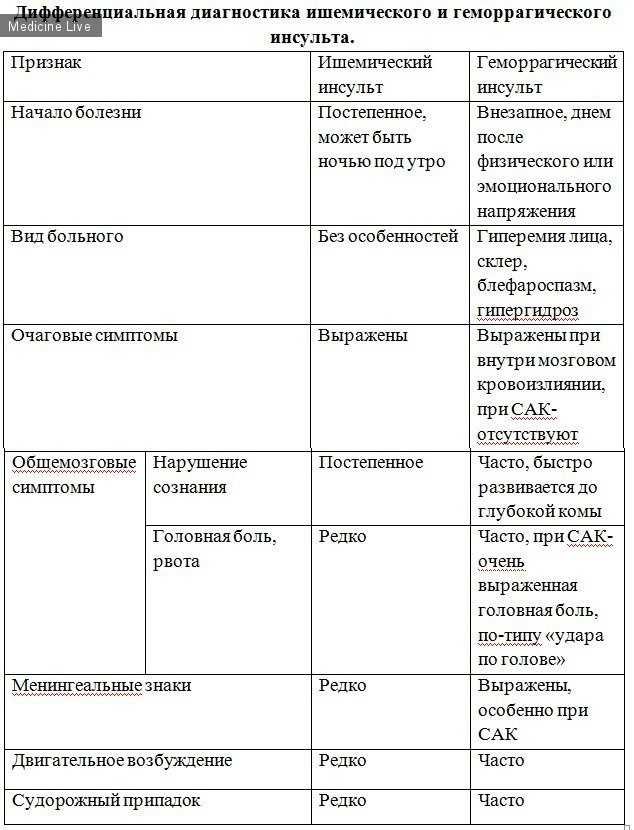
Эти мероприятия проводятся независимо от типа инсульта. Дальнейшая лечебная тактика может отличаться. К особенностям лечения инфаркта мозга относятся:
- Применение антиагрегантов и антикоагулянтов. Эти медикаменты назначаются для разжижения крови в случае тромбоза и усиленного ее свертывания. Применяются такие препараты, как Клопидогрел, Лопирел, Плавикс, Фраксипарин, Дипиридамол-ФПО, Курантил, Гепарин и Варфарин. При геморрагическом инсульте эти лекарства противопоказаны.
- Нейропротекция (улучшение работы головного мозга). При острой ишемии применяются антиоксиданты (Мексидол), средства, улучшающие метаболические процессы (Мельдоний, Глицин, Милдронат, Мельфор, Кардионат и Медатерн), сосудистые препараты (Пентоксифиллин, Трентал, Флекситал, Кавинтон, Винпоцетин), адаптогены (Апилак, настойка элеутерококка), комбинированные препараты (Фезам, Тиоцетам) и ноотропы (Пирацетам, Луцетам, Церебролизин, Семакс). Большинство из этих препаратов противопоказано при мозговом кровоизлиянии.
- Применение статинов. Они показаны при инсульте на фоне системного или церебрального атеросклероза, а также семейной дислипидемии. Применяются: Симвор, Роксера, Атомакс, Липримар и Розукард.
- Использование тромболитиков (Стрептокиназа).
- Необходимость соблюдения строгой диеты (при атеросклерозе). Имеется целая таблица с перечнем разрешенных и запрещенных продуктов и блюд. Важнейшим аспектом питания является отказ от жирной и жареной пищи, хлебобулочной продукции и сладостей.
- Проведение операции. Ишемические формы инсульта отличаются тем, что при них может потребоваться удаление тромба (тромбэктомия, тромболиз), очищение сосудов от атеросклеротических бляшек, стентирование и ангиопластика.
Лечение же геморрагического инсульта направлено на остановку кровотечения и удаление гематомы. Применяются антигипертензивные средства (при повышении АД) и гемостатики (Викасол). При отеке головного мозга показаны диуретики (Торасемид, Диувер, Фуросемид), раствор магния сульфата и системные кортикостероиды (Преднизолон). При кровоизлиянии в мозг может потребоваться операция (установка клипс в область аневризмы), удаление мальформаций и эмболизация (выключение сосудов из кровотока).
При ишемическом и геморрагическом инсультах обязательно требуется реабилитация. После медикаментозной и хирургической помощи эффективны массаж, физиопроцедуры, ЛФК (лечебная гимнастика), развитие речи при помощи занятий с логопедом, отдых в санатории, гидропроцедуры, психотерапия, полноценное питание, прием витаминов и минеральных добавок.
Отличием ишемического инсульта от геморрагического является более низкий процент летальности (15-20%). При кровоизлиянии этот показатель достигает 70%. В половине случаев человек умирает после операции по поводу удаления гематомы. В обоих случаях многие больные остаются инвалидами на долгие годы. У них возможны речевые расстройства и двигательные нарушения в виде параличей и парезов.